急性冠状动脉综合征患者血浆同型半胱氨酸水平与左心室射血分数及心功能严重程度的相关性研究
莫合塔伯尔·莫敏 李建平 张岩 贾佳 霍勇
心力衰竭(heart failure,HF)是各种心脏疾病的终末阶段,发病率和死亡率都很高,是当今最严重的心血管疾病之一,而冠心病是心力衰竭主要病因之一[1]。多项研究表明,同型半胱氨酸(homocysteine,Hcy)是冠心病的独立危险因素,可能与血管内皮功能损伤、促进血管平滑肌细胞增殖、破坏凝血纤溶平衡、影响脂质代谢、促进氧化应激反应等机制有关[2-4]。近年来的研究进一步发现,心力衰竭患者中血浆Hcy 水平增加,Hcy水平与心力衰竭严重程度、左心收缩、舒张功能相关,且是心力衰竭患者死亡率的预测因素[5],并推测Hcy 可能是一种新的导致心力衰竭并促进其发展的危险因素,且独立于冠心病缺血机制之外[6-7]。目前,国内外有关高同型半胱氨酸血症(hyper homo cysteinemia,Hhcy)与心力衰竭的研究刚刚起步,以往虽有研究提出Hhcy 与心力衰竭是相关的,但许多研究选择的对象是肾功能衰竭伴有心力衰竭的患者,且心力衰竭的病因为各种类型的心脏病,包括各种心肌病、风湿性心脏病、先天性心脏病等。Hhcy 是一种代谢性疾病,影响因素颇多,心力衰竭的病因不同,其发病机制不尽相同,其中很可能混杂着一些影响Hcy的因素。急性冠状动脉综合征(acute coronary syndrome,ACS)早期即可出现心肌细胞损伤后重构,从而影响心脏结构和功能,Hhcy 可能会加重ACS 患者心肌损伤及重构[8]。因此,本研究目的旨在探讨ACS 患者Hcy 水平与左心室射血分数(left ventricular ejection fraction,LVEF)及临床心功能的相关性。
1 对象与方法
1.1 研究对象
选择2005 年2 月至2013 年5 月于北京大学第一医院心内科住院诊断为ACS 且留取血浆样本的患者,包括急性ST 段抬高心肌梗死(STsegment elevated myocardial infarction,STEMI)、急性非ST 段抬高心肌梗死(non ST-segment elevated myocardial infarction,NSTEMI)和不稳定型心绞痛(unstable angina,UA)且接受冠状动脉造影(CAG)的患者。根据不同病理生理学及临床特点将ACS 患者分为急性心肌梗死(acute myocardial infarction,AMI,包括STEMI 和NSTEMI)组和UA组,比较不同ACS 分型的人群及临床特征。排除标准:(1)严重肝功能不全及血液、免疫、甲状腺疾病、神经系统疾病、严重感染及肿瘤等疾病。(2)心包炎、心肌炎、心肌病、先天性心脏病、风湿性心脏病及其他心脏瓣膜病、高血压以及慢性阻塞性肺气肿等引起的心力衰竭。(3)近3 个月接受外科手术病史。共纳入548 例患者,其中超声心动图资料完整患者521 例。所有冠心病患者入院后均给予抗血小板药物、硝酸酯类药物、β 阻滞剂(无禁忌证时)等治疗;合并高血压病、糖尿病、血脂异常患者同时给予降压药物、降糖调脂药物等;AMI 患者入院24 h内均给予β 阻滞剂及血管紧张素转化酶抑制剂/血管紧张素Ⅱ受体拮抗剂(ACEI/ARB,无禁忌证时)。入院时对AMI 及UA 患者分别依据Killip 分级或NYHA 心功能分级方案进行心功能分级分为心功能正常组(Ⅰ级)、心功能轻度下降组(Ⅱ级)和心功能中重度下降组(Ⅲ/Ⅳ级)。
1.2 超声心动图及冠状动脉造影指标
所有患者出院时均行超声心动图检查,在心尖四腔窗位使用Simpson 法测算LVEF,选取住院首次超声心动图结果。在胸骨旁长轴窗位舒张期测量左心室后壁厚度(左心室后壁厚度>1.1 cm 被认为增厚)。所有患者均行CAG 检查,分别记录左主干、前降支及分支、回旋支及分支和右冠状动脉及分支狭窄程度,选取狭窄程度最严重,既往接受经皮冠状动脉介入治疗(PCI)患者,记录是否有支架内再狭窄及支架内血栓(支架内血管狭窄≥50%被认为支架内再狭窄)、本次入院接受PCI 患者置入支架的血管。
1.3 生化指标检测
入院时对患者进行血样采集,血浆样本在检测前均保存在-80℃冰箱内,检测前30 min 将样本从冰箱中取出,放在室温下避光、解冻、震荡混匀后,装载样本等待检测。使用MAGLUMI 4000全自动化学发光免疫分析仪采用电化学发光法测定叶酸(folic acid,FA)。使用贝克曼库尔特AU480 全自动生化分析仪采用速率法测定Hcy。反应比色杯为永久性硬质玻璃比色杯。光学系统采用集束式点光源,凹面光栅,光/数码信号直接转换。光度范围0 ~3. 0 OD,波长13 个波长(340 ~800 nm)。
1.4 临床指标
入院患者均测量身高和体重,计算体质量指数(body mass index,BMI)。记录其他相关风险因素,包括年龄、性别、吸烟史、饮酒史、早发冠心病家族史、高血压病、糖尿病、脂代谢紊乱、糖耐量异常、既往PCI 及冠状动脉旁路移植术(coronary artery bypass graft,CABG)史及早期再灌注治疗(STEMI 发病12 h 内接受溶栓或急诊PCI)。吸烟定义为既往每天吸烟至少1 支,连续或累计6 个月以上,且入院前1 个月吸过烟;戒烟定义为入院前不吸烟6 个月以上;从不吸烟定义为不符合吸烟、戒烟及被动吸烟条件者。饮酒定义为入院前饮酒1 年以上。检测血清肌酸酐并记录既往慢性肾病史。肾功能不全定义为估算的肾小球滤过率(eGFR)<60[ml/(min·1. 73 m2)](依据CKD-EPI 2009公式计算)。
1.5 统计学分析
所有数据采用SPSS 14. 0 统计软件进行统计分析。计量资料进行Kolmogorov-Smirnov 正态性检验,符合正态分布的计量资料以 珋x ± s 表示,采用t 检验;不符合正态分布用中位数表示,以e 为底数进行对数转换再进行正态性检验。计数资料用例数(百分比)表示,两组间比较采用χ2检验,多组间计量资料比较采用方差分析(onefactor ANOVA)。符合正态分布的计量资料,多因素分析采用线性回归分析,二分类变量的多因素分析应用Logistic 回归分析。以P <0. 05 为差异有统计学意义。
2 结果
2.1 基线资料情况
入选患者共548 例,其中男394 例(71.9%),平均年龄(61.2 ±12.3)岁。LVEF 数据完整患者共521 例(95.1%),合并高血压病、糖尿病、血脂异常、糖耐量异常分别为366 例(66.8%)、243 例(44.3%)、277 例(50.5%)、31 例(5.7%)。目前吸烟者206 例(37.6%),饮酒者183 例(33.4%),早发冠心病家族史患者55 例(10.0%),接受早期再灌注治疗患者134 例(24.5%),陈旧心肌梗死史患者202 例 (36.9%)。 平 均 血 肌 酸酐(97.2 ±87.3)μmol/L,平均eGFR(78.5 ±23.6)ml/(min·1.73 m2),平均BMI(25.5 ±3.5)kg/m2,平均血浆Hcy(17.1 ± 8.2)μmol/L,平 均 血 浆FA(8.3 ±5.2)μmol/L,平均B 型脑钠肽(BNP)水平(660.2 ±1228.4)pg/ml,平均LVEF 值为(57.0 ± 13.1)%。ACS 患者中STEMI 182 例(33.2%)、NSTEMI 223 例(40.7%)、UA 143 例(26.1%)。CAG 结果示单支、双支、三 支 病 变 者 分 别 占114 例(20.8%)、145 例(26.5%)、265 例(48.4%)。既 往 接 受PCI 患 者440 例(80.3%)、接受CABG 患者31 例(5.7%)。临床心功能NYHA/Killip 分级Ⅱ级患者168 例(30.7%),Ⅲ/Ⅳ级患者45 例(8.2%)。
与UA 组患者比较,AMI 患者戒烟比例低(17.0% 比32.9%,P = 0.020),三支病变比例高(53.1%比35.0%,P=0.0002),LAD 狭窄程度更加严重[(77.7 ± 29.5)% 比(67.0 ± 53.3)%,P =0.000],陈旧心肌梗死患者比例低(14.6% 比100%,P = 0.000),早期再灌注治疗患者比例低(21.2%比33.6%,P <0.0001),差异均有统计学意义。在心功能方面,AMI 组心功能正常患者比例高于UA 组(69.9%比36.4%,P <0.0001),而轻度心功能不全患者比例低于UA 组(22.7%比53.1%,P<0.0001)。AMI 组患者BNP 水平较UA 组高[(732.7 ±1607.0)pg/ml 比(270.4 ±371.8)pg/ml,P=0.000],见表1。
2.2 LVEF 线性回归模型
在LVEF 和Hcy 的散点图线性拟合图中,可以看到在AMI 及总体患者中LVEF 随着Hcy 的升高而下降(图1 和图2)。本研究分别将Hcy 与AMI、UA、总体患者的LVEF 进行多因素线性回归分析(表2),模型1 纳入年龄、性别、吸烟、饮酒、家族史、高血压、糖尿病、高脂血症、BMI、血肌酸酐和陈旧心肌梗死,在心肌梗死和全体人群中LVEF 与Hcy 呈显著负相关(总体:β=-0.203,P=0.022;AMI:β =-0.271,P=0.002,模型1)。模型2 除纳入模型1的变量外,还纳入心肌梗死部位、PCI 史、CABG 史、早期再灌注治疗,在心肌梗死和全体人群中,LVEF与Hcy 呈显著负相关(总体:β =-0.237,P =0.015;AMI:β =-0.147,P =0.048,模型2),而在UA 患者中,LVEF 与Hcy 呈负相关趋势,但模型差异无统计学意义(P >0.05)。
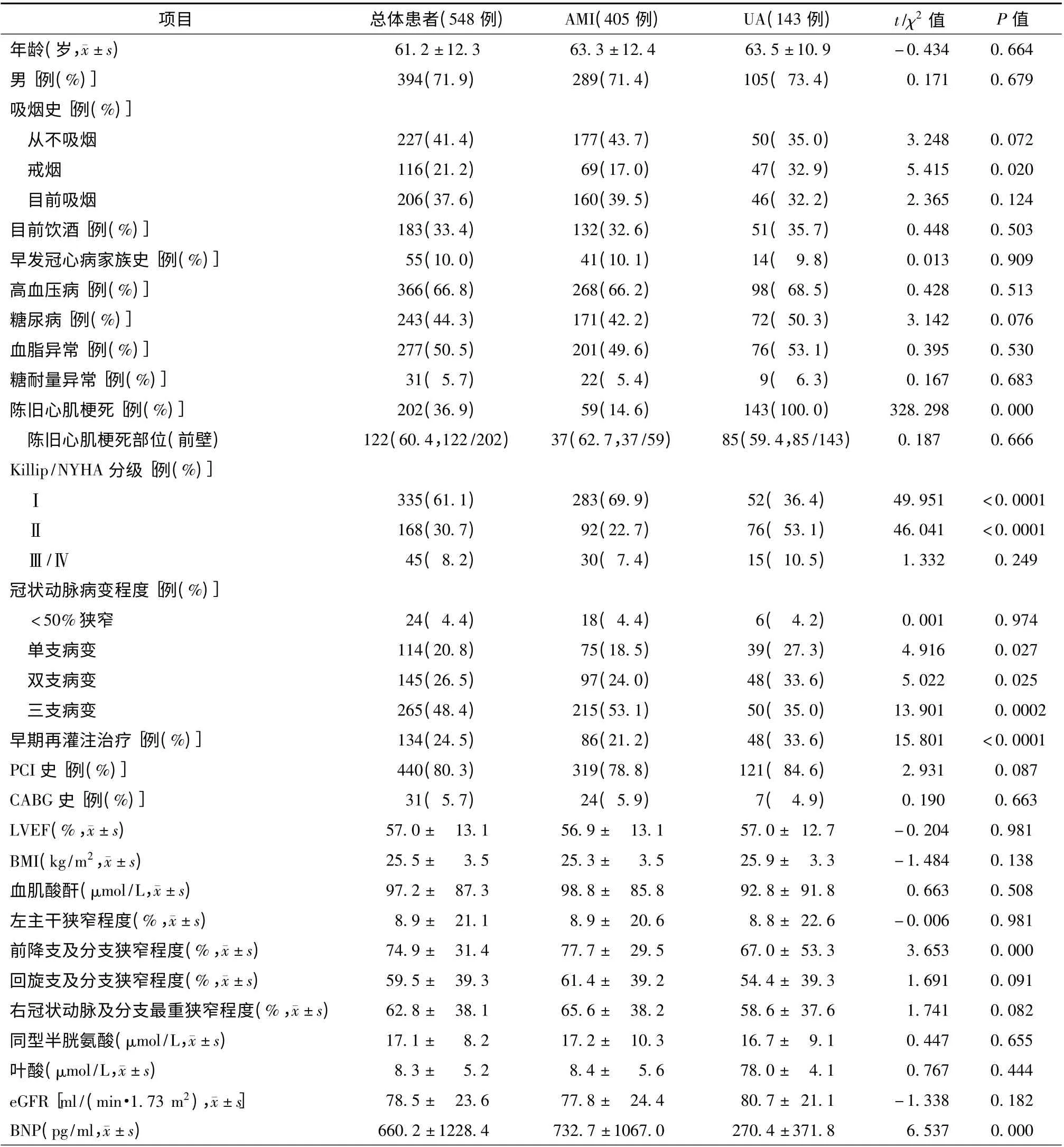
表1 AMI、UA 及总体患者临床特征描述
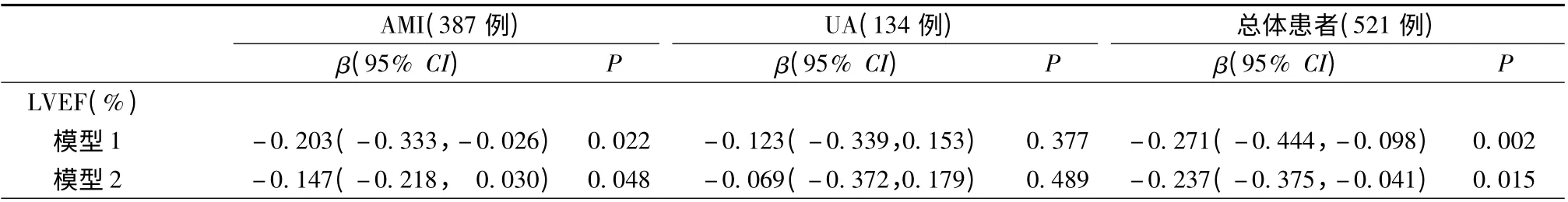
表2 左心室射血分数和同型半胱氨酸线性回归模型
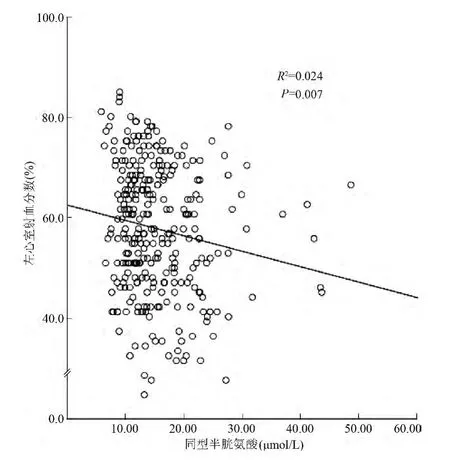
图1 急性心肌梗死患者同型半胱氨酸与左心室射血分数曲线拟合
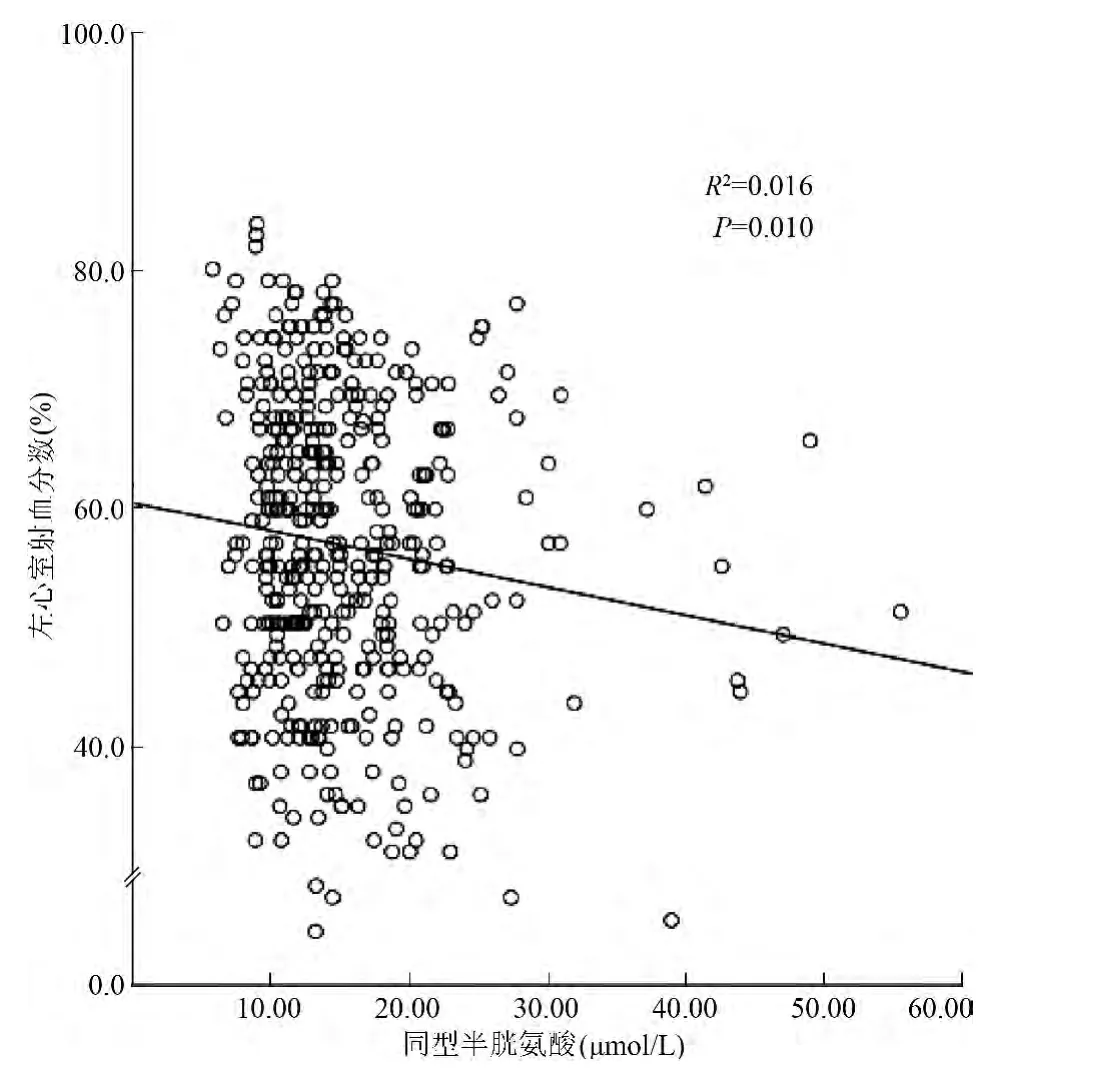
图2 急性冠状动脉综合征总体患者同型半胱氨酸与左心室射血分数曲线拟合
2.3 临床心功能严重程度分级中Hcy 比较及亚组分析
将Hcy 取对数值后lnHcy 符合正态分布。lnHcy 值随着临床心功能严重程度的增加而增加[心功能Ⅰ级(2.70 ±0.39)、Ⅱ级(2.73 ±0.34)、Ⅲ/Ⅳ级(2.88 ±0.38)]。Ⅲ/Ⅳ级组lnHcy 值较Ⅱ级和Ⅰ级高,差异均有统计学意义(P <0.05,图3)。亚组分析发现,女性组、非糖尿病组和正常肾功能组lnHcy 值心功能Ⅲ/Ⅳ级组与Ⅱ级和Ⅰ级相比,差异均有统计学意义(P <0.05);非陈旧心肌梗死组lnHcy 值心功能Ⅲ/Ⅳ级与Ⅰ级相比,差异有统计学意义(P <0.05)。AMI 组患者心功能Ⅰ级、Ⅱ级、Ⅲ/Ⅳ级的lnHcy 水平分别为(2.71 ±0.39)、(2.74±0.34)、(2.90 ± 0.45),心功能中重度下降组(Ⅲ/Ⅳ级)与正常组(Ⅰ级)比较,差异有统计学意义(P = 0.027)。UA 组患者心功能Ⅰ级、Ⅱ级、Ⅲ/Ⅳ级的lnHcy 水平分别为(2.65 ±0.33)、(2.71±0.30)、(2.84 ±0.38),心功能中重度下降组(Ⅲ/Ⅳ级)与正常组(Ⅰ级)比较,差异无统计学意义(P=0.059,表3)。
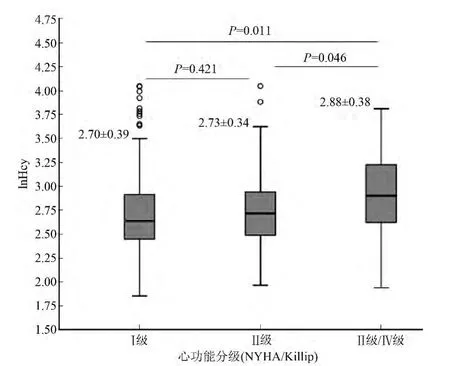
图3 不同临床心功能分级lnHcy 值比较 Hcy,同型半胱氨酸
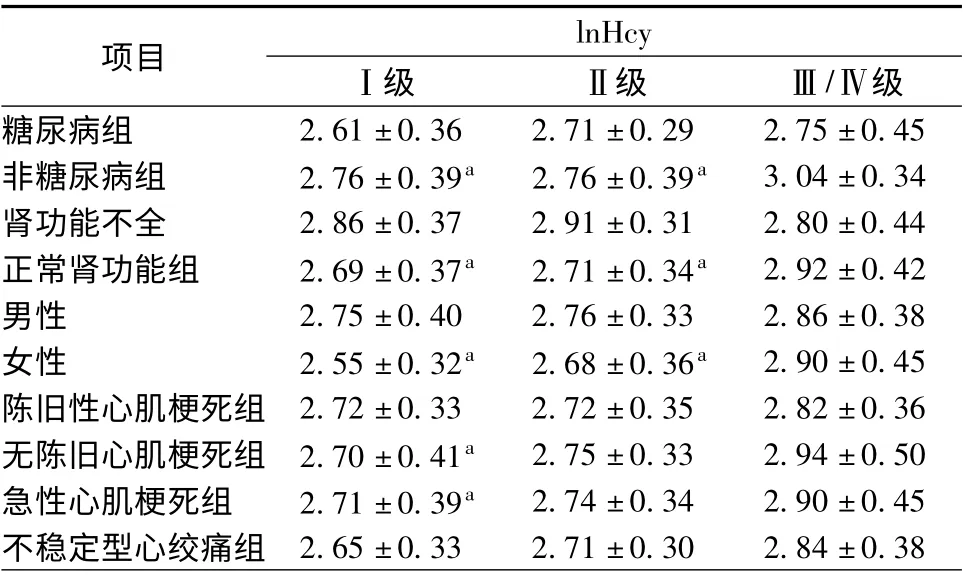
表3 临床不同心功能分级lnHcy 值的亚组比较
2.4 临床心力衰竭严重程度与Hcy 的Logistic 回归分析
进一步对临床心力衰竭(NYHA 心功能分级/Killip 分级≥Ⅱ级)进行多元Logistic 回归分析(表4)。在女性组中,校正了冠心病危险因素、血肌酸酐、ACS 类型等因素后,Hcy 是临床心力衰竭的危险因素(OR=1.134,P =0.021,模型1);在进一步校正早期再灌注治疗、PCI 史、CABG 史、心肌梗死部位后,Hcy 仍为临床心力衰竭的风险因素(OR =1.188,P=0.006,模型2);在男性组及总体患者中,Hcy 与临床心力衰竭的相关性差异无统计学意义(P >0.05,表4)。在AMI 组及UA 组患者中,随着Hcy 升高,临床心力衰竭风险有增加趋势,但其相关性差异无统计学意义(P >0.05,数据未列出)。进一步对中重度心力衰竭(NYHA 心功能分级/Killip分级≥Ⅲ级)进行多元Logistic 回归分析。结果显示,在AMI 和UA 患者中Hcy ≥20 μmol/L 组与Hcy <15 μmol/L 组相比,中重度心力衰竭风险升高(AMI:OR=5.411,P=0.009;UA:OR =21.842,P =0.012)。将Hcy 作为连续值,AMI 患者Hcy 每增加1 μmol/L,中重度心力衰竭风险OR 为1.102(P =0.023);UA 患者Hcy 每增加1 μmol/L,中重度心力衰竭风险OR 为1.152(P =0.021,表5)。在男、女患者及全体患者中Hcy ≥20 μmol/组与Hcy<15 μmol/L 组相比,中重度心力衰竭风险均升高(男性:OR=5.005,P=0.043;女性:OR=36.533,P=0.003;总体患者:OR =8.240,P =0.000,表6)。Hcy作为连续性变量进入模型,在女性组中Hcy 升高发生中重度心力衰竭风险增加(OR =1.191,P =0.023),而男性组中模型差异无统计学意义(OR =1.062,P=0.125)。总体患者Hcy 每增加1 μmol/L,中重度心力衰竭风险OR 为1.081(P=0.006,表6)。
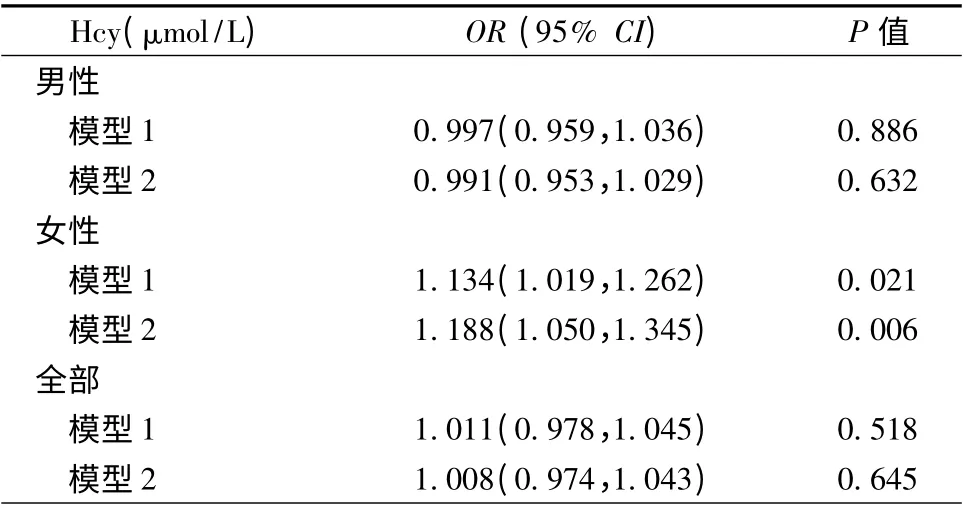
表4 男女患者及总体人群临床心力衰竭与Hcy 的Logistic 回归分析
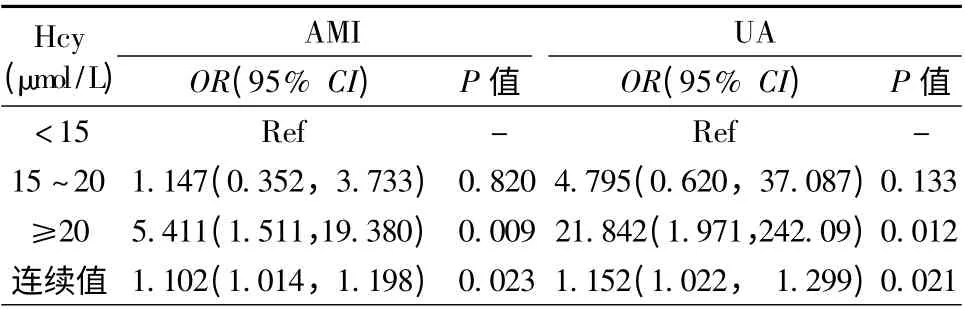
表5 AMI 及UA 患者中重度心力衰竭与Hcy 的Logistic 回归分析
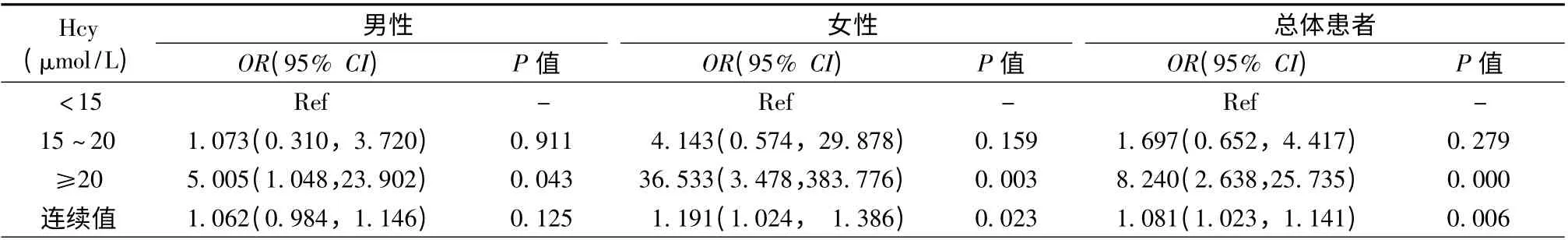
表6 男女患者及总体人群中重度心力衰竭与Hcy 的Logistic 回归分析
3 讨论
本研究发现,在校正了其他因素后,ACS 患者早期LVEF 与Hcy 负相关,随着心功能分级的增加,Hcy 水平也逐渐升高,不同心功能组Hcy 水平比较,差异有统计学意义。在亚组分析中发现,女性、非糖尿病、正常肾功能、AMI 和非陈旧心肌梗死患者不同心功能分级Hcy 水平差异具有统计学意义。进一步分析发现,在女性ACS 患者中Hcy 升高和临床心力衰竭风险增加相关;在AMI、UA、女性及总体患者中Hcy 升高和中重度心力衰竭风险增加相关。
回顾既往Hcy 和心脏结构功能的相关研究,本研究 与 多 项 研 究 结 论 一 致。Sundstrm 等[9]对2697 个Framingham 队列的无心力衰竭及既往心肌梗死的社区人群进行分析发现,校正其他混杂因素后在女性人群中Hcy 与LVEF、左心室指数及左心室壁厚度相关。亦有研究发现,Hcy 和心力衰竭及高血压的作用存在性别差异[7,10],这可能与Hcy 抑制钠-钾-腺苷三磷酸酶(Na+-K+-ATP)所致心肌重构作用在女性更强有关[7]。此外,有研究发现,雌激素可影响心肌重构过程,绝经期女性可能对Hcy引起的心肌重构更敏感[11]。Nygrd 等[12]对587 例经CAG 确诊的冠心病患者进行了平均4.6 年的随访。研究结果显示,Hcy 是LVEF 下降及全因死亡率的独立预测因子。Herrmann 等[13]研究显示,与对照组相比,心力衰竭组患者Hcy 显著升高,且Hcy与心力衰竭患者临床心功能严重程度及LVEF 的下降程度相关。May 等[6]随访了CAG 确诊的冠心病及非冠心病患者共2842 例,发现Hhcy 是左心室功能不全或临床心力衰竭的预测因子,独立于病因及性别等因素。Herzlich 等[14]亦得出相同结论。Agoston-Coldea 等[15]纳入144 例陈旧心肌梗死患者,其中65 例存在心功能不全。结果显示,Hcy 与心力衰竭严重程度、LVEF 及舒张功能(E 峰、E/A)独立相关。日本一项研究发现,在校正了其他因素后,Hcy 值≥10.8 μmol/L 是AMI 患者发展为心力衰竭的独立危险因素(HR =7.175,P <0.01)[16]。亦有研究结果显示,Hcy 和心力衰竭程度及LVEF无明显相关性[17-18]。但既往研究纳入人群多为正常人群、高危人群、冠心病及陈旧性心肌梗死人群,探讨Hcy 引起心功能下降原因多与Hcy 加重冠状动脉病变及心肌梗死后加重心肌纤维化等相关,而纳入ACS 患者的研究较少[5]。本研究主要观察ACS 早期心功能与Hcy 的关系。ACS 患者在72 h内对心功能影响比较大,1 周后即可开始修复和重构,3 ~4 周后维持在比较稳定的状态,若无干预后期开始出现下降[19-20]。既往研究显示,ACS 早期左心室收缩功能与年龄、心肌梗死面积、心肌梗死部位、有效再灌注治疗、炎症反应、糖尿病、肾功能不全等因素相关,而与Hcy 的关系研究较少[21]。本研究发现,在ACS 患者中Hcy 水平与LVEF 及心功能相关,并且在AMI 和UA 患者均发现相关性,提示Hcy对ACS 患者预后可能有预测作用。
结合既往研究结果,考虑Hcy 与冠心病心功能的影响存在以下可能机制:(1)有研究发现ACS 患者肌钙蛋白水平与Hcy 独立相关,Hcy 可能与ACS患者心肌损伤范围和程度相关[22]。(2)Hcy 是冠状动脉粥样硬化的高危因素,这仍是冠心病发展为心力衰竭的重要原因。有研究显示,Hcy 可以引起冠状动脉阻力血管的内皮功能障碍从而加重心肌缺血[23]。(3)Hcy 具有独立于心肌缺血机制之外的对心肌的直接损伤机制。有研究显示,Hhcy 可激活线粒体金属蛋白酶(mtMMP),引起心肌线粒体通透性转换孔状态改变,并激活活性氧簇(ROS)系统,导致线粒体钙超载、氧化应激从而引起功能障碍、心肌细胞功能障碍及凋亡[24-25]。(4)动物试验发现对原发性高血压大鼠经过高同型半胱氨酸饮食引起Hhcy后,大鼠心脏重量、舒张末压力、室壁厚度增加,病理发现心肌组织纤维化,造成心肌重构,可能Hcy 存在心肌缺血之外的心肌损伤机制[26]。(5)离体心肌细胞实验Hcy 具有直接的负性肌力作用[27]。(6)维生素B 缺乏是引起Hcy 升高主要因素之一[28]。因此,维生素B 缺乏可能是影响心功能的原因。Witte 等[29]报道心力衰竭患者在经过9 个月高剂量复合维生素B(FA、维生素B12、维生素B6)后,左心室容量缩小13%,LVEF 较前增加5%。本研究发现FA 水平与LVEF、心力衰竭无明显相关性。(7)肾功能不全是造成Hcy 升高的另一个重要原因,同时也是心力衰竭发生、发展的重要因素。有研究者提出,Hcy 对心力衰竭的进展可能与心肾综合征有关[30]。但也有研究表明,Hcy 与心脏结构功能的关系是独立于肾功能的[9]。本研究亦发现,在校正血肌酸酐后Hcy 与LVEF 独立相关。目前的基础及临床研究仍无法解释Hcy 与心功能的关系,需要更多的研究探索其机制。
目前,并无太多针对心力衰竭患者降低Hcy 治疗的前瞻性研究,NOVIT 研究[31]、HOPE2 研究[32]等干预研究显示补充FA 降低Hcy 并没有降低心血管事件,但这些大规模的临床试验选择的主要终点事件为心肌梗死复发、卒中和心原性猝死及由其所引起的死亡,还未观察对改善心力衰竭是否有益。对于能否应用FA、B 族维生素来降低Hcy 水平,作为心力衰竭的一级、二级预防治疗,尚缺乏足够的临床证据。
本研究显示,ACS 患者血浆Hcy 水平与LVEF负相关,与临床心功能严重程度相关,Hcy 是女性ACS 患者临床心力衰竭的危险因素,在全体人群及急性心肌梗死、不稳定型心绞痛、女性亚组中,随血浆Hcy 水平升高中重度心力衰竭风险增加。
本研究与既往研究相比,纳入了不同类型的ACS 患者,考虑了较全面的影响因素,但研究为横断面研究,无法阐述可能的原因及可能机制,且心力衰竭患者例数较少,可能存在统计误差,仍需要进一步的严格对照及前瞻性研究进行探索。
[1] Yancy CW,Jessup M,Bozkurt B,et al. 2013 ACCF/AHA guideline for the management of heart failure:a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol,2013,62:e147-e239.
[2] Weiss N,Keller C,Hoffmann U,et al. Endothelial dysfunction and atherothrombosis in mild hyperhomocysteinemia. Vasc Med,2002,7:227-239.
[3] Coppola A,Davi G,De Stefano V,et al. Homocysteine,coagulation,platelet function,and thrombosis. Semin Thromb Hemos,2000,26:243-254.
[4] Tsai JC,Wang H,Perrella MA,et al. Induction of cyclin A gene expression by homocysteine in vascular smooth muscle cells. J Clin Invest,1996,97:146-153.
[5] Vizzardi E,Bonadei I,Zanini G,et al. Homocysteine and heart failure:an overview. Recent Pat Cardiovasc Drug Discov,2009,4:15-21.
[6] May HT,Alharethi R,Anderson JL,et al. Homocysteine levels are associated with increased risk of congestive heart failure in patients with and without coronary artery disease. Cardiology,2007,107:178-184.
[7] Vasan RS,Beiser A,D'Agostino RB,et al. Plasma homocysteine and risk for congestive heart failure in adults without prior myocardial infarction. JAMA,2003,289:1251-1257.
[8] Norris RM. Progressive left ventricular dysfunction and remodeling after myocardial infarction. Circulation,1994,89:1905.
[9] Sundstrm J,Sullivan L,Selhub J,et al. Relations of plasma homocysteine to left ventricular structure and function:the Framingham Heart Study. Eur Heart J,2004,25:523-530.
[10] Lim U,Cassano PA. Homocysteine and blood pressure in the Third National Health and Nutrition Examination Survey,1988-1994. Am J Epidemiol,2002,156:1105-1113.
[11] Dimitrova KR,DeGroot K,Myers AK,et al. Estrogen and homocysteine. Cardiovasc Res,2002,53:577-588.
[12] Nygrd O,Vollset SE, Refsum H, et al. Total plasma homocysteine and cardiovascular risk profile. The Hordaland Homocysteine Study. JAMA,1995,274:1526-1533.
[13] Herrmann M,Kindermann I,Müller S,et al. Relationship of plasma homocysteine with the severity of chronic heart failure.Clin Chem,2005,51:1512-1515.
[14] Herzlich BC,Lichstein E,Schulhoff N,et al. Relationship among homocyst(e)ine,vitamin B-12 and cardiac disease in the elderly: association between vitamin B-12 deficiency and decreased left ventricular ejection fraction. J Nutr,1996,126(4 Suppl):1249s-1253s.
[15] Agoston-Coldea L,Mocan T, Gatfosse M,et al. Plasma homocysteine and the severity of heart failure in patients with previous myocardial infarction. Cardiol J,2011,18:55-62.
[16] Washio T,Nomoto K,Watanabe I,et al. Relationship between plasma homocysteine levels and congestive heart failure in patients with acute myocardial infarction. Homocysteine and congestive heart failure. Int Heart J,2011,52:224-228.
[17] Ventura P,Panini R,Verlato C,et al. Hyperhomocysteinemia and related factors in 600 hospitalized elderly subjects.Metabolism,2001,50:1466-1471.
[18] Vizzardi E,Nodari S,Fiorina C,et al. Raised homocysteine plasma concentration in patients with heart failure:clinical significance. Monaldi Arch Chest Dis,2007,68:96-102.
[19] 赵鹏,朱兴雷. 急性心肌梗死与左室重构. 国际内科学杂志,2007,34:17-20.
[20] 孟浩宇,张敏,陈彭生,等. 经皮冠状动脉介入治疗与冠状动脉旁路移植术对无保护左主干病变患者的疗效和预后对比分析及Syntax 积分的价值. 中国介入心脏病学杂志,2013,21:205-211.
[21] Meimoun P,M' Barek D, Dragomir C,et al. Incidence,associated factors, and follow-up of hospital heart failure complicating acute anterior myocardial infarction successfully treated by primary angioplasty. Ann Cardiol Angeiol,2013,62:293-300.
[22] Al-Obaidi MK,Stubbs PJ, Collinson P, et al. Elevated homocysteine levels are associated with increased ischemic myocardial injury in acute coronary syndromes. J Am Coll Cardiol,2000,36:1217-1222.
[23] Lentz SR. Homocysteine and vascular dysfunction. Life Sci,1997,61:1205-1215.
[24] Moshal KS,Metreveli N,Frank I,et al. Mitochondrial MMP activation, dysfunction and arrhythmogenesis in hyperhomocysteinemia. Curr Vasc Pharmacol,2008,6:84-92
[25] Tyagi N,Ovechkin AV,Lominadze D,et al. Mitochondrial mechanism of microvascular endothelial cells apoptosis in hyperhomocysteinemia. J Cell Biochem,2006,98:1150-1162.
[26] Joseph J,Washington A,Joseph L,et al. Hyperhomocysteinemia leads to adverse cardiac remodeling in hypertensive rats. Am J Physiol Heart Circ Physiol,2002,283:H2567-H2574.
[27] Kennedy RH,Owings R,Shekhawat N,et al. Acute negative inotropic effects of homocysteine are mediated via the endothelium. Am J Physiol Heart Circ Physiol,2004,287:H812-H817.
[28] de Bree A,Verschuren WM,Blom HJ,et al. Association between B vitamin intake and plasma homocysteine concentration in the general Dutch population aged 20-65 y. Am J Clin Nutr,2001,73:1027-1033.
[29] Witte KK,Nikitin NP, Parker AC, et al. The effect of micronutrient supplementation on quality-of-life and left ventricular function in elderly patients with chronic heart failure.Eur Heart J,2005,26:2238-2244.
[30] Blacher J,Demuth K,Guerin AP,et al. Association between plasma homocysteine concentrations and cardiac hypertrophy in end-stage renal disease. Nephrol,1999,12:248-255.
[31] Bnaa KH,Njlstad I,Ueland PM,et al. Homocysteine lowering and cardiovascular events after acute myocardial infarction. N Engl J Med,2006,354:1578-1588.
[32] Lonn E,Yusuf S,Arnold MJ,et al. Homocysteine lowering with folic acid and B vitamins in vascular disease. N Engl J Med,2006,354:1567-1577.

