不同剂量局麻药对超声引导腋路臂丛神经阻滞效果的临床价值
张东晖
不同剂量局麻药对超声引导腋路臂丛神经阻滞效果的临床价值
张东晖
目的 分析研究不同剂量局麻药对超声引导腋路臂丛神经阻滞效果的临床价值。方法 选取60例择期实施手部手术以及前臂手术治疗患者,于超声引导下给予患者实施肌皮神经、尺神经、正中神经、腋路臂丛桡神经阻滞,所采用的局麻药物为2%利多卡因与0.75%罗哌卡因等量混合,随机均分为3组,甲组每条神经分支用量为8mL,乙组每条神经分支用量为6mL,丙组每条神经分支用量为4mL。结果 丙组的桡神经麻醉见效时间、正中神经麻醉见效时间、尺神经麻醉见效时间、肌皮神经麻醉见效时间、麻醉持续时间、麻醉优良率分别为(15.7±6.2)min、(14.2±6.1)min、(11.8±4.2)min、(12.8±4.1)min、(3.6±0.6)h、75.0%与甲乙2组比较,差异均有统计学意义(P<0.05)。结论 实施超声引导臂丛神经阻滞可减少局麻用药,为临床一种理想引导臂丛神经阻滞方法。
局麻药;超声引导;腋路臂丛神经阻滞
臂丛神经阻滞麻醉为一种临床常用的麻醉方法,多用于肩部、上臂、前臂、手各种手术。随着临床检查技术的不断进步发展,临床关于高频超声引导下神经阻滞以及高频超声下臂丛神经检查等相关报道明显增加[1-2]。研究表明,超声引导下臂丛神经阻滞可显著提高成功率、麻醉效果好、见效快,应用安全可靠。本次研究中,分别在肌皮神经、尺神经、正中神经、腋路臂丛桡神经周围注入不同药量,分析不同剂量局麻用药的效果。
1 资料与方法
1.1 一般资料 选取江西省新余第四医院于2012年7月~2013年4月择期手部手术以及前臂患者60例,年龄19~61岁,平均年龄(40±1.0)岁,体质量46~71kg,ASAI~Ⅱ级。60例患者均分为3组(n=20)。在预实验基础上,甲组每条神经分支用量为8mL,总量为32mL;乙组每条神经分支用量为6mL,总量为24mL;丙组每条神经分支用量为4mL,总量为16mL。观察所选取的患者术前均无糖尿病、出血凝血障碍、外周神经损伤、中枢神经系统疾病,且均无术前用药。
1.2 超声定位以及麻醉 常规外周静脉开放,取平卧体位,患臂外展90°,前臂取仰位,军礼状,并采用10~14MHZ高频超声实施腋路臂丛神经扫描,扫描方法为“一针四点法”,于超声下进行实时监控进针直至目标神经,回抽无血,于每组患者的目标神经周围将预定麻醉药量注入其中,并注意注药过程中要适当调整针尖位置,便于局麻药物能完全包绕神经依次阻滞桡神经、正中神经、尺神经以及肌皮神经。采用0.75%罗哌卡因与2%洛卡因等容量的混合液作为局麻用药。
分别由专人对3组患者进行超声引导、麻醉操作以及观察指标统计。术前若阻滞效果不能满足正常手术,可静脉分次注射咪唑安定合剂、芬太尼(咪唑安定5mg、芬太尼0.1mg共3mL),提高麻醉效果,若麻醉效果仍无明显改善可采用全麻治疗。
1.3 指标观察
1.3.1 麻醉见效时间 注药结束后至针刺到各神经支配区域患者无感疼痛时间。患者的每根神经阻滞后,采用针刺法依次对桡神经、正中神经、尺神经以及肌皮神经支配区感觉阻滞进行评价以及统计。每分钟测定1次,10min后更改后2min测定1次,直至无任何痛感(30min内),患者无任何疼痛感表明阻滞完善[3]。
1.3.2 麻醉持续时间 用药后到手术后针刺患者各神经支配区感疼痛时间,采用石膏固定患者的麻醉持续时间为窗口有知觉或感觉到疼痛为标准。
1.3.3 评价麻醉效果 用药30min内评价桡神经、正中神经、尺神经以及肌皮神经支配区痛感消退情况:完善:无痛感;改善:痛感明显衰减;无效:明显疼痛或正常痛觉。评价麻醉实施效果:优:术时无任何痛感;良:术前轻微疼痛,静脉滴注芬太尼、咪唑安定合剂1~3mL后无痛或入睡;失败:局麻改换为全麻后实施手术治疗[4]。
1.3.4 并发症 统计患者麻醉过程中出现的并发症。
1.4 统计学方法 数据资料采用SPSS10.5统计软件分析处理,计量资料以“x±s”表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 各神经支配区麻醉见效时间比较 丙组的麻醉见效时间显著长于甲乙2组,差异均有统计学意义(P<0.05)。见表1。

表1 3组各神经分支的麻醉见效时间(x±s,min)
2.2 麻醉持续时间 甲组麻醉持续时间为(5.4±1.0)h,乙组为(5.1±0.7)h,丙组为(3.6±0.6)h,研究表明甲乙2组的麻醉持续时间显著长于丙组,差异有统计学意义(P<0.05)。
2.3 麻醉效果评价 统计分析3组各神经分支的麻醉阻滞效果,甲组优良率为100.0%,乙组优良率为100.0%,丙组优良率为75.0%,其中甲乙2组的优良率显著优于丙组(P<0.05)。丙组失败5例,之后采用全麻实施手术。见表2。
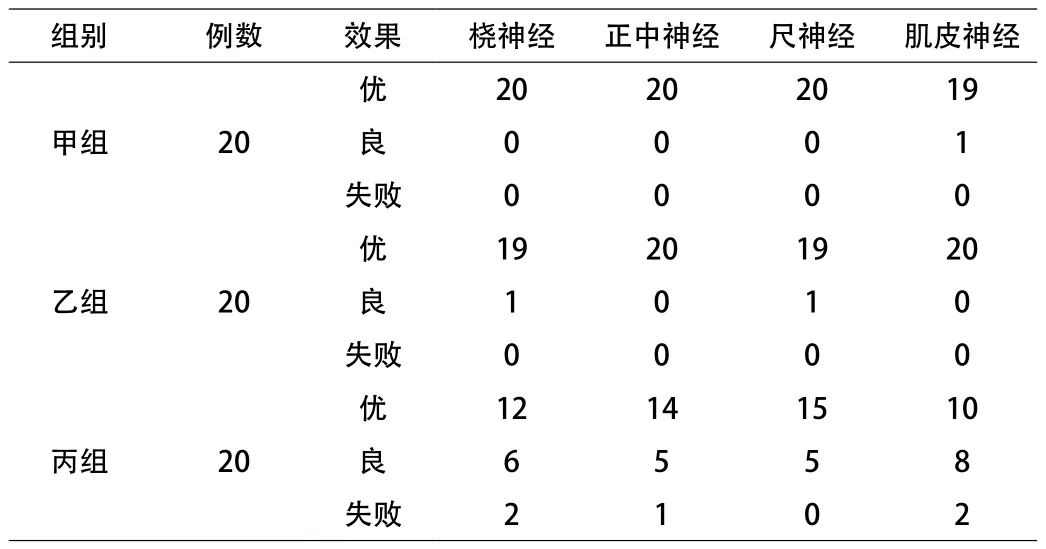
表2 3组臂丛阻滞30min各神经支配区阻滞效果(n)
2.4 并发症 60例患者均未出现血管误刺、穿刺部位明显血肿,均无麻醉相关异常感、局麻中毒、Homer’s综合征。
3 讨论
临床研究表明,采用超声高频探头检查可明确臂丛的声像图,明确穿刺位置,并便于观察穿刺情况,应用于临床麻醉中效果显著。传统的临床认为臂丛神经阻滞麻醉应采用大剂量的局麻药物才能实现较好的阻滞效果[5-6]。但相关学者认为,超声引导会减少局麻用药,但并未明确具体的超声引导臂丛神经阻滞多少剂量最佳。本次研究中,甲组剂量为8mL,优良率为100.0%;乙组剂量为6mL,乙组的优秀率为95.0%;丙组剂量为4mL,失败率有明显提高。因此,临床认为每条臂丛神经分支注射局麻用药最佳剂量为6mL(24mL),传统的超声引导腋路臂丛神经阻滞剂量为30~35mL,超声引导下剂量减少约25%左右[7]。
临床研究腋窝神经血管鞘中有筋膜组织分离,不利于局麻药物效果扩散,因此,单纯增加药物剂量以及容量并不能保证麻醉效果。高频超声方法可清晰地显示腋路臂丛神经周围肌肉、血管等组织[8]。于超声下实时监控下引导穿刺针准确地进行穿刺,可避免伤及周围的神经以及血管,也可清晰地查看药物的扩散情况。神经周围点状注射方法,可有效实现神经阻滞,达到最佳治疗效果,同时有效避免药物扩散到其他周围组织,降低有效药物剂量,充分表明超声引导臂丛神经阻滞的优势。
综上所述,超声引导下腋路臂丛神经阻滞为临床一种有效的麻醉技术,可有效减少药物用量,应用安全可靠,具有重要的临床价值。
[1] 施克俭,刘付丽,董晓西,等.不同剂量局麻药对超声引导腋路臂丛神经阻滞效果的影响[J].实用医学杂志,2010,26(21):3881-3882.
[2] 蒋伟,杭东元,葛志军.超声引导腋路臂丛神经阻滞用于手外科手术[J].药物与人,2014,27(6):62-63.
[3] 张大志,王庚,王晓琳,等.神经刺激器提高超声引导下腋路臂丛神经阻滞成功率[J].临床麻醉学杂志,2014,30(2):160-162.
[4] 李文波,陈志奇,田春梅,等.彩色超声引导在臂丛神经阻滞中的应用[J].当代医学,2010,11(33):112-113.
[5] 张颖辉,伊敬东,韩云云,等.0.4%罗哌卡因用于超声引导腋路臂丛神经阻滞的半数有效量[J].河北医科大学学报,2011,32(10):1160-1162.
[6] 张晓奕.超声引导下腋路臂丛神经阻滞的临床应用[J].华北煤炭医学院学报,2009,11(4):480-481.
[7] 霍高霞,韩云云,张海锋,等.超声引导腋路臂丛神经阻滞用于肥胖患者前臂手术的效果[J].中华麻醉学杂志,2011,31(7):891-892.
[8] 张大政,张旭.肌间沟腋路联合法臂丛神经阻滞用于上肢手术的临床观察[J].当代医学,2011,17(16):14-15.
10.3969/j.issn.1009-4393.2015.23.100
江西 338000 江西省新余第四医院 (张东晖)

