2型糖尿病患者周围神经病变相关危险因素分析
常琦 吴元波 任明山 吴元洁 叶山东 杨光伟
2型糖尿病患者周围神经病变相关危险因素分析
常琦 吴元波 任明山 吴元洁 叶山东 杨光伟
目的 探讨2型糖尿病周围神经病变(diabetic peripheral neuropathy,DPN)相关危险因素。方法 回顾性分析710例2型糖尿病住院患者的病史资料,采用震动感觉阈值(vibration perception threshold,VPT)评估DPN病情严重程度,根据VPT评分将DPN严重程度分为轻、中、重3组,分别与无DPN组比较临床特征、血生化及常规指标等的差异;采用Ordinal回归分析探讨DPN发生的危险因素。结果 本组资料DPN的总发生率为57.2%,其中轻、中、重度3组患者DPN的发生率分别为22.4%、21.0%、13.8%。病程、体重指数(BMI)、糖化血红蛋白(HbAlc)、血清丙氨酸氨基转移酶(ALT)、天氡氨酸氨基转移酶(AST)、红细胞体积分布宽度(RDW-CV)、平均红细胞血红蛋白浓度(MCHC)、糖尿病视网膜病变(DR)发生率、外周动脉疾病(PAD)发生率在轻、中、重度DPN组和无DPN组间比较差异有统计学意义(均P<0.05)。Ordinal回归分析显示病程、HbAlc、BMI、AST、RDW-CV、 DR、PAD为DPN发生的影响因素(均P<0.05)。结论 病程、HbAlc、BMI、AST、RDW-CV、并发PAD及并发DR可能是DPN发生的危险因素。
糖尿病,2型;糖尿病并发症;震动感觉阈值;危险因素
据报道,中国成人糖尿病的患病率为11.6%[1]。糖尿病周围神经病变(DPN)是糖尿病最常见的并发症之一,具有起病缓慢、隐匿性强、症状逐渐加重、不易逆转等特征,其发病机制包括高血糖、多元醇通路、氧化应激等[2]。DPN严重程度的分级是指导临床诊断和治疗的基本依据。 但在亚洲国家特别是中国,关于DPN严重程度分级的研究较少。本研究采用震动感觉阈值(VPT)分级来评估DPN的严重程度,并探讨DPN发生的相关危险因素。
1 对象和方法
1.1 观察对象 选取2012-01-2014-01安徽省立医院内分泌科和神经内科住院的2型糖尿病患者710例,根据2009年WTO糖尿病诊断标准确诊。排除标准:遗传因素、维生素B12缺乏、手术及其他因素所致的周围神经病变,下肢截肢,双下肢溃疡,严重心肺功能损伤,慢性肾功能不全(需透析或肾移植者),血清丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)高于3倍参考值上限(正常参考值0~60 U/L),各种恶性肿瘤患者。
1.2 方法
1.2.1 病史基本信息:采用横断面调查研究方法收集患者的病程、性别、年龄和体重指数(BMI)等资料。
1.2.2 实验室检查:所有患者均在入院后第2天清晨抽取空腹静脉血。经Beckman Coulter Unicel Dxc800自动生化分析仪测定三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、ALT、AST、总蛋白、白蛋白和尿酸水平。 Beckman Coulter LH750血液分析仪测定白细胞、血小板、红细胞压积(Hct)、平均红细胞体积(MCV)、平均红细胞血红蛋白浓度(MCHC)、红细胞体积分布宽度(RDW-CV)、血小板体积分布宽度(PDW)和平均血小板体积(MPV)。BIO-RAD VARIANTII糖化血红蛋白分析仪测定糖化血红蛋白(HbAlc)。
1.2.3 VPT分级:采用美国Bio-Thesiometer感觉定量检测仪检测患者VPT评分。操作步骤采用国际糖尿病足工作组的方法[3],连续重复上述操作3次,取平均值。振动觉异常判断标准:VPT 0~15 V,为振动觉正常;VPT >15 V,为振动觉异常[4]。根据VPT评分将DPN严重程度分为3组[5]:轻度组:VPT 16~24 V,共159例;中度组:25~39 V,共149例;重度组:>39 V,共98例。
1.2.4 眼科检查:包括视力、裂隙灯显微镜和眼底检查,后者包括散瞳后眼底照相、前置镜及三面镜检查,对部分上述检查不能确定糖尿病视网膜病变(DR)分期的患者进一步行荧光素血管造影眼底检查确定。
1.2.5 踝臂指数(ABI):根据2005年ACC/AHA发布外周动脉疾病(PAD)治疗指南,ABI≤0.9定义为PAD。
1.3 统计学处理 采用SPSS17.0统计软件包进行统计分析,计量资料采用均数±标准差表示,多组间均数比较采用单因素方差分析,两两比较采用Scheffe法,计数资料应用卡方检验,多因素分析应用Ordinal回归分析。取α=0.05。
2 结果
2.1 DPN发生率 本组DPN的发生率为57.2%(406/710)。轻、中、重度DPN的发生率分别为22.4%、21.0%和13.8%。
2.2 单因素分析结果 年龄、病程、BMI、HbAlc、ALT、AST、MCHC、RDW-CV以及DR和PAD并发率在4组间总体差异均有统计学意义(均P<0.05),余指标在4组间比较差异均无统计学意义。两两比较结果显示,轻度、中度及重度DPN组病程、BMI、HbAlc、MCHC及RDW-CV与无DPN组比较差异均有统计学意义(均P<0.05),中度和重度DPN组年龄较无DPN组高(均P<0.01),重度DPN组ALT和AST较无DPN组高(P<0.05;P<0.01)。结果见表1。
2.3 多因素回归分析 将单因素分析差异有统计学意义的指标为自变量,以VPT不同分级作为因变量进行Ordinal回归分析,结果显示病程、HbAlc、BMI、AST、RDW-CV、PAD、DR是DPN严重程度的独立危险因素(均P<0.05)。结果见表2。
3 讨论
本文采用VPT评估DPN的发生率为57.2%,表明DPN在2型糖尿病患者中比较常见。虽然神经电生理检查是诊断DPN的“金标准”[6],但大部分患者均有不适主诉,且费用昂贵,不适合作为门诊筛查及大规模流行病学调查。以神经电生理检查结果为参照,VPT诊断DPN的敏感性可达77.3%,特异性可达72.8%~81.0%,提示VPT诊断DPN具有较好的敏感性和特异性,且神经电生理检查与VPT检查具有较好的一致性[7]。
目前临床常用的其他筛查DPN的方法有多伦多临床神经病变评分(TCSS)、密西根神经病变筛查量表(MNSI)、糖尿病神经病变症状评分(DNSS)、神经病变残疾评分(NDS)及128 Hz音叉、10 g单丝检查等,但这些方法均存有一定的局限性。完整的MNSI包括症状问卷和足部检查量表两部分,检查费时,不适合门诊筛查[8]; DNSS评分用于评价患者神经系统症状情况,而2型糖尿病患者可长期处于无神经系统症状的潜伏期,漏诊率较高[9];TCSS克服了DNSS单纯症状评分和NDS单独神经体征评分的不足,亦存在检查时间较长的缺陷[10];128 Hz音叉检查与10 g单丝检查测试的感觉均比较单一,单独使用所得结果比较片面。相比而言,VPT具有检查操作简单易行,成本低廉、敏感性与可靠性好等特点,适合于大规模糖尿病神经病变的临床筛查[7]。
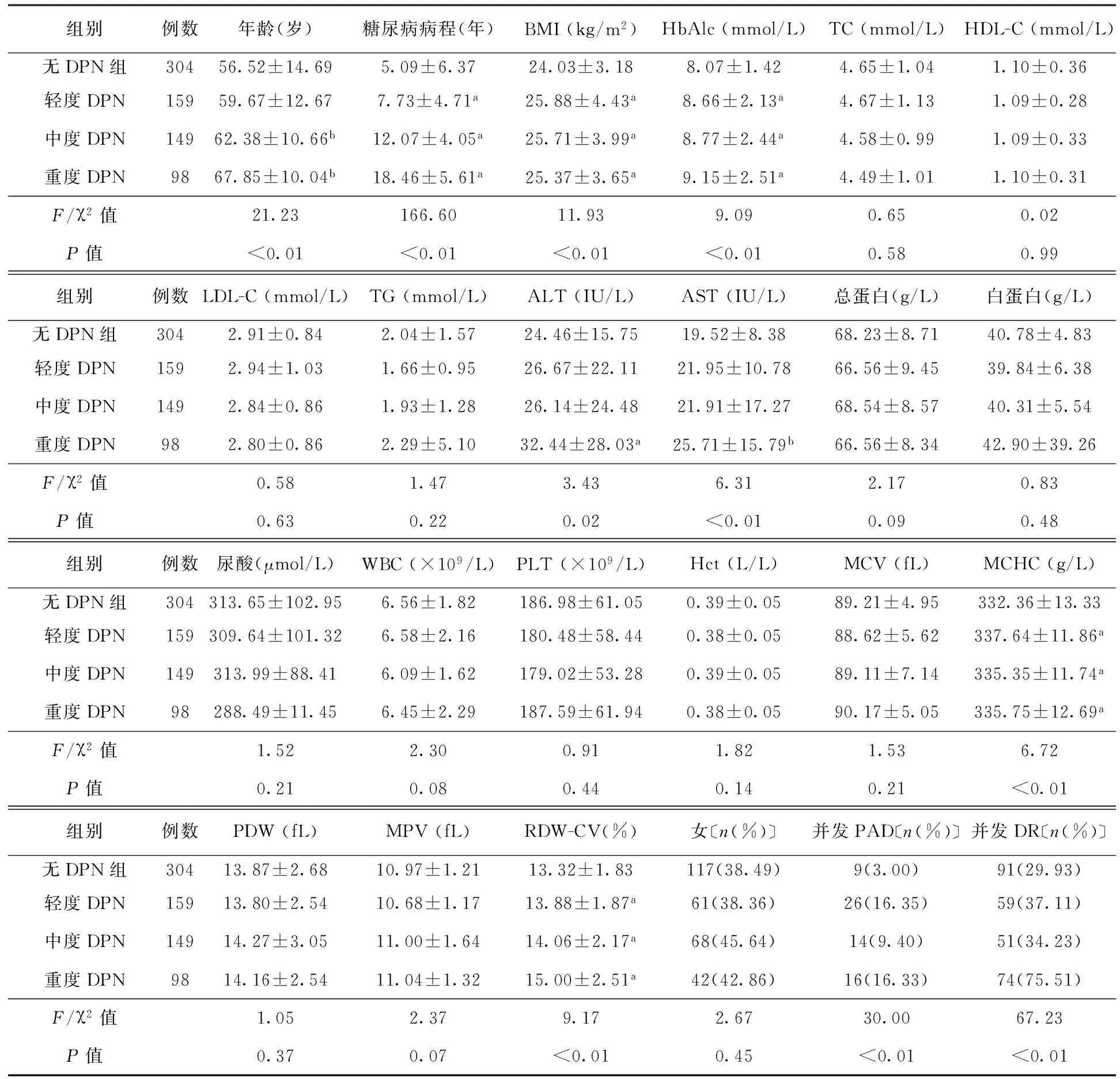
表 1 DPN危险因素的单因素分析
注:DPN:糖尿病周围神经病变;BMI:体重指数;HbAlc:糖化血红蛋白;TC:总胆固醇;HDL-C:高密度脂蛋白;LDL-C:低密度脂蛋白;TG:三酰甘油;ALT:丙氨酸氨基转移酶;AST:天冬氨酸氨基转移酶;WBC:白细胞;PLT:血小板;Hct:红细胞压积;MCV:平均红细胞体积;MCHC:平均红细胞血红蛋白浓度;PDW:血小板体积分布宽度;MPV:平均血小板体积;RDW-CV:红细胞体积分布宽度;PAD:外周动脉疾病;DR:糖尿病视网膜病变;与无DPN组比较,aP<0.05,bP<0.01
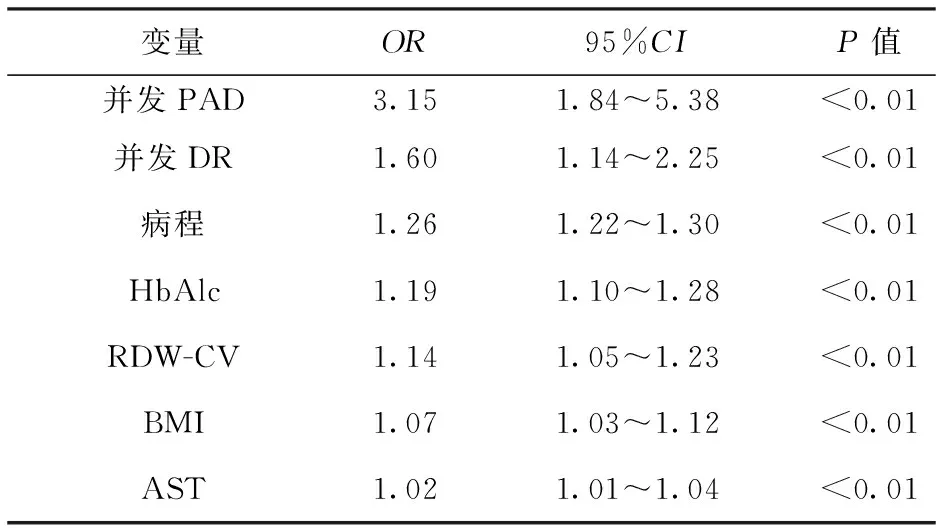
表 2 DPN严重程度的多因素Ordinal回归分析结果
注:DPN:糖尿病周围神经病变;PAD:外周动脉疾病;DR:糖尿病视网膜病变;HbAlc:糖化血红蛋白;RDW-CV:红细胞体积分布宽度;BMI:体重指数;AST:天冬氨酸氨酸转移酶
本研究单因素分析结果显示,年龄、病程、BMI、HbAlc、ALT、AST、MCHC、RDW-CV、并发DR及并发PAD情况在无、轻度、中度和重度DPN组间比较总体差异均有统计学意义,经多因素回归分析结果显示,并发PAD、并发DR、病程、HbAlc、BMI、AST及RDW-CV可能是DPN严重程度的独立危险因素。这与既往相关研究结果类似[11-12]。DR是成年人最主要的失明原因,虽然与DPN发病机制不尽相同,但两者病理基础均与微血管病变、微循环障碍及糖代谢紊乱有关。PAD是全身性动脉粥样硬化性血管性疾病的表现之一,目前研究普遍认为2型糖尿病并发PAD主要发病机制与长期持续的高血糖、胰岛素抵抗、脂代谢紊乱等损害血管内皮细胞、平滑肌细胞、血小板功能,多种细胞活动及炎性反映共同作用促进动脉粥样硬化的形成有关[13]。本研究结果显示并发PAD可能是DPN严重程度的影响因素。这与另一项关于中国武汉地区糖尿病患者并发PAD的影响因素研究结果一致[14]。由于在横断面研究中,糖尿病病程可能影响治疗密集度,故本研究未对血糖控制情况与DPN发生率的相关性进行探讨。
AST可能是DPN的影响因素。病理状态下血清中AST的同工酶主要是ASTm,提示线粒体损伤。Edwards等[15]研究发现,在血糖持续增高状态下,小而碎片状的功能异常的线粒体数量增多,最终不能满足代谢负荷而使神经损伤。本研究为针对患者血清AST的单次测量,若能动态观察血清AST水平则可能更有意义。
RDW是衡量外周血中红细胞大小变异性的指标之一,RDW升高反映体内慢性炎性反应和高水平氧化应激的存在[16]。有研究表明RDW可能是糖尿病血管并发症的标志物之一,甚至独立于糖尿病的其他传统危险因素[17]。而异常的糖代谢途径中所造成的氧化应激损伤及微循环障碍是导致DPN发病的主要原因。本研究结果也提示RDW可能是DPN的危险因素之一。这一结果与Magri等[18]研究结果不一致,可能是由于存在人群种族的差异性所致。
综上所述,本研究结果显示2型糖尿病患者并发PAD、并发DR、病程、HbAlc、BMI、AST及RDW-CV可能是DPN严重程度的独立危险因素。因此,2型糖尿病患者应改善肥胖状态,严格控制血糖。临床医生应尽早建议患者完善VPT、ABI及眼科检查等,继续随访关注患者的VPT值及各项指标的动态变化,以进一步指导临床药物治疗和判断患者的病情发展趋势。
[1]Xu Y, Wang L, He J, et al. Prevalence and control of diabetes in Chinese adults[J]. JAMA,2013,310(9):948-959.
[2]Wu YB, Shi LL, Wu YJ, et al. Protective effect of gliclazide on diabetic peripheral neuropathy through Drp-1 mediated-oxidative stress and apoptosis[J]. Neurosci Lett,2012,523(1):45-49.
[3]Miralles-Garcia JM, De Pablos-Velasco P, Cabrerizo L, et al. Prevalence of distal diabetic polyneuropathy using quantitative sensory methods in a population with diabetes of more than 10 years’ disease duration[J]. Endocrinol Nutr,2010,57(9):414-420.
[4]Jayaprakash P, Bhansali A, Bhansali S, et al. Validation of bedside methods in evaluation of diabetic peripheral neuropathy[J]. Indian J Med Res,2011,133(6):645-649.
[5]Young MJ, Breddy JL, Veves A, et al. The prediction of diabetic neuropathic foot ulceration using vibration perception thresholds. A prospective study[J]. Diabetes Care,1994,17(6):557-560.
[6]Al-Geffari M. Comparison of different screening tests for diagnosis of diabetic peripheral neuropathy in Primary Health Care setting[J]. Int J Health Sci (Qassim),2012,6(2):127-134.
[7]侯宇, 刘莎, 朱婷婷, 等. 利用ROC曲线评价振动觉阈值检查在糖尿病周围神经病变诊断中的意义[J]. 中南大学学报(医学版),2012,37(9):951-956.
[8]Moghtaderi A, Bakhshipour A, Rashidi H. Validation of michigan neuropathy screening instrument for diabetic peripheral neuropathy[J]. Clin Neurol Neurosurg,2006,108(5):477-481.
[9]Hussain G, Rizvi S A, Singhal S, et al. Cross sectional study to evaluate the effect of duration of type 2 diabetes mellitus on the nerve conduction velocity in diabetic peripheral neuropathy[J]. Diabetes Metab Syndr,2014,8(1):48-52.
[10]胡泓, 李红, 郑芬萍, 等. 不同神经病变评分系统在无症状糖尿病周围神经病变筛查中的临床价值比较[J]. 中华内科杂志,2012,51(1):13-17.
[11]Wang DD, Bakhotmah BA, Hu FB, et al. Prevalence and correlates of diabetic peripheral neuropathy in a Saudi Arabic population: a cross-sectional study[J]. PLoS One,2014,9(9):e106935.
[12]聂琛, 鲍海萍. 糖尿病周围神经病变的相关危险因素分析[J]. 中华实验和临床病毒学杂志,2012,26(6):467-469.
[13]Drouet L, Bal DSC, Henry P. The basis of platelets: platelets and atherothrombosis: an understanding of the lack of efficacy of aspirin in peripheral arterial disease (PAD) and diabetic patients[J]. Drugs,2010,70(Suppl 1):9-14.
[14]Wang L, Du F, Mao H, et al. Prevalence and related risk factors of peripheral arterial disease in elderly patients with type 2 diabetes in Wuhan, Central China[J]. Chin Med J (Engl),2011,124(24):4264-4268.
[15]Edwards JL, Quattrini A, Lentz SI, et al. Diabetes regulates mitochondrial biogenesis and fission in mouse neurons[J]. Diabetologia,2010,53(1):160-169.
[16]Tsuboi S, Miyauchi K, Kasai T, et al. Impact of red blood cell distribution width on long-term mortality in diabetic patients after percutaneous coronary intervention[J]. Circ J,2013,77(2):456-461.
[17]Malandrino N, Wu WC, Taveira TH, et al. Association between red blood cell distribution width and macrovascular and microvascular complications in diabetes[J]. Diabetologia,2012,55(1):226-235.
[18]Magri CJ, Fava S. Red blood cell distribution width and diabetes-associated complications[J]. Diabetes Metab Syndr,2014,8(1):13-17.
(本文编辑:时秋宽)
Analysis of the related risk factors of peripheral neuropathy in type 2 diabetic patients
CHANGQi,WUYuanbo,RENMingshan*,WUYuanjie,YEShandong,YANGGuangwei.
*DepartmentofNeurology,TheAffiliatedProvincialHospitalofAnhuiMedicalUniversity,HefeiAnhui230001,China
REN Mingshan, Email: renmingshan@163.com
Objective To investigate the related risk factors of type 2 diabetic peripheral neuropathy (DPN). Methods The data of the in-patients with type 2 diabetes were retrospectively studied. Vibration perception threshold (VPT) was adopted to assess the severity of DPN among a total of 710 type 2 diabetic patients. Based on VPT scores, the diabetic patients were divided into mild, moderate and severe groups. The clinical features, blood routine and blood biochemistry indices were analyzed according to the severity of DPN. Ordinal regression analysis was applied to explore the risk factors for the development of DPN. Results The overall incidence of DPN in this study was 57.2%, among which the mild, moderate and severe groups respectively accounted for 22.4%, 21.0% and 13.8%.There were significant differences of the age,course of disease,body mass index(BMI), glycosylated hemoglobin(HbAlc), alanine aminotransferase(ALT), aspartate transaminase(AST), mean corpuscular hemoglobin concentration (MCHC), red blood cell volume distribution width(RDW-CV), coincidences of diabetic retinopathy(DR) and peripheral arterial disease(PAD) among the mild, moderate, severe and non-DPN groups(P<0.05,respectively).Ordinal regression analysis indicated that the course of disease, HbAlc, BMI, AST, RDW-CV, DR and PAD might be the risk factors of DPN (P<0.05). Conclusions Course of disease, HbAlc, BMI, AST, RDW-CV, DR and PAD could be the risk factors for the development of DPN.
diabetes mellitus, type 2; diabetes complications; vibration perception threshold; risk factors
10.3969/j.issn.1006-2963.2015.05.009
国家自然科学基金资助项目(81102626H2716)
230001安徽医科大学附属省立医院神经内科 (常琦、吴元波、任明山),内分泌科 (叶山东、杨光伟);230038安徽中医药大学中医基础教研室 (吴元洁)
任明山,Email: renmingshan@163.com
R745.4+9
A
1006-2963 (2015)05-0342-05
2015-03-03)

