五例脊柱结核截瘫合并结核性脑膜炎患者的临床分析及手术时机对预后的影响
李雪莲 张立群 吴晓光 马丽萍 高孟秋 董伟杰
·论著·
五例脊柱结核截瘫合并结核性脑膜炎患者的临床分析及手术时机对预后的影响
李雪莲 张立群 吴晓光 马丽萍 高孟秋 董伟杰
目的 通过对5例脊柱结核截瘫合并结核性脑膜炎患者的病史及治疗情况的回顾性分析,初步探讨了此类患者手术时机对预后的影响。方法 对5例就诊于北京胸科医院结核二科及骨科的脊柱结核截瘫合并结核性脑膜炎患者的资料进行回顾性分析。所有患者均经病史、体检、脑脊液化验检查、影像学检查、实验室化验等相关检查确定诊断。结果 5例患者均出现间断发热、头痛、脑膜刺激征、腰背痛及双下肢活动受限等临床表现。腰椎穿刺提示颅压正常或轻度升高,脑脊液检查细胞数可正常或升高,多以单核细胞升高为主,糖及氯化物均减低,蛋白升高,ADA可正常或升高。影像学检查提示4例合并肺部结核病灶,但痰结核菌检查均为阴性。其中3例患者给予一线抗结核药物联合喹诺酮类药物治疗,而另2例患者于抗结核治疗后行手术治疗。3例未行手术治疗的患者中1例经抗结核治疗无效死亡;另2例患者经抗结核药物治疗后结核性脑膜炎恢复,但仍存在肢体瘫痪。2例患者于抗结核药物治疗后行手术治疗,术后继续应用抗结核药物治疗,结核性脑膜炎病情稳定,双下肢肌力及感觉均有所恢复。结论 对于脊柱结核截瘫合并结核性脑膜炎患者,积极规范的抗结核药物治疗是有效的,在此基础上选择合适的时机行手术治疗可改善患者预后。
结核,脊柱/外科学; 截瘫; 结核,脑膜; 选择行为; 预后
随着全球结核病疫情的加重,肺外结核的发病率也呈上升趋势,其中结核性脑膜炎(tuberculous meningitis,TBM)是一种严重的继发性结核病,Mtb可由血行播散入颅内引起脑膜炎,或由脊柱的结核病灶直接破入颅内或椎管内引起TBM。脊柱结核患者约10%~30%并发截瘫。因而脊柱结核截瘫合并TBM患者临床并不少见,患者多病情较重,如未能及时行手术治疗解除脊髓压迫,可致患者终身瘫痪,严重影响患者生活质量。关于这类患者文献报道并不多见,笔者结合我院5例脊柱结核截瘫合并TBM患者的临床分析,探讨手术治疗对其预后的影响,为临床医生能尽早发现及诊断该病、避免患者因病致死、因病致残提供帮助。
资料和方法
1.对象:2010年11月至2014年1月就诊于北京胸科医院的脊柱结核截瘫合并TBM患者共5例。男3例,女2例,年龄26~79岁(表1)。
2.方法:对患者的临床表现、影像学检查、实验室检查等方面进行回顾性分析。
3.诊断依据:TBM患者依据文献[1]的标准进行诊断。(1)脑脊液Mtb涂片及培养阳性可以确诊。(2)细菌学阴性者须结合临床病史、体征、实验室检查综合判断。(3)其他依据为脑脊液中腺苷脱氨酶(ADA)、γ-干扰素升高,抗结核抗体阳性及抗结核药物试验性治疗有效等。
由于骨关节结核早期症状、体征及实验室检查缺乏特异性,目前脊柱结核诊断标准不一,国内外缺乏一套权威、完整、规范、有广泛实用价值的诊断标准。临床常用的脊柱结核诊断依据主要有:临床表现(既往史、全身症状、局部症状)、影像学检查(X线摄影、CT、MRI检查等),实验室检查[血红细胞沉降率(erythrocyte sedimentation rate,ESR)、血γ-干扰素检测、血结核抗体检测,等等]、病理学检查(穿刺活检等)。
结 果
1.脑脊液实验室检查结果:5例脊柱结核截瘫合并TBM患者均于入院后1~2 d 进行了腰椎穿刺检查,颅压正常或轻度升高(100~200 mm Hg)(1 mm Hg=0.133 kPa)。脑脊液化验检查提示2例患者脑脊液外观呈黄色(表2中例2,例5)。3例患者脑脊液白细胞明显增多(>100×103/L)、脑脊液ADA升高。4例患者脑脊液糖及氯化物降低。所有患者脑脊液蛋白均升高。脑脊液集菌及结核抗体检测多为阴性(仅1例患者脑脊液结核抗体检测为阳性)(表2)。
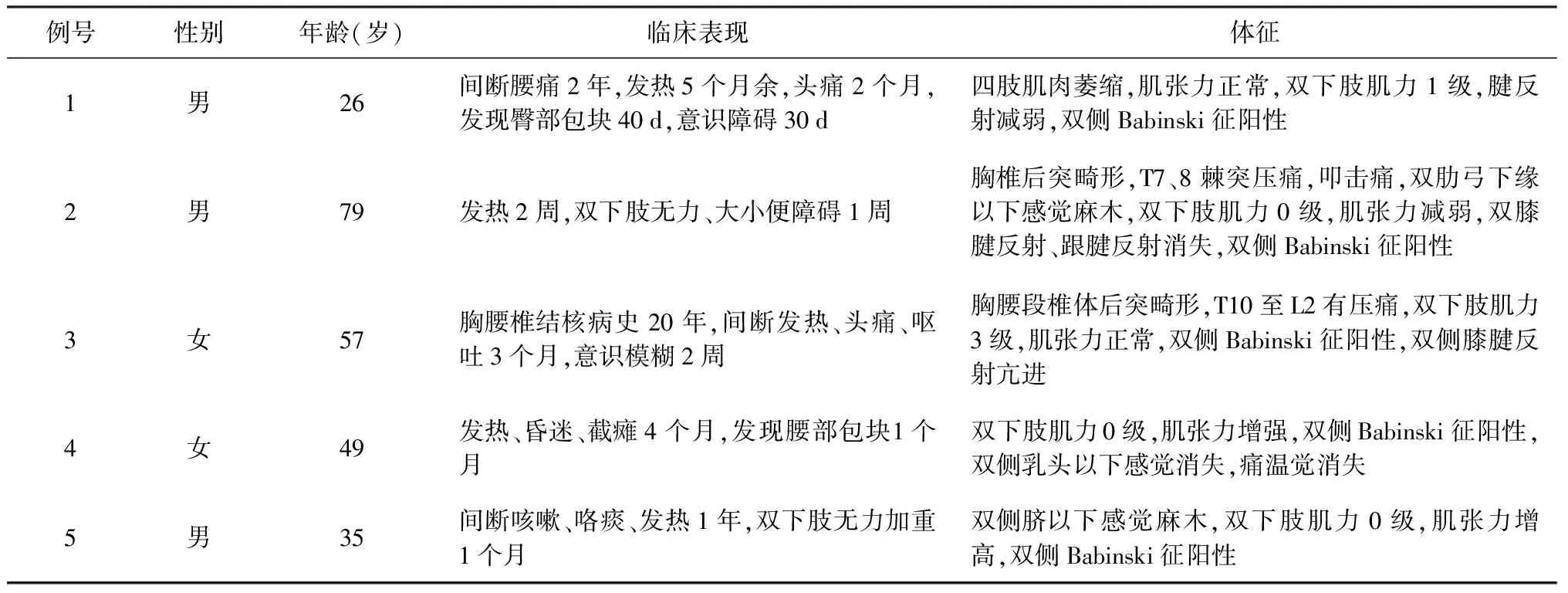
表1 5例脊柱结核截瘫合并结脑患者病史及一般资料
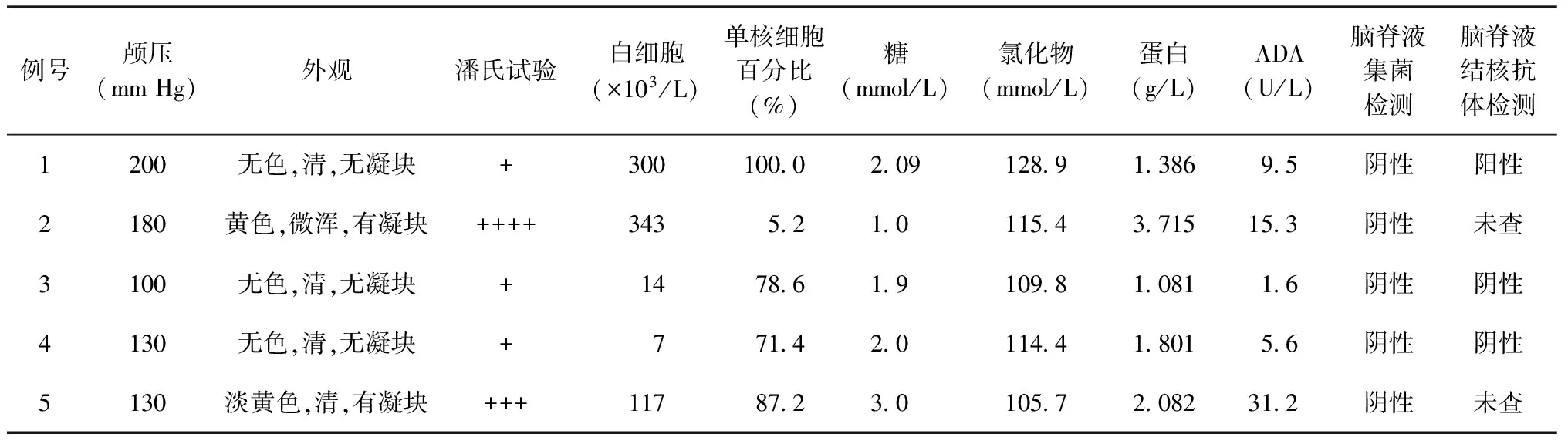
表2 5例脊柱结核截瘫合并TBM患者的脑脊液检查结果
注 1 mm Hg=0.133 kPa
2.影像学及实验室辅助检查结果:5例脊柱结核截瘫合并TBM患者均进行了胸部X线检查,其中4例患者肺部可见斑片影,提示合并肺结核。5例患者均进行了腰椎X线摄影及MRI检查,提示不同节段椎体破坏,2例可见椎旁脓肿形成(图1)。5例患者中,1例累及胸椎,2例累及腰椎,另2例为胸腰椎同时受累。痰集菌及痰PCR检测均为阴性。2例患者血结核抗体检测为阳性,4例患者ESR增快(表3)。
3.治疗及预后:5例脊柱结核截瘫合并TBM患者均给予了抗结核药物治疗,为一线抗结核药物基础上据患者病情加用氟喹诺酮类药物(例2患者因昏迷及肝功能损伤未能加用吡嗪酰胺,而例3患者因异烟肼引起精神症状而停用)。其中例1患者死亡,例2及例3患者在随访时仍为瘫痪状态,例4及例5患者在抗结核治疗后行手术治疗,随访时均表示肢体感觉及肌力有所恢复(表4)。
例2患者经抗结核药物及鞘内注射治疗2周后,复查腰椎穿刺示颅压较前下降,脑脊液白细胞数、ADA均较前减低,糖及氯化物升高,仅脑脊液蛋白较前无明显变化。例5患者经抗结核化疗及鞘内注射治疗2周后复查,腰椎穿刺提示颅压在正常范围,脑脊液细胞数、蛋白、ADA均降低,糖及氯化物升高(表5)。均提示抗结核治疗有效。

图1 例4。腰椎MRI检查(术前)显示T12~L1、L4~5椎间隙狭窄,相对缘不规则骨质破坏,呈不均匀稍长T1、稍长T2信号,椎旁少许稍长T2信号,腰背部及腰骶部皮下见T2信号,脓液部分包裹呈梭形影

表3 5例脊柱结核截瘫合并TBM患者的辅助检查结果
注 ESR:红细胞沉降率

表4 5例脊柱结核截瘫合并TBM患者的治疗情况及转归
注 H:异烟肼; R:利福平; E:乙胺丁醇; Z:吡嗪酰胺; Mfx:莫西沙星; Lfx:左氧氟沙星;L:利福喷丁。鞘内注射所用药物为异烟肼100 mg+地塞米松5 mg,对异烟肼过敏或产生不良反应的患者则单独注射地塞米松5 mg

表5 2例患者治疗后脑脊液检查的结果
注 1 mm Hg=0.133 kPa

图2 例4。胸腰椎MRI检查(术后),显示胸腰椎结核术后改变,部分椎体附件不完整,T3~9椎体、T12~L1及L3~5见多发金属密度内固定影
3例未行手术治疗的患者中例1经抗结核治疗仍高热不退,呈持续昏迷状态,最终死亡。例2、3患者经治疗后发热缓解,意识清晰,提示TBM病情稳定,总计抗结核化疗时间为18~24个月。但随访时患者仍存在肢体瘫痪。
例4及例5患者均于抗结核药物治疗后行手术治疗,术后继续应用抗结核药物治疗,总计抗结核药物治疗时间为18~24个月。至电话随访时患者均无发热、头痛、意识障碍等症状,双下肢肌力及感觉均有所恢复。
讨 论
一、脊柱结核截瘫合并TBM患者的临床分析
脊柱结核以胸腰椎病变为主,占全身骨关节结核的50%~60%,其中以椎体结核占多数,病变多累及2个以上椎体。脊柱结核是造成截瘫的常见原因,在全部脊柱结核患者中,截瘫发生率一般在10%左右[2]。脊柱结核合并TBM的患者多以间断发热、头痛、脑膜刺激征、腰背痛及双下肢活动受限为主要临床表现。本组患者中有4例病变累及2个以上椎体,2例患者病变分别累及胸椎及腰椎。患者病程中均有上述临床表现(表1),其中4例患者出现不同程度的意识障碍,1例患者死亡。可见此类患者病情重,病死率高,致残率高,如未能及时采取相应的治疗措施则可严重影响患者预后。
二、脊柱结核截瘫合并TBM的治疗方案选择
脊柱结核截瘫合并TBM的患者首先应行规律的抗结核治疗,其治疗时间亦应适当延长(>18个月)。本组5例患者均给予了抗结核药物治疗,治疗方案均为一线抗结核药物治疗基础上根据患者病情加用氟喹诺酮类药物。但例2患者因昏迷及肝功能损伤未能加用吡嗪酰胺,而例3患者因异烟肼引起精神症状而停用。可能为其治疗带来影响,在笔者随访时,此2例患者均为截瘫状态,但均无生命危险。
而针对脊柱结核截瘫的治疗应首选手术,只有手术解除脊髓压迫,中止病灶进展,才可能减少椎体坏死及后凸畸形的发生,防止发展为终生瘫痪。但对合并TBM的脊柱结核截瘫患者,如何选择合适的手术时机文献报道并无明确结论。如果尽力追求脊髓神经功能恢复,过早施行手术则可造成Mtb沿血行播散至全身,造成结核病病情加重;但如果手术时间过晚,脊髓受压时间过长,又不能达到预期的治疗效果,且患者既要承担手术的风险与费用,又不能改善截瘫的症状。如何在控制好结核病的情况下尽早行脊髓神经减压术是这类患者手术时机选择的难点[3]。本组前3例患者因病程中出现意识障碍或因家庭经济问题均未能进行手术治疗,仅应用抗结核药物及鞘内注射等保守治疗,预后均不理想。其中1例患者死亡,另2例患者虽生命得以延续,但截瘫未能恢复,需长期卧床,家属需随时陪护,不仅严重降低了患者的生活质量,也给家庭及社会带来沉重的经济负担。
因此,在抗结核药物控制下早期手术治疗是改善此类患者预后的关键,截瘫持续时间越长,则恢复越慢;持续时间越短,则恢复越快。近年来陆续有报道提示,正规抗结核治疗 2~3 周后手术治疗脊柱结核并截瘫,有利于改善患者预后情况,提高患者生存质量[4-6]。扈文海等[7]认为对于截瘫症状进行性加重或抗结核化疗后无明显改善以及化疗中出现截瘫的患者,考虑其病变往往处于活动期,病变范围较大,只要没有明显的手术禁忌证,应尽早做病灶清除和脊髓减压术,不应拘泥于术前长时间化疗。本组病例4(图1~2)及病例5均未能及时行手术治疗,但分别在抗结核治疗4个月及1年后行手术,通过清除病灶内干酪组织及肉芽组织、抽出脓液等方法,解除了脊髓压迫,术后肢体感觉及肌力均能有所恢复。
三、手术治疗可能改善脊柱结核截瘫合并TBM患者预后
脊柱结核截瘫合并结核性脑膜炎患者,常因TBM患者病情严重而错过脊柱结核手术治疗的最佳时机;另有许多患者因脊柱结核,无法从事正常工作而处于贫困状态,不能负担手术费用,但最终的结果多是终身瘫痪。柳盛春和娄晓楠[8]观察了3例截瘫合并TBM的患者,先内科抗结核药物治疗2~3个月后手术治疗,虽然脑膜炎及肺结核好转、稳定,但截瘫未能恢复;另1例患者因本人积极要求手术,故在抗结核治疗的同时采取手术治疗,术后患者病情平稳,TBM治愈,截瘫亦恢复满意。而像本组例4、5患者,无论发病情况、脑脊液化验、抗结核治疗等方面较其他3例患者均无特殊,但在TBM病情相对稳定后及时采取了手术治疗,解除了椎体或脊膜病变对脊髓的压迫,为患者的预后带来了很大的改观。
可见,手术治疗对于改善脊柱结核截瘫合并TBM患者的预后具有非常重要的意义。未能行手术治疗者预后较差,即使给予了有效的抗结核药物治疗,但仍可伴随终身残疾,严重者可致生命危险;而如能适时行手术治疗,解除脊髓压迫、固定已破坏的椎体,则可能减少残疾的发生;同时清除病灶内坏死组织、抽出脓液、减轻病灶局部Mtb的负荷,有利于TBM的治疗。因此,对于此类患者的手术时机选择应更为宽松。如患者TBM病情相对稳定,应尽快行手术治疗解除脊髓压迫并尽早进行功能锻炼,以期最大程度地减少残疾的发生。而如果患者TBM病情重,则应先以稳定生命体征为主,一旦病情平稳则应尽快手术。考虑本组患者例数较少,因此,针对每一个患者的个体化治疗还应由结核内科医生及骨科医生共同协商决定。
[1] 马玙,朱莉贞,潘毓萱.结核病.北京:人民卫生出版社,2006.
[2] 张祥英.脊柱结核的外科治疗进展.中国矫形外科杂志,2004,12(13): 1025-1027.
[3] 秦世炳.重视结核病诊治和脊柱结核手术时机的选择.中国骨伤,2013,26(7):533-535.
[4] 马远征,胡明,才晓军,等.脊柱结核外科治疗的探讨.中华骨科杂志,2005,25(2):68-73.
[5] 范磊,黄野,于晓巍,等. 脊柱结核伴截瘫的手术时机和疗效分析. 国际骨科学杂志,2010,31(1):52-54.
[6] 阮开亮. 正规抗结核治疗3周前后手术方法治疗脊柱结核并截瘫患者临床效果对比观察. 中外医学研究,2014,12(16):40-42.
[7] 扈文海,许海华,李会杰,等. 胸椎结核合并截瘫21例早期手术治疗体会. 中国医师进修杂志,2006,29(9):37-39.
[8] 柳盛春,娄晓楠. 重症脊柱结核合并截瘫16例报告. 中国社区医师(医学专业),2011,13(10):140-141.
(本文编辑:薛爱华)
Five cases of spinal tuberculosis paraplegia combined with tuberculous meningitis and analysis the timing of surgery on prognosis
LIXue-lian,ZHANGLi-qun,WUXiao-guang,MALi-ping,GAOMeng-qiu,DONGWei-jie.
The2ndDepartmentofTuberculosis,BeijingChestHospital,CapitalMedicalUniversity,Beijing101149,China
GAOMeng-qiu,Email:gaomqwdm@aliyun.com
Objective To explore the operation time and prognosis on spinal tuberculosis with paraplegia tuberculous meningitis patients by retrospective analysis of the history and treatment of five cases Methods A retrospective analysis was performed on five cases received in the 2nd department of tuberculosis and orthopedic department in Beijing Chest Hospital. All patients were confirmed the diagnosis by medical history, physical examination, cerebrospinal fluid(CSF)laboratory tests, imaging, laboratory tests, etc. Results Five patients were all manifested of intermittent fever, headache, meningeal irritation, back pain and lower extremity activity limitation. Intracranial pressure normal or mildly elevated in lumbar puncture, CSF cell count may be normal or elevated, and mainly monocytes increased, CSF sugar and chloride were reduced, protein elevated, ADA may normal or elevated. Imaging examinations showed four cases of pulmonary tuberculosis, but sputum examination were negative. Three patients were treated with first-line anti-TB drugs in combination with quinolone therapy, while the other two patients underwent surgery after anti-TB treatment. Three patients did not undergo surgery. One case was die of ineffective anti-TB treatment. The other two patients recovered from TBM but accompanied with limbs paralysis. Two patients underwent surgical and anti-TB drugs treatment continusely.Finally,their symptom recovered in stable conditionwhose lower extremity muscle were strength and sensation recovered. Conclusion In spinal tuberculosis paraplegia combined with tuberculous meningitis patients, choosing the right operation time with the positive standard anti-TB drugs treatment willimprove theirprognosis.
Tuberculosis,pinal/surgery; Paraplegia; Tuberculosis,meningeal; Choice behavior; Prognosis
10.3969/j.issn.1000-6621.2015.09.005
101149 首都医科大学附属北京胸科医院结核二科(李雪莲、张立群、吴晓光、马丽萍、高孟秋),骨科(董伟杰)
高孟秋,Email:gaomqwdm@aliyun.com
2015-08-03)

