宫颈上皮内瘤变3 级锥切边缘阳性与锥切后病变残留的危险因素分析
杨 洋,游可理,陈翠莹,李志刚
0 引 言
宫颈上皮内瘤变3 级(cervical intraepithelial neoplasia grade 3,CIN3)包括重度不典型增生与原位癌,切除与病灶消融均可有效治疗[1-3]。切除疗法能够提供组织学诊断,评估切除的病变是否完整,最常用的宫颈锥切术为电环切除术(loop electrosurgical excision procedure,LEEP)与冷刀锥切(cold knife conization,CKC)。对于切除疗法这一保守性手术,锥切边缘阳性与病变残留是备受关注的问题,因为边缘阳性者,残留病变的可能性大,有可能导致病变持续存在抑或进展为癌[4-5]。然而,影响边缘状态与病变残留的因素,报道并不一致[1,6]。因此本研究回顾性分析行锥切后全宫切除术CIN3 患者的临床资料,探讨锥切边缘阳性以及锥切后全宫切除标本中病变残留的危险因素影响。
1 资料与方法
1.1 患者资料 收集广东省人民医院2001 至2013 年240 例经阴道镜活检确诊的CIN3 患者锥切后行全宫切除术的临床资料,剔除妊娠期女性、既往有宫颈病变治疗史、激素替代治疗、罹患急性感染性疾病或信息不完整的22 例后,最终纳入研究218例。患者年龄的中位数为49 岁(34 ~72 岁);孕次的中位数为5 次(2 ~11 次);产次的中位数为3 次(1 ~6 次);142 人接受LEEP,76 人接受CKC。
1.2 诊疗方法 阴道镜检查时,完整的宫颈鳞柱交界可见视为满意。局部麻醉下行LEEP,根据阴道镜检查结果,选用不同大小的电环,切除宫颈转化区;而CKC 是在硬膜外麻醉下,使用外科手术刀切除宫颈病变。锥切后3 个月内,对锥切边缘阳性、其他妇科良性疾病需要切除子宫、担心残留病变进展或随访困难者进行全宫切除术。
1.3 病理标本 测量宫颈锥切标本长径与横径。长径是指宫颈标本内侧边缘与外侧边缘3 点之间的距离;横径指切除标本3 点与9 点之间的距离。锥切边缘为CIN2 或更严重病变(CIN2+)视为边缘阳性;子宫切除标本中的CIN2+视为病变残留。
1.4 统计学分析 采用SPSS 16.0 进行统计分析。探讨锥切边缘阳性以及锥切后全宫切除标本中病变残留的危险因素先采用单因素分析,将单因素分析有统计学意义的变量(P <0.05)再纳入多因素Logistic 回归分析。以P≤0.05 为差异有统计学意义。
2 结 果
2.1 宫颈活检及锥切病理结果 活检病理提示171 例为宫颈重度不典型增生,47 例为原位癌;宫颈锥切标本中171 例组织学诊断仍为CIN3,16 例为CIN2,未见微小浸润或浸润癌。锥切标本边缘,阳性率为25.2%(55/218)。见表1。

表1 CIN3 患者的宫颈活检及锥切病理结果[n(%)]Table 1 The histopathological results of cervical biopsies and conization for patients with CIN3 n(%)
2.2 宫颈锥切边缘阳性的影响因素分析 单因素Logistic 分析显示,阴道镜检查满意度、锥切标本径线(横径与长径)、CIN3 有统计学意义(P <0.05),见表2。多因素Logistic 分析结果表明,阴道镜检查满意度、锥切标本径线横径及CIN3 为宫颈锥切标本中边缘阳性的危险因素,见表3。
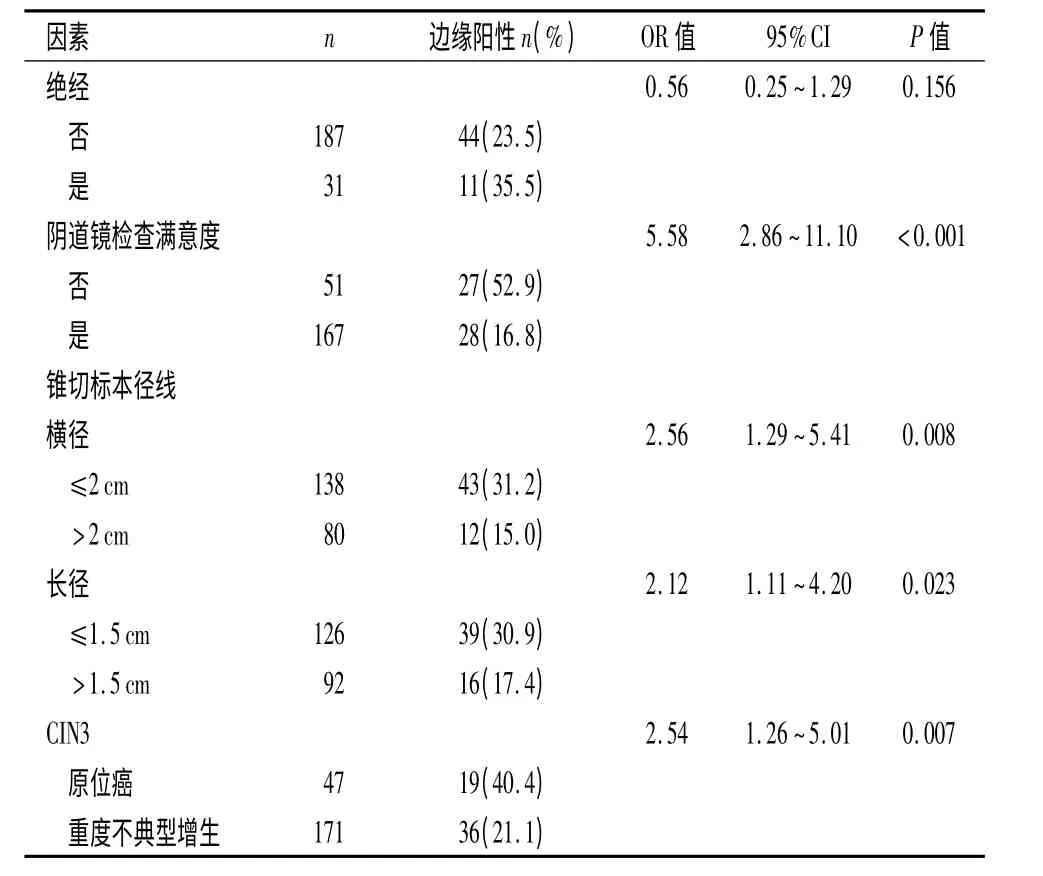
表2 CIN3 患者宫颈锥切标本边缘阳性的单因素Logistic分析结果Table 2 Univariate logistic analysis of positive margins for specimens of CIN3 after cervical conization

表3 CIN3 患者宫颈锥切标本边缘阳性的的多因素Logistic 分析结果Table 3 Mutivariate logistic analysis of positive margins for specimens of CIN3 after cervical conization
2.3 锥切后病变残留 子宫标本中171 例组织病理诊断为CIN1 或无CIN;47 例病变残留,残留率为21.6%(47/218),见表4。其中5 例患者经阴道镜下活检诊断为原位癌,子宫标本最终证实为微小浸润癌IA1 期(根据FIGO 分期)。该5 例微小浸润癌患者中,4 例已绝经,1 例为围绝经期,阴道镜检查均不满意,3 例锥切标本边缘为CIN3,1 例为CIN1,1例边缘干净。上述结果提示,5 例是经阴道镜检查活检与宫颈锥切术仍然漏诊的癌病例,占2.3%(5/218)。
2.4 全宫切除标本中病变残留的影响因素分析单因素Logistic 分析显示,阴道镜检查满意度、锥切标本长径、CIN3 及锥切标本边缘状态有统计学意义(P <0.05),而绝经状态、锥切标本横径与病变残留无关,见表5。而多因素Logistic 分析结果表明,锥切标本长径、CIN3 及锥切标本边缘状态是锥切后子宫切除标本中病变残留的高危因素,见表6。

表4 锥切后子宫切除标本中病变残留结果[n(%)]Table 4 Distribution of residual disease in subsequent hysterectomy specimens after cervical conization n(%)

表5 锥切后子宫切除标本中病变残留的单因素Logistic 分析Table 5 Univariate logistic analysis of residual disease in hysterectomy specimens after cervical conization
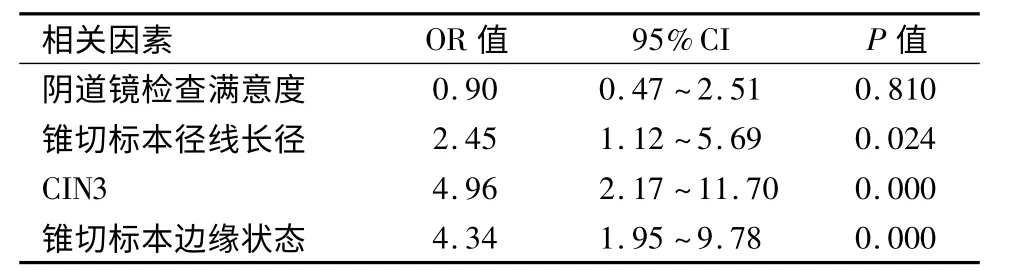
表6 锥切后子宫切除标本中病变残留的多因素Logistic 分析结果Table 6 Mutivariate logistic analysis of residual disease in hysterectomy specimens after cervical conization
3 讨 论
已确诊的CIN3 进展为浸润性宫颈癌的风险非常高,积极治疗将显著降低癌的发生率[1,7-10]。对于大多数患者,宫颈锥切术等局部切除既可以起到治疗作用,又有助于排除未怀疑的浸润癌,达到诊断目的[2]。但是,锥切标本边缘阳性的处理依然富于挑战。文献报道,边缘阳性率介于19%~45%之间[3-4,6]。本研究结果为25.2%,与上述报道结果接近。有证据表明,边缘阳性者,余下的宫颈组织中,更有可能残留病灶。因此,锥切术时应强调尽力将病灶切除干净[6-7]。边缘状态与锥切目的、手术医师技巧、锥切方法以及病变程度、范围等有关[11]。也有学者指出,绝经状态与年龄较大也会导致边缘阳性率增加[12]。本研究的单因素分析提示,阴道镜检查不满意、锥切标本横径≤2 cm、长径≤1.5 cm 及活检组织学诊断为原位癌均与边缘阳性相关。而多因素分析进一步表明,阴道镜检查不满意、锥切标本横径≤2 cm 以及原位癌影响边缘状态。不同研究所报告高危因素的差异,可能是因为研究设计、样本量、所关注的因素、研究背景及人群不同等所致,这也造成难以确定预测锥切边缘阳性的最佳指标[13-14]。综合文献表明,病变范围与锥切标本体积有可能与边缘状态关系更加密切[11-12,14]。本研究也有类似结果,锥切标本横径较小者,边缘易受累,支持这一观点。
锥切后切除的子宫是研究病变残留最好的标本。本研究病变残留率为21.6%,与既往报道的23%~47%接近[5-6,15]。多数文献指出,患者年龄、绝经状态、病变严重程度(如原位癌)、锥切后的宫颈管搔刮、边缘状态、腺体受累、病变范围广等,均可能使得病变残留率增加。也有研究认为,边缘状态就是锥切术后预测病变残留的金标准[6,16]。本研究单因素分析显示,阴道镜检查不满意、锥切标本长径≤1.5 cm、原位癌及锥切标本边缘阳性均是病变残留的高危因素;而多因素分析进一步阐明,锥切标本长径≤1.5 cm、活检组织学诊断为原位癌及锥切标本边缘阳性依然是病变残留的影响因素。本组结果与文献报道,有相似之处。研究报道,2%~31%锥切边缘阴性者,亦有病变残留,与此同时,10%~60%阳性者,却无残留[16-17]。本组资料也证实这一点,边缘阳性的残留率为47.3%,阴性者也有12.9%的残留率。由此可见,病变残留强有力的预测指标,尚需探讨。
此外,值得注意的是本研究有5 例残留病变为微小浸润癌。有研究统计,38.9%未诊断的浸润性癌灶位于宫颈管内[18],因此,宫颈管搔刮有助于阴道镜检查时评估颈管病变[19]。本研究的不足之处在于行搔刮术的病例少,而且资料不完整,无法进行分析。如行搔刮术,有可能较早发现这类隐匿性微小浸润灶。全宫切除已不再是CIN3 治疗的主要手段。但对活检诊断CIN3 又伴有妇科其他良性疾病需要切除子宫的患者,能否直接切除仍有争议。本研究所发现的5 例,虽只是FIGO IA1 期,却是经过阴道镜检查活检以及宫颈锥切依然漏诊的癌症患者。本研究结果提示,全子宫切除之前,先行宫颈锥切,可能明智,以减少漏诊。
总之,锥切边缘阳性以及锥切后全宫切除标本中病变残留的影响因素颇多。本研究提示,阴道镜检查不满意、锥切标本横径≤2 cm 以及原位癌是锥切边缘阳性独立的高危因素,而锥切标本长径≤1.5 cm、原位癌及锥切标本边缘阳性是病变残留独立的高危因素,了解边缘阳性与病变残留的高危因素,可能有助于临床处理。设计前瞻性、多中心研究,对所有潜在危险因素进行深入探讨更具意义。
[1] Massad LS,Einstein MH,Huh WK,et al.2012 ASCCP Consensus Guidelines Conference.2012 updated consensus guidelines for the management of abnormal cervical cancer screening tests and cancer precursors[J].Obstet Gynecol,2013,121(4):829-846.
[2] 刘 琦,施 雅,张 秦,等.子宫颈癌或癌前病变术后再发阴道癌或癌前病变的临床分析[J].医学研究生学报,2014,27(6):623-626.
[3] Sun XG,Ma SQ,Zhang JX,et al.Predictors and clinical significance of the positive cone margin in cervical intraepithelial neoplasia III patients[J].Chin Med J(Engl),2009,122(4):367-372.
[4] Andersen ES,Nielsen K,Pedersen B.The reliability of preconization diagnostic evaluation in patients with cervical intraepithelial neoplasia and microinvasive carcinoma[J].Gynecol Oncol,1995,59(1):143-147.
[5] Lu CH,Liu FS,Tseng JJ,et al.Predictive factors for residual disease in subsequent hysterectomy following conization for CIN III[J].Gynecol Oncol,2000,79(2):284-288.
[6] Moore BC,Higgins RV,Laurent SL,et al.Predictive factors from cold knife conization for residual cervical intraepithelial neoplasia in subsequent hysterectomy[J].Am J Obstet Gynecol,1995,173(2):361-366.
[7] Ghaem-Maghami S,Sagi S,Majeed G,et al.Incomplete excision of cervical intraepithelial neoplasia and risk of treatment failure:a meta-analysis[J].Lancet Oncol,2007,8(11):985-993.
[8] Castle PE,Schiffman M,Wheeler CM,et al.Evidence for frequent regression ofcervical intraepithelial neoplasia-grade 2[J].Obstet Gynecol,2009,113(1):18-25.
[9] McCredie MR,Sharples KJ,Paul C,et al.Natural history of cervical neoplasia and risk of invasive cancer in women with cervical intraepithelial neoplasia 3:a retrospective cohort study[J].Lancet Oncol,2008,9(5):425-434.
[10] 车艳红,卢爱妮,廖予妹.miR-143 在宫颈癌组织中表达及临床意义的初步研究[J].医学研究生学报,2014,27(5):510-512.
[11] Panna S,Luanratanakorn S.Positive margin prevalence and risk factors with cervical specimens obtained from loop electrosurgical excision procedures and cold knife conization[J].Asian Pac J Cancer Prev,2009,10(4):637-640.
[12] Chen Y,Lu H,Wan X,et al.Factors associated with positive margins in patients with cervical intraepithelial neoplasia grade 3 and postconization management[J].Int J Gynaecol Obstet,2009,107(2):107-110.
[13] Reich O,Lahousen M,Pickel H,et al.Cervical intraepithelial neoplasia III:long-term follow-up after cold-knife conization with involved margins[J].Obstet Gynecol,2002,99(2):193-196.
[14] Bennett BB,Stone IK,Anderson CD,et al.Deep loop excision for prehysterectomy endocervical evaluation[J].Am J Obstet Gynecol,1997,176(1 Pt 1):82-86.
[15] 吴绪峰,曾 蓉,高 晗,等.宫颈锥切术后全子宫切除的CINⅢ患者病灶残留相关因素分析[J].肿瘤防治研究,2014,41(6):614-617.
[16] Kalogirou D,Antoniou G,Karakitsos P,et al.Predictive factors used to justify hysterectomy after loop conization:increasing age and severity of disease[J].Eur J Gynaecol Oncol,1997,18(2):113-116.
[17] Park JY,Kim DY,Kim JH,et al.Human papillomavirus test after conization in predicting residual disease in subsequent hysterectomy specimens[J].Obstet Gynecol,2009,114(1):87-92.
[18] Benedet JL,Anderson GH,Boyes DA.Colposcopic accuracy in the diagnosis of microinvasive and occult invasive carcinoma of the cervix[J].Obstet Gynecol,1985,65(4):557-562.
[19] Shaco-Levy R,Meirovitz M,Eger G,et al.Post-conization endocervical curettage for estimating the risk of persistent or recurrent high-grade dysplasia[J].Int J Gynaecol Obstet,2013,121(1):49-52.

