老年痴呆合并肺炎患者痰培养及药敏分析
徐 英,薛 坚,李伟峰,宰淑培
老年痴呆合并肺炎患者痰培养及药敏分析
徐 英1*,薛 坚2,李伟峰1,宰淑培3
(上海市金山区众仁老年护理医院:1老年科,2检验科,上海 201501;3上海市公共卫生临床中心检验科,上海 201506)
探讨老年痴呆合并社区获得性肺炎(CAP)患者与老年痴呆合并医院获得性肺炎(HAP)患者,在微生物菌株培养的菌群分布情况及其对抗菌药物的使用敏感性方面进行比较,为临床诊治提供参考依据。选择2012年7月至2013年12月上海市金山区众仁老年护理医院收治的53例老年痴呆合并CAP患者,和同期入住在该院老年痴呆科病房的79例老年痴呆合并HAP患者,共132例。所有老年痴呆合并肺炎患者痰液标本留取后,立即送检,培养出微生物菌株,分析在病原学、治疗及预后方面的差异。132例患者中,老年痴呆合并CAP组53例(40.2%),合并HAP组79例(59.8%)。菌株分布显示,CAP组前3位为肺炎链球菌、金黄色葡萄球菌、流感嗜血杆菌,HAP组前3位为金黄色葡萄球菌、铜绿假单胞菌、肺炎克雷伯菌。药物敏感性方面,对铜绿假单胞菌抗菌活性较高的抗生素为阿米卡星、氨曲南,对肺炎克雷伯菌抗菌活性较高的抗生素为哌拉西林/三唑巴坦、亚胺培南,对金黄色葡萄球菌和肺炎链球菌抗菌活性较高的抗生素为万古霉素、利奈唑胺。HAP组病情较CAP组严重,合并症、死亡率均高于CAP组。CAP组患者临床表现不典型,多因老年痴呆表现而入院,而合并HAP组则以发热和突发身体功能状态或意识改变最为明显,应加强临床观察;提高微生物培养的送检率,并根据药敏试验结果调整抗菌药物,采取针对性的抗菌药物治疗。
痴呆;肺炎;痰培养;微生物敏感性试验
痴呆是脑部疾病所致的综合征,为获得性、持续性的智能障碍。研究显示,全球每年至少有800万新发病例,>65岁人群的老年痴呆患病率达5%~10%,已成为继心、脑血管疾病和癌症之后引起老年人死亡的第4位疾病[1],而肺炎是老年人常见疾病,也是老年痴呆患者晚期死亡的第一大因素[2]。我们对132例老年痴呆合并肺炎患者痰培养后微生物菌株的不同和对抗生素敏感性的差异等进行分析,旨在为以后的临床诊治提供有用的参考依据。
1 对象与方法
1.1 研究对象
选择2012年7月至2013年12月上海市金山区众仁老年护理医院收治的老年痴呆合并社区获得性肺炎(community acquired pneumonia,CAP)患者53例和同期入住在上海市金山区众仁老年护理医院老年痴呆科病房的老年痴呆合并医院获得性肺炎(hospital acquired pneumonia,HAP)患者79例,男65例,女67例,年龄61~89岁。其中,老年性痴呆(Alzheimer’s disease,AD)69例,血管性痴呆(vascular dementia,VD)42例,混合性痴呆(AD+VD)11例,其他痴呆10例。CAP患者平均发病8d,HAP患者平均发病21d。两组间一般情况比较,差异均无统计学意义(表1)。

表1 CAP组与HAP组痴呆患者基本情况
CAP: community-acquired pneumonia; HAP: hospital acquired pneumonia
1.2 纳入标准
以回顾性的方法收集分析临床病史资料。病例的筛选与入组标准:(1)严格参照美国国立神经病学、交流障碍和卒中研究所(National Institute of Neurological and Communicative Disorders and Stroke,NINCDS)和Alzheimer病及相关障碍联合会(Alzheimer’s disease and Related Disorders Association,ADRDA)指定的关于Alzheimer病临床诊断标准以及美国精神医学会制定的第4版《精神病诊断统计手册》(the Diagnostic and Statistical Manual of Mental Disorders,DSM-Ⅳ-R)中的痴呆诊断标准[3];(2)肺炎诊断符合CAP和HAP的相关规定标准。
1.3 标本收集及菌株培养鉴定
痰培养标本收集:在使用抗菌药物前采集标本,患者先用0.9%氯化钠漱口3次后用力咳出,留取痰标液作为送检标本,在室温下2h内送检,分离出菌株,经常规接种培养细菌。痰标本采集规范,检测结果不受其他因素的影响。
菌株分离培养及鉴定:我们按《全国临床检验操作规程》第3版对132例患者发病初期的痰标本进行细菌培养、分离及鉴定,用MicroScan auto SCAN4鉴定仪和鉴定板(NC-50阴性复合板、PC-33阳性复合板)进行药物敏感试验。
1.4 统计学处理
采用SPSS18.0统计软件包对数据分析。计量资料用均数±标准差表示,两组之间均数的比较用独立样本的检验进行分析,非正态、方差不齐的数据用非参数检验。
2 结 果
2.1 微生物培养菌株的分布情况、菌株差异
132例老年痴呆患者,合并CAP者53例,合并HAP者79例,平均入院17d,多数HAP组患者时间更长。菌株培养显示:53例老年痴呆合并CAP患者菌种前3位为肺炎链球菌、金黄色葡萄球菌、流感嗜血菌;79例老年痴呆合并HAP患者菌种前3位为金黄色葡萄球菌、铜绿假单胞菌、肺炎克雷伯菌。两组间菌株分布差异情况见表2。
2.2 抗菌药物的耐药结果情况
HAP患者分离出的病原菌,无论是革兰阴性(G-)还是革兰阳性(G+)菌,对目前临床上常用的抗菌药物均出现严重的耐药情况,其中以金黄色葡萄球菌耐药最严重(表3,表4)。
由表可见,治疗老年痴呆合并HAP患者的抗菌药物中,对铜绿假单胞菌抗菌活性较高的为阿米卡星(amikacin)、氨曲南(aztreonam);对肺炎克雷伯杆菌抗菌活性较高的为哌拉西林(piperacillin)/三唑巴坦(tazobactam)、亚胺培南(imipenem);对金黄色葡萄球菌和肺炎链球菌抗菌活性较高的为万古霉素(vancomycin)、利奈唑胺(linezolidt),其中万古霉素的治愈率稍低,但是与利奈唑胺相比,万古霉素有更低的住院死亡率和药物成本[4],更适宜于国内三级医院对HAP治疗的应用。
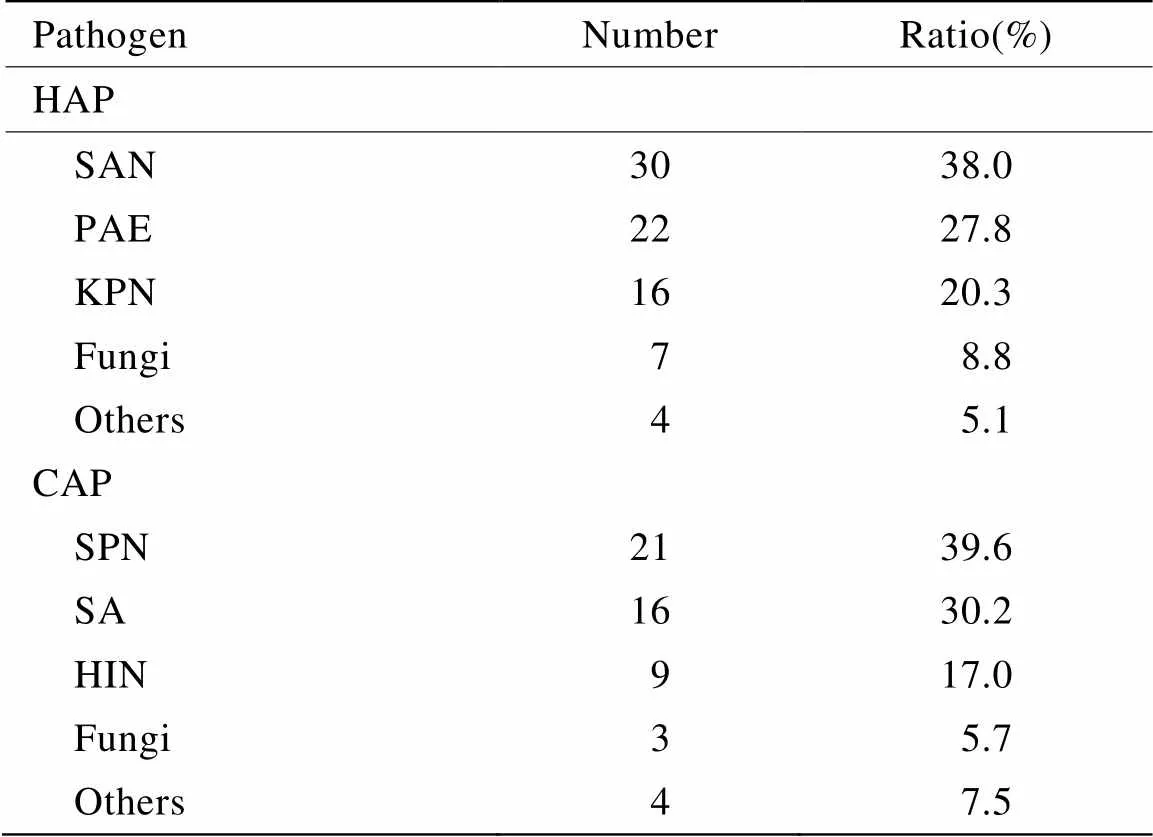
表2 HAP病原菌与CAP病原菌构成比
HAP: hospital-acquired pneumonia; CAP: community-acquired pneumonia; SAU:; PAE:; KPN:; SPN:; HIN:
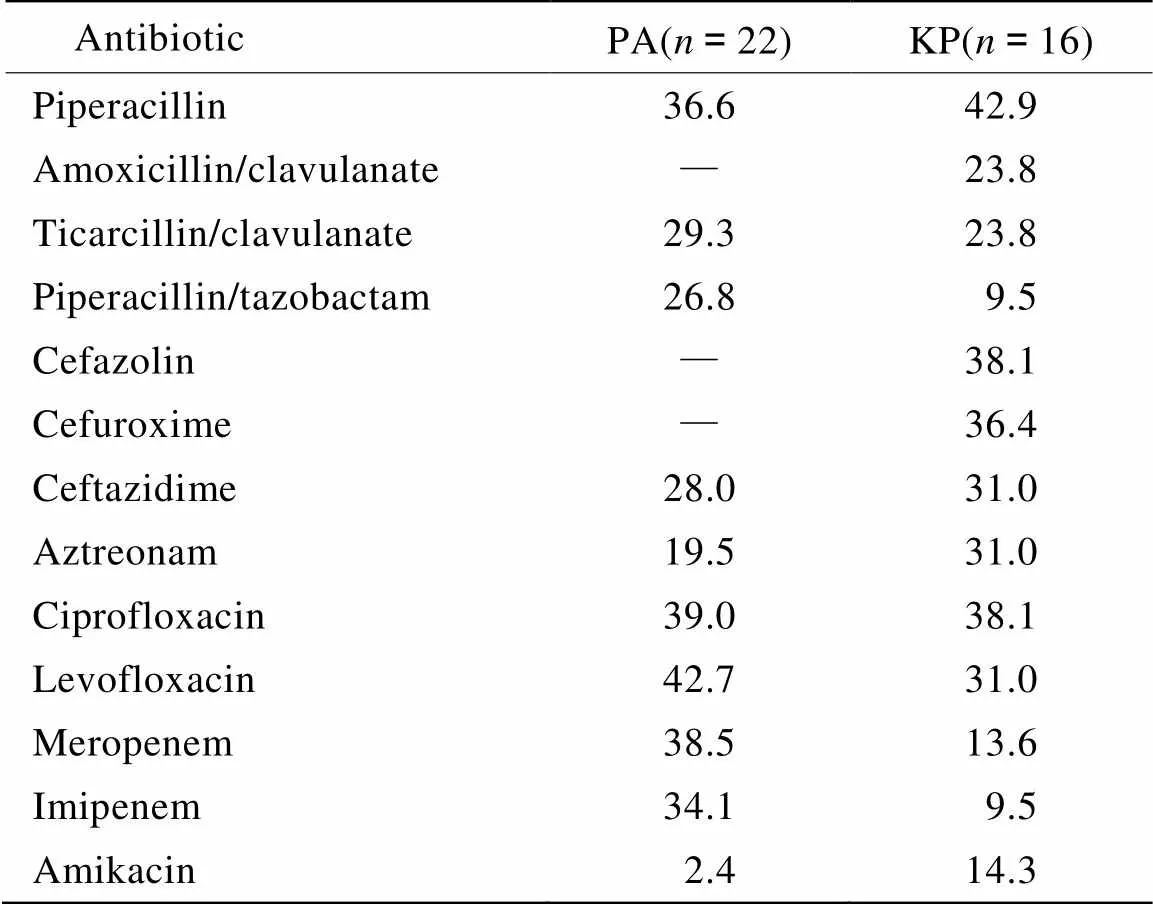
表3 主要革兰阴性菌对常用抗菌药物的耐药结果
PAE:; KPN:
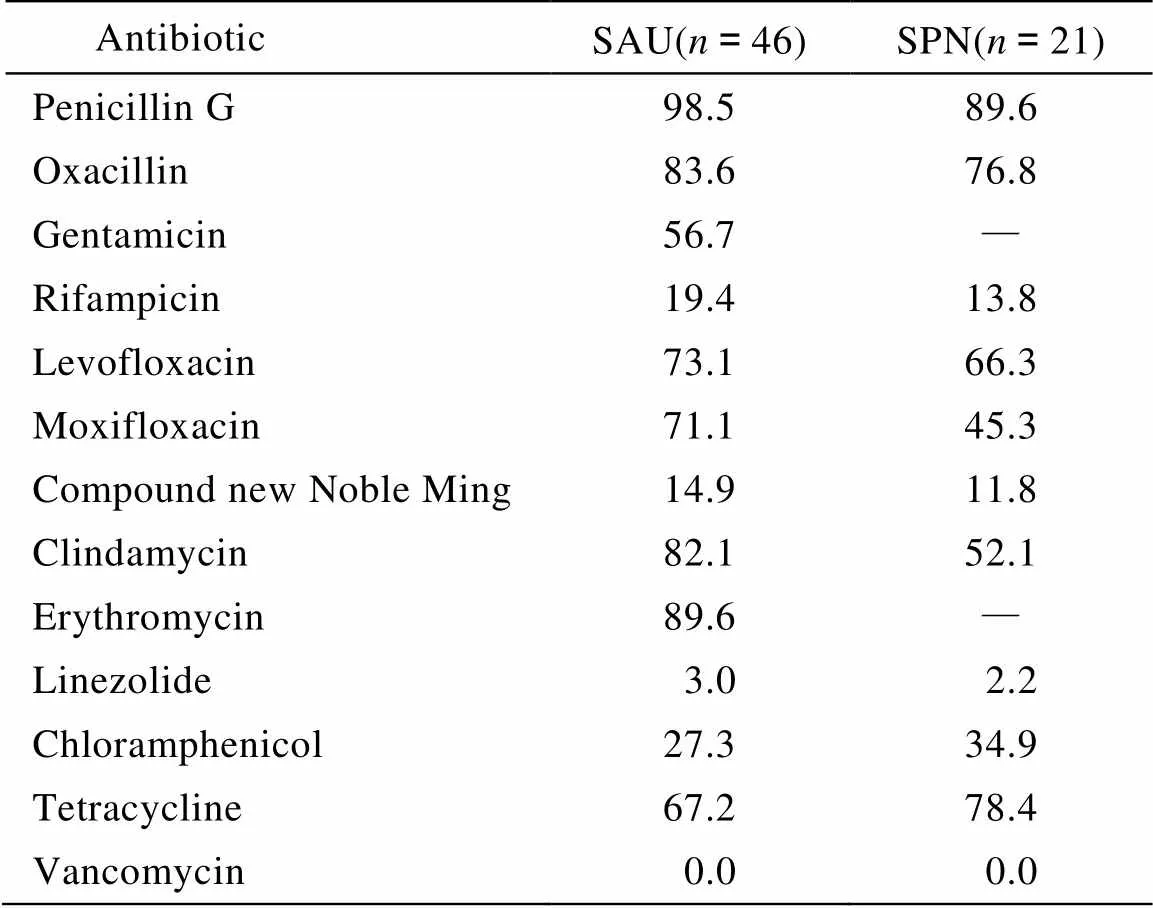
表4 主要革兰阳性球菌对常用抗菌药物的耐药结果
SAU:; SPN:
2.3 抗菌药物治疗及疗效转归情况分析
本文79例HAP组患者中有31例为插管、鼻饲及长期卧床患者,而CAP组患者则多因老年痴呆表现入院,咳嗽咯痰明显,胸痛表现不明显,入院后两组均联合抗感染治疗,但HAP组抗感染治疗失败率及住院死亡率均高于CAP组,与国外学者的研究一致。Kondo等[5]研究发现,>80%的HAP患者为中到重度肺炎,而CAP患者中仅为36.4%,同时,病情、年龄和抗生素治疗的严重程度等均与肺炎死亡率相关。
3 讨 论
痴呆是一种神经系统进行性变性疾病,而老年痴呆的病程是渐进且非可逆的,发病常具备很强的隐匿性,伴随多种合并症与并发症[6]。肺炎是老年人常见疾病,流行病学显示:>75岁的人群CAP发病率为34‰,病死率为15%~35%。HAP在我国发病率为1.3%~3.4%,占医院感染的首位,而痴呆患者又以并发肺炎为最常见,是AD、脑血管病、运动神经元病变、帕金森病等患者健康的最大威胁。他们常反复发生呼吸道感染,因此对老年痴呆患者,无论合并CAP还是HAP,因其高发病率以及病死率,已经成为具有挑战性的临床问题[7]。而在临床上,根据患者痰培养及药敏分析进行相应的治疗就显得尤为重要。
本文中132例老年痴呆合并肺炎患者微生物培养菌株方面,CAP组以肺炎链球菌最常见,后依次为金黄色葡萄球菌和流感嗜血菌;HAP组以金黄色葡萄球菌最常见,后依次为铜绿假单胞菌和肺炎克雷伯菌。与有关资料认为“老年CAP病原菌以肺炎链球菌最常见,老年HAP病原菌以混合感染为主,常合并厌氧菌感染”[8]的结果基本相似。
在药物敏感性的对比分析方面,我们分离出的HAP组患者病原菌无论是G-还是G+,对目前临床上常用的抗菌药物均出现严重的耐药情况,其中以金黄色葡萄球菌耐药最严重。因此,使用合理的抗菌药物治疗至关重要。北京协和医院高金明[9]也指出,HAP的发生与宿主状态、病原菌(特别是多药耐药病原菌的出现)以及大量使用抗生素三者之间的相互作用有密切关系。
抗菌药物治疗及疗效转归情况,本文中两组均联合抗感染治疗,HAP组病情较CAP组严重,合并症多,且HAP组抗感染治疗失败率及住院死亡率均高于CAP组。我们认为原因有两方面:第一,与病原菌种类有关;第二,与患者的基础疾病、老年期痴呆整体功能状态有密切关系。老年期痴呆合并CAP病程相对较轻,而合并HAP组,医源性因素如插管、鼻饲及体位、长期卧床,免疫力下降造成吸入性肺炎的高危因素,也是HAP易发生的重要因素[10]。而且HAP最常见的病原菌为耐甲氧西林金黄色葡萄球菌(meticillin resistant,MRSA),多为耐药菌,对症状控制难度大,如仅用一些窄谱抗菌药或对细菌不敏感的药物,常延误治疗时间、使病情加重[11]。另外,老年痴呆伴有吞咽功能障碍的患者肺炎发生率更高。
我们通过对老年痴呆合并肺炎患者痰培养及药敏分析后,认识到如下几点。(1)提高病原菌培养的送检率,分析病原菌分布情况,提高临床诊断率。(2)在治疗方面,早期使用敏感的抗菌药物对于降低死亡率具有重要意义[12],这就需要了解病原菌的分布特点,以利于在痰培养结果出来之前,选择有效的抗菌药物进行治疗[13,14],同时积极寻找病因线索,而不是频繁更换抗生素[15]。(3)有效预防老年痴呆合并肺炎的危险因素,即内源性感染(吸入)、口腔卫生差、营养不良(低蛋白血症)、长期卧床等,这些定植于宿主的病原微生物,既可以由社区获得,也可以是院内获得。(4)医院感染,这也是世界性的公共卫生问题,随着高新医疗技术的发展,医院感染也随之发生,且已成为影响医疗质量和患者安全的重要因素,是世界各国所共同面临的严重问题。因此,提高医院感染的管控措施,加强老年科病房消毒隔离工作的指导性、有效性和针对性,显得尤为重要。
本文通过对老年痴呆合并CAP或HAP患者的痰标本作微生物培养菌株的对比分析,在临床诊治应用抗生素方面提供具有可行性的方案,全面有效地提高痴呆患者的诊疗效果。同时,根据细菌监测结果,能够为老年痴呆病房(或老年科病房)防控医院感染提供有效依据。
[1] Jindal H, Bhatt B, Sk S,. Alzheimer’s disease immunotherapeutics: then and now[J]. Hum Vaccin Immunother, 2014, 18: 1−3. [Epub ahead of print]
[2] Todd S, Barr S, Passmore AP. Cause of death in Alzheimer’s disease: a cohort study[J]. QJM, 2013, 106(8): 747−753.
[3] Wang DS, Zhang SX. Senile Dementia[M]. Beijing: People’s Medical Publishing House, 2001: 15. [王德生, 张守信. 老年性痴呆[M]. 北京: 人民卫生出版社, 2001: 15.]
[4] Song Y, Yang Y, Chen W,. Clinical response and hospital costs associated with the empirical use of vancomycin and linezolid for hospital-acquired pneumonia in a Chinese tertiary care hospital: a retrospective cohort study[J]. Clinicoecon Outcomes Res, 2014, 6: 451−461.
[5] Kondo A, Morinaga Y, Sasaki E,. Prognostic and risk factors in patients hospitalized with bacterial pneumonia[J]. Kansenshogaku Zasshi, 2007, 81(3): 268−275.
[6] Li N, Zhang L, Du W,. Prevalence of dementia-associated disability among Chinese older adults: results from a national sample survey[J]. Am J Geriatr Psychiatry, 2014, pii: S1064−7481(14)00174−2.
[7] From S. Hospital-acquired pneumonia caused by biological pathogens[J]. Pol Merkur Lekarski, 2012, 33(197): 252−254.
[8] Qu GP, Liu CT, Sun BJ,. Difference in the clinical characteristics of age-related health care-associated pneumonia and community-acquired pneumonia[J]. Chin Med J Gerontol, 2013, 32(2): 149−153. [曲歌平, 刘长庭, 孙宝君, 等.老年人医疗保健相关性肺炎与社区获得性肺炎临床特点的差异[J]. 中华老年医学杂志, 2013, 32(2): 149−153.]
[9] Gao JM. Diagnosis, treatment and prevention of hospital-acquired pneumonia in the elderly patients[J]. Chin J Geriatr, 2012, 31(2): 91−93. [高金明. 老年患者医院获得性肺炎的诊治和预防策略[J]. 中华老年医学杂志, 2012, 31(2): 91−93.]
[10] Seligman R, Ramos-Lima LF, Oliveira Vdo A,. Risk factors for infection with multidrug-resistant bacteria in non-ventilated patients with hospital-acquired pneumonia[J]. J Bras Pneumol, 2013, 39(3): 339−348.
[11] Mizuno T, Mizokami F, Fukami K,The influence of severe hypoalbuminemia on the half-life of vancomycin in elderly patients with methicillin-resistanthospital-acquired pneumonia[J]. Clin Interv Aging, 2013, 8: 1323−1328.
[12] Imaura M, Yokoyama H, Kohata Y,. Effects of early pharmacist intervention on antimicrobial therapy for severe hospital-acquired pneumonia[J]. Yakugaku Zasshi, 2013, 133(2): 283−288.
[13] Cai HB, Zhou HJ, Wang S,. Stroke-associated pneumonia pathogen distribution and drug resistance[J]. Chin Postgrad Med, 2013, 36(10): 53−55. [蔡海波, 周海金, 王 洒, 等. 卒中相关性肺炎病原菌分布及耐药性分析[J]. 中国医师进修杂志, 2013, 36(10): 53−55.]
[14] Queen MA, Myers AL, Hall M,. Comparative effectiveness of empiric antibiotics for community-acquired pneumonia[J]. Pediatrics, 2014, 133(1): e23−e29.
[15] Qian GS, Wang YL. Advances in diagnosis and treatment of severe pneumonia in the elderly[J]. Geriatr Heal Care, 2010, 16(3): 131−133. [钱桂生, 王耀丽. 老年人重症肺炎诊断和治疗的新进展[J]. 老年医学与保健, 2010, 16(3): 131−133.]
(编辑: 李菁竹)
Sputum culture and antibiotic susceptibility for senile dementia patients with pneumonia
XU Ying1*, XUE Jian2, LI Wei-Feng1, ZAI Shu-Pei3
(1Department of Geriatrics,2Department of Laboratory Medicine, Zhongren Public Aged Care Hospital of Jinshan District of Shanghai, Shanghai 201501,3China; Department of Laboratory Medicine, Shanghai Public Health Clinical Center, Shanghai 201506, China)
To compare the distribution of bacterial strains and sensitivity to antimicrobial agents in cultured sputum from the senile dementia patients with community-acquired pneumonia (CAP) and with hospital acquired pneumonia (HAP) in order to provide a reference for clinical diagnosis and treatment.A total of 132 senile dementia patients with pneumonia admitted in our hospital from July 2012 to December 2013 were enrolled in this study. Fifty-three of them suffered from CAP and the rest 79 from HAP. After their sputa were collected, the specimens were immediately inspected and cultured for microbial strains detection. The distribution of the obtained bacterial strains and sensitivity to antimicrobial agents were analyzed. The differences in pathogens, treatment and prognosis were compared between the 2 groups.The percentage of the patients suffering from CAP was 40.2% while that of those from HAP was 59.8%. The top 3 strains were(SPN),(SAU) and(HIN) for the dementia patients with CAP, and SAU,(PAE) and(KPN) for those with HAP. In terms of antibiotic sensitivity, the most effective antibiotics against PAE were amikacin and aztreonam, those againstKPN were piperacillin/tazobactam and imipenem, and those against SAU and SPNwere vancomycin and linezolide. The condition was severer in the patients with HAP than those with CAP, and the incidences of complications and mortality were also higher in the former than the latter.The patients of CAP group have no typical clinical manifestations, and most of them are hospitalized due to senile dementia’s symptoms, while those of HAP group are manifested with fever, attack of body function or consciousness. We should strengthen the clinical observation, improve the inspection rate of microbial cultures, and adjust the antimicrobials according to the results of susceptibility test to offer appropriate antibacterial treatment.
dementia; pneumonia; sputum culture; microbial sensitivity test
R749.1; R197.323
A
10.11915/j.issn.1671−5403.2015.01.015
2014−07−19;
2014−12−14
徐 英, E-mail: xuying196764@163.com

