639株鲍曼不动杆菌分布及耐药性分析
赵剑 黎昆 李科 刘家瑞
(遂宁市中心医院检验科,四川 遂宁629000)
639株鲍曼不动杆菌分布及耐药性分析
赵剑 黎昆 李科 刘家瑞
(遂宁市中心医院检验科,四川 遂宁629000)
目的:了解鲍曼不动杆菌感染现状,分析耐药谱变迁,动态监测耐药性及其发展趋势,为临床各科室控制感染及合理应用抗菌药物提供依据。方法:应用VITEK2鉴定系统对菌株进行鉴定及药敏试验。用Whonet 5.5软件对药敏试验结果进行统计学分析。结果:分离出鲍曼不动杆菌639株,以重症监护室、呼吸科的标本居多,分别为31.5%,18.7%;其次是神经外科(13.1%)、胸心外科(5.1%)。鲍曼不动杆菌的耐药性2013年上升尤为显著,特别是对碳青霉烯类耐药率增加迅速,重症监护室鲍曼不动杆菌对亚胺培南耐药率达61.8%。通过抗菌药物临床应用专项整治,2014年鲍曼不动杆菌耐药率呈下降趋势。结论:鲍曼不动杆菌耐药性日趋严重,合理使用抗菌药物可以减少细菌耐药株的产生。
鲍曼不动杆菌;分布;耐药性
鲍曼不动杆菌(Acinetobacter baumanii)属非发酵糖类的革兰阴性杆菌,存在于正常人体的皮肤、呼吸道和泌尿道,常从感染患者的血、尿、脓液及呼吸道分泌物等标本中分离出来。常引起呼吸道感染、败血症、泌尿系感染、脑膜炎、腹膜炎等,其中肺炎和败血症最为常见[1]。最新调查发现鲍曼不动杆菌位于我国院内获得性肺炎临床分离菌的第一位,占所有分离菌的29%左右[2]。随着抗菌药物的广泛使用,近几年其检出率和耐药性大幅上升,给临床感染控制与治疗带来极大困难,病死率高。为更好了解鲍曼不动杆菌临床分布及耐药变迁,指导临床合理用药以及有效控制感染,对我院2012-2014年临床标本中分离的639株鲍曼不动杆菌的临床分布特征及耐药性进行回顾性分析。
1 材料和方法
1.1 标本来源
2012-2014年639株鲍曼不动杆菌均分离自我院住院部各临床科室送检的痰、肺泡灌洗液、中段尿、伤口分泌物、脓液、血液等标本。从临床各种送检标本中分离出菌株,剔除同一患者重复菌株。
1.2 试剂和仪器
所有基础培养基购于重庆庞通公司,VITEK2鉴定试剂购于法国生物梅里埃公司。用标准菌株大肠埃希菌ATCC25922,铜绿假单胞菌ATCC27853作室内质量控制。
1.3 分离鉴定方法
细菌培养及鉴定严格按照全国临床检验操作规程进行[3],细菌鉴定采用法国生物梅里埃公司VITEK2系统进行鉴定到种。
1.4 药敏试验
药敏试验采用MIC法和Kirby Bauer纸片扩散法,药敏试验结果按照美国国家临床实验室标准化委员会(CLSI)2013年的标准进行判读。
1.5 结果分析
采用世界卫生组织(WHO)提供的医院细菌耐药性监测Whonet 5.5软件进行统计分析处理。
2 结果
2.1 鲍曼不动杆菌分布及构成比
639株鲍曼不动杆菌主要分布在重症监护室、呼吸科、神经外科等,其中重症监护室分布最多,占31.5%(201/639);其次是呼吸科,占18.6%(119/639);神经外科占13.1%(84/639)。在送检标本中,鲍曼不动杆菌的检出率以痰标本最高,为75.0%(479/639),灌洗液、分泌物、尿液、血液标本鲍曼不动杆菌的检出率分别为 8.0%(51/639),3.9%(25/639),2.9%(19/639)和3.2%(21/639),其余标本检出率为7.0%(44/639)。
2.2 639株鲍曼不动杆菌对18种抗菌药物的药敏试验
表1显示氨苄西林、头孢唑林、头孢曲松、头孢替坦、呋喃妥因2012-2014年的耐药率均达到 100.0%,2012年头孢哌酮-舒巴坦耐药率最低为3.8%,2013年头孢哌酮-舒巴坦耐药率最低为7.2%。
2.3 鲍曼不动杆菌耐药率变迁
鲍曼不动杆菌检出数2012年182株,2013年 204株,2014年上升至253株。统计不同年份鲍曼不动杆菌耐药率有所不同,总体耐药率呈逐年上升趋势。其中氨苄西林、头孢唑林、头孢曲松、头孢替坦、呋喃妥因耐药率为 100.0%,3年无变化。2013年阿米卡星的耐药率上升幅度较大,亚胺培南、头孢吡肟、哌拉西林-他唑巴坦、氨苄西林-舒巴坦上升幅度次之,2013年耐药率分别为61.8%, 63.2%,55.4%和63.2%,2014年头孢哌酮-舒巴坦耐药率上升幅度较大,达到35.1%。详见表1。
3 讨论
鲍曼不动杆菌广泛分布于自然界和医院环境,是医院感染的重要条件致病菌之一,该菌易存活,可定植在医院环境和院内人员手上而引起传播,在医院鲍曼不动杆菌感染患者中,以 ICU病房的感染率为最高[4],对重症监护室患者威胁很大,可引起呼吸机相关性肺炎、败血症、泌尿系感染及创口感染[5]。近年来,医院感染最严峻的问题是多重或泛耐药菌感染,其导致病死率增加,医疗花费增加,医疗质量和患者安全问题。加强耐药菌的监测和抗菌药物临床管理,延缓和减少耐药鲍曼不动杆菌的产生刻不容缓。
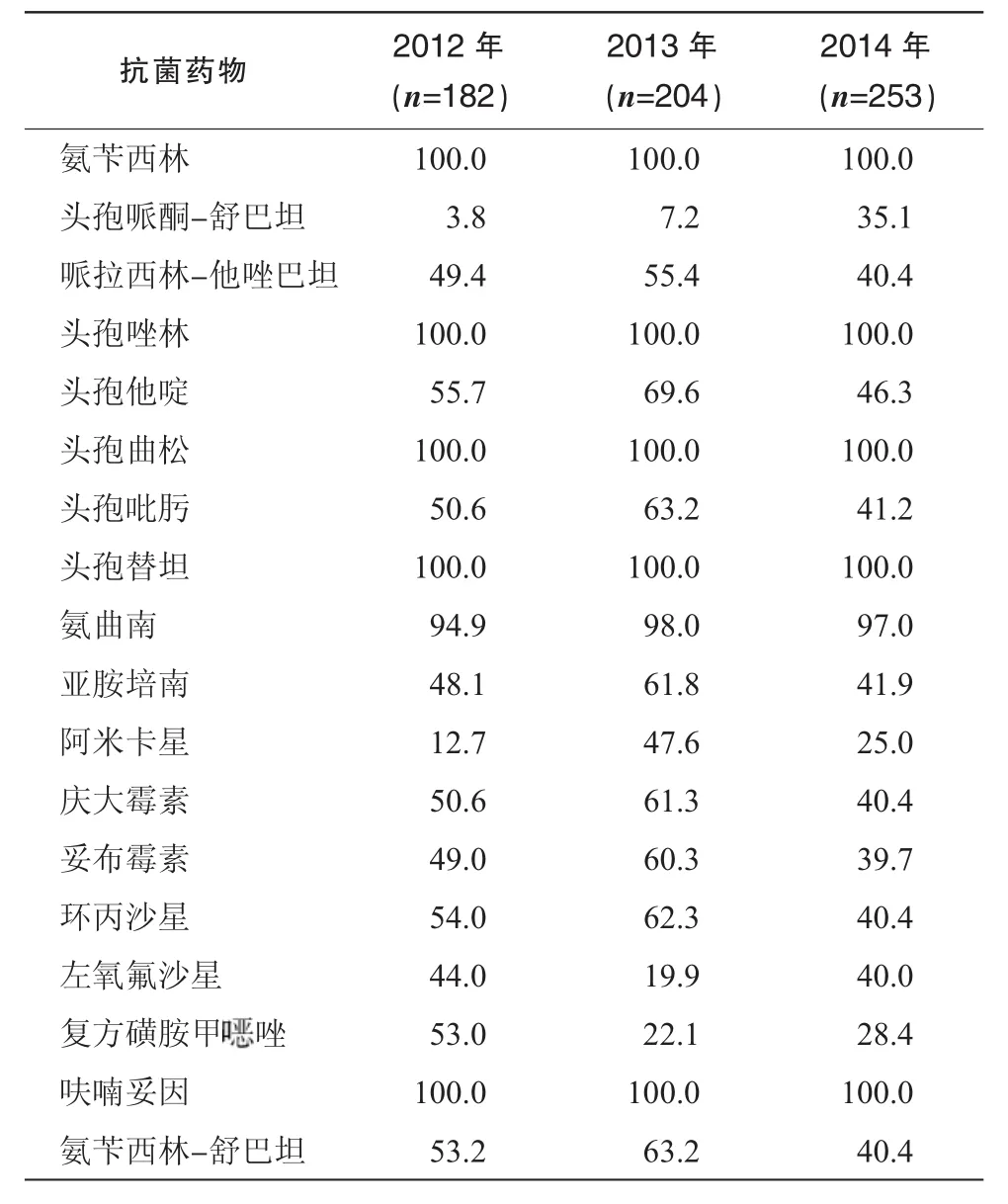
表1 鲍曼不动杆菌3年耐药率变迁 (%)
研究表明,鲍曼不动杆菌的耐药机制复杂,主要包括抗菌药物灭活酶的产生、药物作用靶位改变和药物到达作用靶位量的减少[6]。抗菌药物灭活酶最主要的是D组的OXA-23酶,部分菌株还携带超广谱 β-内酰胺酶(ESBLs)、头孢菌素酶(AmpC)、B类的金属β-内酰胺酶和氨基糖苷类修饰酶。值得注意的是该菌能将其耐药性通过多种方式传递给其他细菌或接受其他细菌的耐药基因,这也是鲍曼不动杆菌耐药率升高的一个原因。而产生β-内酰胺酶,是鲍曼不动杆菌对β-内酰胺类抗生素耐药的重要原因。
分析发现2012-2014年我院临床标本检出的639株鲍曼不动杆菌,有319株表现出对亚胺培南的耐药。其耐药机制主要是产生碳青霉烯酶,与产 OXA-23酶有关[7-8]。639株鲍曼不动杆菌对亚胺培南的耐药率从 2012年的 48.1%上升至2013年的 61.8%,给临床治疗带来很大困难。2014年头孢哌酮-舒巴坦的耐药率从 2013年的7.2%上升到 35.1%,耐药率升高,可能与头孢哌酮-舒巴坦在临床使用的频率有关,与周辉等[9]报道相似。应引起临床医生的高度重视。随着医院进一步加强抗菌药物临床应用的管理,促进了抗菌药物临床合理使用,2014年鲍曼不动杆菌的耐药率有所下降。
鲍曼不动杆菌作为医院感染的重要病原菌,是医护人员皮肤最常见的革兰阴性杆菌,容易通过交叉感染在医院内流行[10],加强院内感染的控制,防止交叉感染,合理地使用抗菌药物,能最大限度延缓细菌耐药菌株的产生与传播。
[1] 王远杰,刘家瑞.136株鲍曼不动杆菌分布及耐药性分析[J].重庆医学,2009,38(20):2586-2588.
[2] 陈佰义,何礼贤,胡必杰,等.中国鲍曼不动杆菌感染诊治与防控专家共识[J].中华医学杂志,2012,92(2):76-82.
[3] 叶应妩,王毓三,申子瑜.全国临床检验操作规程[M].3版.南京:东南大学出版社,2006:715-830.
[4] 刘江波,蒋萍.ICU病房患者下呼吸道感染鲍曼不动杆菌的临床分析及耐药性分析[J].中国慢性病预防与控制,2011,19(6):586-588.
[5] 葛咏梅,段穷,李秀,等.呼吸道标本分离的鲍曼不动杆菌的耐药性分析[J].中国实验诊断学,2012,16(5):892-893.
[6] 张黎黎,张莉萍.鲍曼不动杆菌耐碳青霉烯类抗菌药物的耐药机制研究进展[J].国际检验医学杂志,2013,34(10):1265-1268.
[7] Zarrilli R,Giannouli M,Tomasone F,et al.Carbapenem resistance in Acinetobacter baumannii:the molecular epidemic features of an emerging problem in health care facilities[J].J Infect Dev Ctries,2009,3(5):335-341.
[8] Zhou H,Yang Q,Yu YS,et al.Clonal spread of imipenem-resistant Acinetobacter baumannii among different cities of China [J].J Clin Microbiol,2007,45(12):4054-4057.
[9] 周辉,宁明哲,张之烽.600株鲍曼不动杆菌的标本分布与耐药性分析[J].国际检验医学杂志,2014,35(4):496-497.
[10] 俞云松.多药耐药鲍曼不动杆菌—21世纪革兰阴性菌的“MRSA”[J].中华临床感染病杂志,2009,2(2):65-68.
Distribution and Drug Resistance Analysis of 639 Strains of Acinetobacter baumannii
Zhao Jian,Li Kun,Li Ke,Liu Jiarui (Clinical Laboratory of Suining Central Hospital,Sichuan Suining 629000, China)
Objective:To understand the present situation of Acinetobacter baumannii infection and to analyze its drug-resistant spectrum changes,dynamic monitoring the drug resistance and its development trend so as to provide an evidence for infection control and the reasonable application of antimicrobial agents in clinical departments. Methods:VITEK2 identification system was used for the identification of strains and drug sensitive test.The results of drug sensitivity were statistically analyzed by Whonet 5.5 software.Results:About 639 strains of Acinetobacter baumannii were isolated,the majority of specimens were from intensive care unit(ICU)(31.5%)and respiratory department (18.7%),which was followed by the neurosurgery (13.1%)and thoracic surgery departments(5.1%).The drug resistance of Acinetobacter baumannii rose significantly in 2013,especially the carbapenem resistant rate increased rapidly and the resistant rate of Acinetobacter baumannii to imipenem in ICU reached to 61.8%. Through the special treatment of antimicrobial drugs in clinical practice,the drug resistance rate of Acinetobacter baumannii in 2014 decreased.Conclusion:The drug resistance of Acinetobacter baumannii is becoming serious increasingly and the rational use of antimicrobial agents can reduce the generation of bacterial resistance strains.
Acinetobacter baumannii;Distribution;Drug Resistance
10.3969/j.issn.1672-5433.2015.08.002
2015-04-21)
刘家瑞,女。研究方向:微生物检验。通讯作者E-mail:scsnljr@126.com

