早期乳酸动态监测指标对严重脓毒症及脓毒症休克患者预后的评价
田慧艳 于斌 胡振杰 赵钗 武新慧 王澜涛
严重脓毒症和脓毒症休克是ICU患者死亡的主要原因之一[1]。早期量化的复苏策略可降低脓毒症患者的病死率[2],但病死率仍较高[3-5]。因此急需具有评估预后价值的指标用于指导严重脓毒症和脓毒症休克患者的早期复苏治疗。研究显示,基础乳酸浓度与脓毒症患者的死亡有关[6-8],治疗后6 h内的乳酸清除率与严重脓毒症和脓毒症休克患者的预后改善有关[9,10],但入 ICU 6 h 后乳酸动态监测指标指导严重脓毒症和脓毒症休克患者治疗的相关研究尚未见报道。本研究拟评价入ICU第1个24 h内乳酸动态监测指标预测严重脓毒症及脓毒症休克患者预后的价值。
1 资料与方法
1.1 一般资料 采用前瞻性研究方法,选择河北医科大学第四医院ICU 2010年8月至2013年4月收治的严重脓毒症或脓毒症休克患者115例,男77例,女38例;年龄28~87岁。本研究符合医学伦理学标准,并经医院伦理委员会批准,所有治疗项目均已获患者或其家属的知情同意。(1)纳入标准:所有纳入患者均满足2008年严重脓毒症和脓毒症性休克治疗指南中脓毒症、严重脓毒症、脓毒症休克的诊断标准[11]。(2)排除标准:年龄<18周岁;孕妇;有中心静脉置管绝对禁忌证的患者;诊断后6 h内可能需要外科手术干预的患者;严重肝功能不全的患者;严重肾功能不全的患者;需进行连续性血液净化治疗的患者。
1.2 方法 所有患者入ICU后均经锁骨下静脉或颈内静脉置入双腔抗感染中心静脉导管(美国ARROW公司),连接M8004A型心电监护仪(德国Philips公司),严密监测体温、心率、呼吸频率、中心静脉压(CVP)、平均动脉压(MAP)、中心静脉血氧饱和度(ScvO2)及尿量等。参照文献[11]和文献[12],并依照具体情况尽早开始治疗,最好在6 h内使CVP≥8 mm Hg、MAP≥65 mm Hg、ScvO2≥70%、尿量≥0.5 ml·kg-1·h-1、乳酸浓度及乳酸清除率以完成液体复苏,具体实施方案:(1)静脉输注等渗晶体液,使CVP≥8 mm Hg(1 mm Hg=0.133 kPa)。(2)静脉输注等渗晶体液后,若MAP<65 mm Hg,适当应用多巴胺或去甲基肾上腺素等血管活性药使MAP≥65 mm Hg。(3)ScvO2的测定:CVP和MAP依次达到上述参考值后使ScvO2≥70%;若ScvO2<70%,血细胞压积<30%,则依具体情况,酌情给予浓缩红细胞(河北省血液中心);若ScvO2<70%,血细胞压积>30%,则依具体情况,酌情静脉输注多巴酚丁胺。
1.3 试验分组 按患者治疗结局分为2组:存活组87例和死亡组26例。
1.4 指标选择
1.4.1 检测指标:①ScvO2:经中心静脉导管采血2 ml,比色法测定ScvO2值,治疗过程中ScvO2的改变(ScvO2variation)依据参照依据参考文献[13]提供的公式计算:ScvO2variation=[(ScvO2delayed-ScvO2initial)/ScvO2initial]×100%。②乳酸浓度和乳酸清除率:经外周静脉采血2 ml,酶法测定血乳酸浓度,并依据参考文献[12]提供的公式计算乳酸清除率:乳酸清除率 =[(lactateinitial- lactatedelayed)/lactateinitial] × 100%;lactateinitial:开始液体复苏前即刻测定的血乳酸浓度;lactatedelayed:液体复苏开始后至少2 h测定的血乳酸浓度。③检测时间点的选择:开始液体复苏前即刻(T0)、开始液体复苏后6 h(T6)、开始液体复苏后12 h(T12)、开始液体复苏后24 h(T24)。
1.4.2 观察指标:记录患者的年龄、性别、入ICU第1个24 h内APACHEⅡ评分、SOFA评分、Ramsay评分、医院住院时间、ICU住院时间、原发病发生情况、可疑感染源、28 d病死率;记录2组患者各时点的体温、心率、呼吸频率、中心静脉压(CVP)、平均动脉压(MAP)、尿量、ScvO2、ScvO2variation、乳酸浓度、乳酸清除率等。
1.5 统计学分析 应用SPSS 17.0统计软件,计量资料以表示,采用t检验和Mann-Whitney U检验,计数资料采用χ2检验,采用ROC曲线下面积评价各指标预测患者预后的准确性,采用Logistic回归分析影响患者预后的危险因素,P<0.05为差异有统计学意义。
2 结果
2.1 2组患者一般资料和病情严重程度比较 本研究共入选115例患者,2例因入组后24 h内放弃治疗而排除本研究。所有患者至入院28 d共死亡21例(18.58%)。与存活组比较,死亡组患者APACHEⅡ评分及SOFA评分均升高,医院住院时间延长,差异有统计学意义(P<0.05),2组患者年龄、性别构成情况、Ramsay评分及ICU住院时间的比较差异无统计学意义(P>0.05)。见表1。
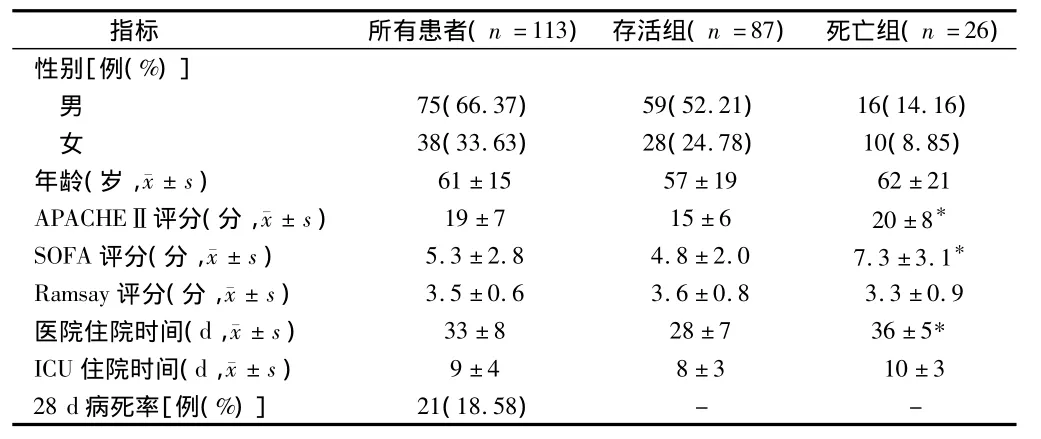
表1 2组一般资料和病情严重程度比较
2.2 患者临床特点 所有患者、存活组、死亡组中恶性肿瘤发病率最高,其次为冠心病,可疑感染源中肺和腹部发病率较高。存活组原发病中恶性肿瘤、冠心病、代谢疾病、慢性肺部疾病,可疑感染源中肺、腹部发病率及血乳酸浓度≥20 mmol/L发病率与死亡组比较,差异有统计学意义(P<0.05)。见表2。
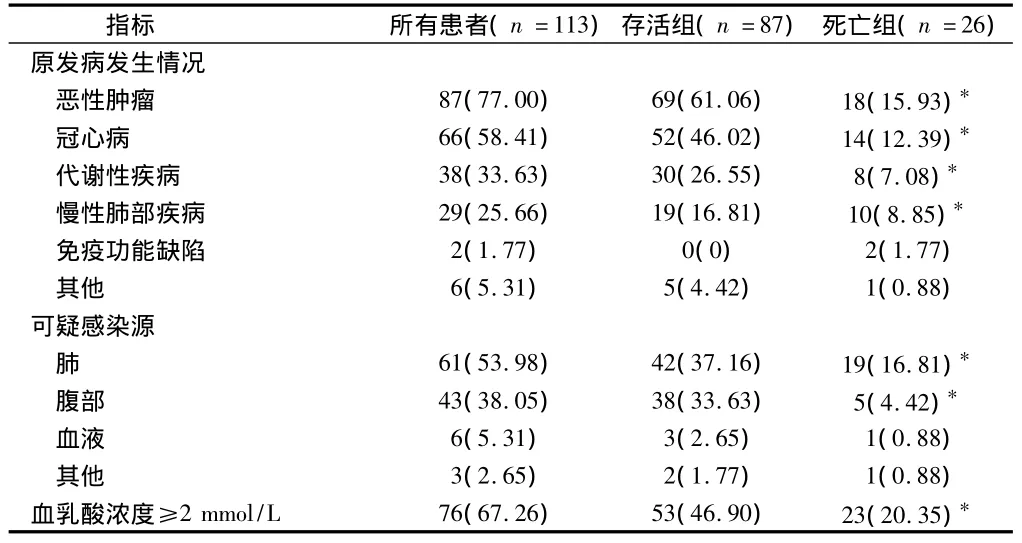
表2 所有患者临床特点 例(%)
2.3 2 组不同时点 ScvO2、ScvO2variation、乳酸浓度和乳酸清除率比较 与存活组比较,死亡组T24时的乳酸浓度明显升高,T12、T24时的乳酸清除率明显下降(P<0.05);2组患者各时点ScvO2及ScvO2variation比较差异无统计学意义(P>0.05),T0、T6及T12时乳酸浓度的比较差异无统计学意义(P>0.05),T6时乳酸清除率的比较差异无统计学意义(P>0.05)。见表3。
表3 2组不同时点ScvO2、ScvO2 variation、乳酸浓度和乳酸清除率比较,±s
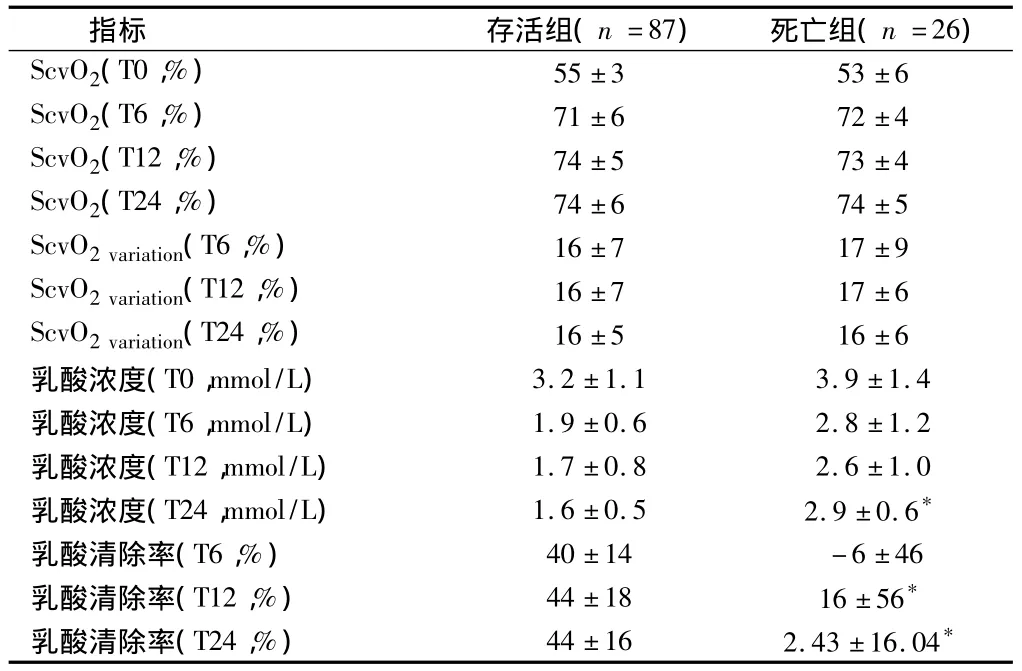
表3 2组不同时点ScvO2、ScvO2 variation、乳酸浓度和乳酸清除率比较,±s
注:与存活组比较,*P <0.05
指标 存活组(n=87) 死亡组(n=26)ScvO2(T0,%)55±3 53±6 ScvO2(T6,%) 71±6 72±4 ScvO2(T12,%) 74±5 73±4 ScvO2(T24,%) 74±6 74±5 ScvO2 variation(T6,%) 16±7 17±9 ScvO2 variation(T12,%) 16±7 17±6 ScvO2 variation(T24,%) 16±5 16±6乳酸浓度(T0,mmol/L) 3.2 ±1.1 3.9 ±1.4乳酸浓度(T6,mmol/L) 1.9 ±0.6 2.8 ±1.2乳酸浓度(T12,mmol/L) 1.7 ±0.8 2.6 ±1.0乳酸浓度(T24,mmol/L) 1.6 ±0.5 2.9 ±0.6*乳酸清除率(T6,%) 40±14 -6±46乳酸清除率(T12,%) 44±18 16±56*乳酸清除率(T24,%) 44 ±16 2.43 ±16.04*
2.4 不同时点ScvO2、ScvO2variation、乳酸浓度和乳酸清除率预测患者28 d预后准确性比较 T24时乳酸浓度ROC曲线下面积(AUC)及T12、T24乳酸清除率AUC较大,预测患者28 d预后的准确性较高,不同时点ScvO2、ScvO2variation相关的AUC较小,预测患者28 d预后的准确性较差。见表4。
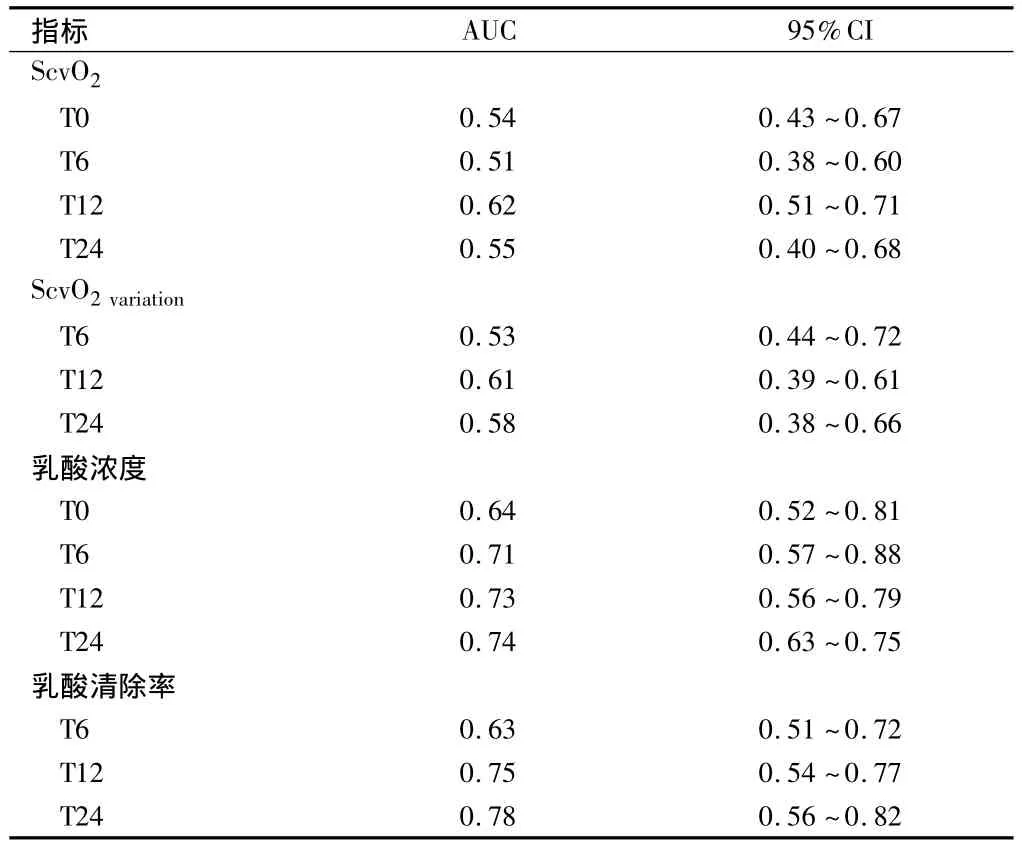
表4 不同时点ScvO2、ScvO2 variation、乳酸浓度和乳酸清除率预测患者28 d预后准确性比较 n=113
2.5 2组患者多因素logistic回归分析结果 多因素logistic回归分析结果显示,T24时乳酸清除率(P=0.039,OR=2.94,95%CI:0.58 ~ 20.12)和 APACHEⅡ评分(P=0.047,OR=0.33,95%CI:0.02 ~0.66)是患者存活的独立相关危险因素。见表5。
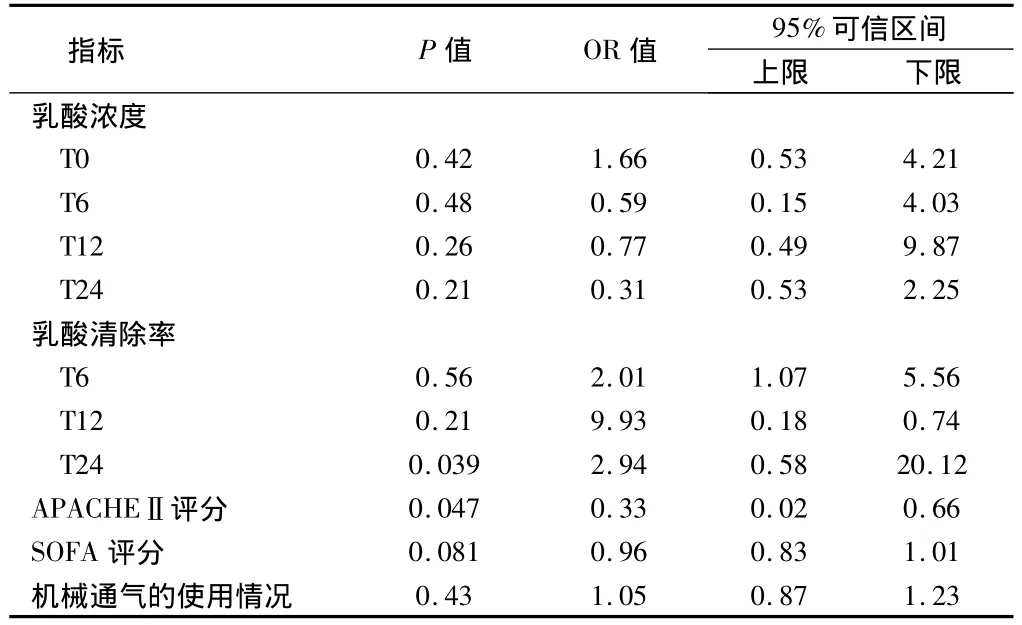
表5 2组多因素logistic回归分析结果
3 讨论
由于缺血缺氧导致的代谢紊乱往往早于临床血流动力学指标的改变,而乳酸又是缺血缺氧时代谢发生改变而产生增多的一种代谢产物,且血乳酸浓度的测定方法简便,费用低廉,早在1964年对危重患者的临床治疗中就开始测定血乳酸浓度,半个世纪以来乳酸一直被广泛用做判断病情严重程度的标志[14-16]。因此,为评价严重脓毒症及脓毒症休克患者预后选择更佳参考指标,本研究选择乳酸及其相关衍生指标进一步深入探讨。
血乳酸浓度由乳酸的生成速率和代谢速率共同决定。正常情况下,乳酸生成量并不多,血流灌注减少时,葡萄糖的无氧酵解途径被激活,乳酸生成量大增。过量生成的乳酸主要由肝细胞及骨骼肌细胞内糖异生途径转化为葡萄糖和糖原,另有小部分随尿液和汗液直接排出。因此,严重肝、肾功能不全可能会对研究结果产生影响,因此,本研究排除了伴有严重肝肾功能不全的患者。
研究显示,混合静脉血氧饱和度(SvO2)、ScvO2均与脓毒症休克患者的死亡相关[17],且ScvO2<70%是脓毒症患者死亡的独立危险因素,尽管这一观点目前尚存在争议,但早期目标导向治疗仍将SvcO2≥70%作为判断复苏的终点之一,以降低此类患者的病死率[18]。本研究结果显示,ScvO2不能预测严重脓毒症和脓毒症休克患者 28 d存活情况。Vallee等[19,20]的研究支持本研究结果。
其实这些不同的结果并不矛盾。在复苏的早期阶段,ScvO2是评价复苏效果的一个非常有用的指标,但在这个阶段之后,仅凭ScvO2的改变无法区分存活患者和死亡患者,也就是说无法利用ScvO2判断患者的预后。而且,如果SvcO2<70%与死亡有关,那也并非意味着≥70%就与存活有关[21]。
初始复苏开始后,在指导ICU的干预性治疗过程中ScvO2似乎非常有用,但实际上,ScvO2的指导治疗的价值并不十分明显。有研究结果显示,尽管有证据表明患者存在组织缺氧,但不论是ScvO2还是SvO2一般都不太低,甚至可以≥70%[20,22],这主要是氧利用障碍导致的结果。氧利用障碍主要与严重的微循环障碍[23]或线粒体损伤或细胞呼吸功能受损[24]有关。因此,ScvO2或SvO2不足以用于指导危重患者的液体复苏和血管活性药物的应用。
Smith等[25]的研究显示,综合ICU中初始乳酸浓度预测死亡的危险性准确率较高。Varpula等[17]的研究显示,死亡组患者初始乳酸浓度高于存活组(3.4 mmol/L,2.1 mmol/L)。还有研究显示,即便脓毒症患者入ICU的初始乳酸值较高,只要在入ICU后24 h 乳酸值降低,其生存率就相对增高[26,27]。Nguyen等[9]的研究报道了复苏治疗最初6 h内乳酸清除率预测严重脓毒症患者28 d死亡风险。本研究结果显示,从复苏开始即刻直至24 h乳酸的变化率可预测死亡危险。再有,在最初的6 h黄金治疗窗之后,乳酸清除率仍可预测患者的高死亡风险[11,28]。
研究显示,以乳酸清除率指导脓毒症患者最初6 h内的复苏治疗,效果与 ScvO2相当[29]。Jansen 等[30]的研究结果显示,与标准治疗方案比较,以乳酸清除率指导伴有高乳酸血症的ICU危重患者的复苏治疗可降低病死率,该研究还提出,要在开始治疗的8 h内每2小时使乳酸清除率至少增加20%以降低病死率。另有研究显示,复苏的集束化治疗中增加乳酸清除率目标后可改善患者预后[31]。
上述诸多研究均提示乳酸清除率可预测严重脓毒症和脓毒症休克患者死亡风险,但多数都是在复苏治疗最初的“黄金治疗窗”内的评价,本研究的结果提示在入ICU后开始复苏治疗24 h的血乳酸浓度及乳酸清除率均可预测严重脓毒症和脓毒症休克患者死亡风险,而复苏开始不同时间的ScvO2及其变化情况均无预测价值,这可能与本研究为一项前瞻性临床试验研究,尚存在一些无法解决的局限性有关。比如,本研究针对ScvO2较低的患者依据国际指南给予多巴酚丁胺或输液治疗,而这些治疗的选择影响了ScvO2判断预后的价值。
总之,入ICU后第一个24 h的乳酸清除率与脓毒症患者预后的相关性最好,对预后的评价价值最高,即使超出入ICU最初6 h的最佳治疗窗后,脓毒症患者的治疗也应以乳酸清除率为指导。
1 Chillet P.The definition and epidemiology of septic shock.Soins,2012.32-33.
2 Jones AE,Brown MD,Trzeciak S,et al.The effect of a quantitative resuscitation strategy on mortality in patients with sepsis:a metaanalysis.Crit Care Med,2008,36:2734-2739.
3 Levy MM,Dellinger RP,Townsend SR,et al.The Surviving Sepsis Campaign:results of an international guideline-based performance improvement program targeting severe sepsis.Crit Care Med,2010,38:367-374.
4 Annane D,Cariou A,Maxime V,et al.Corticosteroid treatment and intensive insulin therapy for septic shock in adults:a randomized controlled trial.JAMA,2010,303:341-348.
5 Vincent JL,Rello J,Marshall J,et al.International study of the prevalence and outcomes of infection in intensive care units.JAMA,2009,302:2323-2329.
6 Cochran A,Edelman LS,Saffle JR,et al.The relationship of serum lactate and base deficit in burn patients to mortality.J Burn Care Res,2007,28:231-240.
7 Koliski A,Cat I,Giraldi DJ,et al.Blood lactate concentration as prognostic marker in critically ill children.J Pediatr(Rio J),2005,81:287-292.
8 Meregalli A,Oliveira RP,Friedman G.Occult hypoperfusion is associated with increased mortality in hemodynamically stable,high-risk,surgical patients.Crit Care,2004,8:R60-R65.
9 Nguyen HB,Rivers EP,Knoblich BP,et al.Early lactate clearance is associated with improved outcome in severe sepsis and septic shock.Crit Care Med,2004,32:1637-1642.
10 田焕焕,韩沙沙,吕长俊,等.早期目标乳酸清除率对肺部感染致脓毒性休克治疗的作用.中国危重病急救医学,2012,24:42-45.
11 Dellinger RP,Levy MM,Carlet JM,et al.Surviving Sepsis Campaign:international guidelines for management of severe sepsis and septic shock:2008.Crit Care Med,2008,36:296-327.
12 Jones AE,Shapiro NI,Trzeciak S,et al.Lactate clearance vs central venous oxygen saturation as goals of early sepsis therapy:a randomized clinical trial.JAMA,2010,303:739-746.
13 Marty P,Roquilly A,Vallée F,et al.Lactate clearance for death-prediction in severe sepsis or septic shock patients during the first 24 hours in Intensive Care Unit.An observational study.Ann Intensive Care,2013,3:3.
14 Nguyen HB,Loomba M,Yang JJ,et al.Early lactate clearance is associated with biomarkers of inflammation,coagulation,apoptosis,organ dysfunction and mortality in severe sepsis and septic shock.J Inflamm(Lond),2010,7:6.
15 Mikkelsen ME,Miltiades AN,Gaieski DF,et al.Serum lactate is associated with mortality in severe sepsis independent of organ failure and shock.Crit Care Med,2009,37:1670-1677.
16 Yang CS,Qiu HB,Huang YZ,et al.Prospective research on the prognosis of septic shock based on the change of lactate concentration in arterial blood.Zhonghua Wai Ke Za Zhi,2009,47:685-688.
17 Varpula M,Tallgren M,Saukkonen K,et al.Hemodynamic variables related to outcome in septic shock.Intensive Care Med,2005,31:1066-1071.
18 Rivers E,Nguyen B,Havstad S,et al.Early goal directed therapy in the treatment of severe sepsis and septic shock.N Engl J Med,2001,345:1368-1377.
19 Vallee F,Vallet B,Mathe O,et al.Central venous-toarterial carbon dioxide difference:an additional target for goal-directed therapy in septic shock Intensive Care Med,2008,34:2218-2225.
20 Vallee F,Fourcade O,Marty P,et al.The hemodynamic"target":a visual tool of goal-directed therapy for septic patients.Clinics(Sao Paulo),2007,62:447-454.
21 Textoris J,Fouche L,Wiramus S,et al.High central venous oxygen saturation in the latter stages of septic shock is associated with increased mortality.Crit Care,2011,15:R176.
22 Ladakis C,Myrianthefs P,Karabinis A,et al.Central venous and mixed venous oxygen saturation in critically ill patients.Respiration,2001,68:279-285.
23 Ince C,Sinaasappel M:Microcirculatory oxygenation and shunting in sepsis and shock.Crit Care Med,1999,27:1369-1377.
24 Fink MP.Cytopathic hypoxia.Is oxygen use impaired in sepsis as a result of an acquired intrinsic derangement in cellular respiration?Crit Care Clin,2002,18:165-175.
25 Smith I,Kumar P,Molloy S,et al.Base excess and lactate as prognostic indicators for patients admitted to intensive care.Intensive Care Med,2001,27:74-83.
26 Bernardin G,Pradier C,Tiger F,et al.Blood pressure and arterial lactate level are early indicators of short-term survival in human septic shock.Intensive Care Med,1996,22:17-25.
27 Marecaux G,Pinsky MR,Dupont E,et al.Blood lactate levels are better prognostic indicators than TNF and IL-6 levels in patients with septic shock.Intensive Care Med,1996,22:404-408.
28 Rivers EP.Early goal-directed therapy in severe sepsis and septic shock:converting science to reality.Chest,2006,129:217-218.
29 Jones AE,Shapiro NI,Trzeciak S,et al.Lactate clearance vs central venous oxygen saturation as goals of early sepsis therapy:a randomized clinical trial.JAMA,2010,303:739-746.
30 Jansen TC,van Bommel J,Schoonderbeek FJ,et al.Early lactate-guided therapy in intensive care unit patients:a multicenter,open-label,randomized controlled trial.Am J Respir Crit Care Med,2010,182:752-761.
31 Nguyen HB,Kuan WS,Batech M,et al.Outcome effectiveness of the severe sepsis resuscitation bundle with addition of lactate clearance as a bundle item:a multi-national evaluation.Crit Care,2011,15:R229.

