301例Ⅳa期非小细胞肺癌的诊治与预后分析*
邹 华,李梦侠,单锦露,仲召阳,杨镇洲,肖 何,卿 毅,金 丰,王 阁,王 东(第三军医大学大坪医院野战外科研究所肿瘤中心,重庆 400042)
·论 著·
301例Ⅳa期非小细胞肺癌的诊治与预后分析*
邹 华,李梦侠,单锦露,仲召阳,杨镇洲,肖 何,卿 毅,金 丰,王 阁,王 东△
(第三军医大学大坪医院野战外科研究所肿瘤中心,重庆 400042)
目的 分析Ⅳa期非小细胞肺癌(NSCLC)的临床特征,探讨其临床诊治的特点及预后因素。方法 分析2009年10月至2013年12月收治的首次诊断为Ⅳa期NSCLC患者301例,随访至2014年11月30日,分析其临床特征及诊治情况。主要观察指标为发生率、有效率、无进展生存期(PFS)和总生存期(OS)。结果 Ⅳa期NSCLC的患者中位PFS为3.3个月(95% CI:2.808~3.792),中位OS为7.8个月(95% CI:6.700~8.900)。多变量Cox回归分析表明,体能状态(PS)评分、胸腔积液是否可控、能否接受4周期及以上化疗是影响疾病进展以及总生存的独立因素,酪氨酸激酶抑制剂(TKI)治疗亦是总生存的独立预后因素。结论 Ⅳa期NSCLC中位OS是7.8个月。对于表皮生长因子受体(EGFR)突变患者,应用TKI治疗;对于体能状态好的患者,积极控制胸腔积液和全身化疗有利于提高Ⅳa期NSCLC患者的生存期。
非小细胞肺癌; Ⅳa期; 胸腔积液; 预后
非小细胞肺癌(NSCLC)除原发病灶及区域淋巴结转移外,胸膜有肿瘤结节或恶性胸腔积液(或心包积液)者,临床分期为Ⅳa期。胸腔积液或胸膜转移在首诊肺癌时发生的比例11%~32%[1]。Ⅳa期肺癌患者生存期短,一般小于6个月,预后不佳,且严重影响患者生活质量[2]。因此,研究初诊NSCLC伴恶性胸腔积液或胸膜转移这一特定人群的患病特点、诊治现状及其预后具有重要意义。本研究分析了本院近5年来收治的301例初诊Ⅳa期NSCLC患者的临床特征和诊治情况,探讨不同治疗方式的局部疗效,以及相关因素对患者病情进展和总生存预后的影响,为Ⅳa期NSCLC的规范化诊治提供基础。
1 资料与方法
1.1 一般资料 回顾性分析2009年10月至2013年12月本院收治的有明确病理诊断的Ⅳa期NSCLC患者301例,随访至2014年11月30日。患者的临床资料包括年龄、性别、体能状态(PS)评分、病理类型、胸腔积液量、胸腔积液颜色、胸腔积液分布、是否伴淋巴结转移、心包积液、是否进展为其他器官转移,是否伴糖尿病、阻塞性肺炎,以及胸腔局部治疗、接受全身化疗情况、肺部放疗、分子靶向药物治疗。所有患者均行64排以上胸部CT检查、腹部超声及胸腔积液脱落细胞学检查,依靠胸腔积液或胸膜细胞学检查、纤维支气管镜活检、淋巴结活检、经皮肺穿刺活检等取得病理确诊。按照NSCLC诊断标准,明确诊断为Ⅳa期NSCLC。胸腔积液量以初诊时胸片影像判断为少量、中量、大量。以前肋、第2和第4前肋为界,第4肋下的是少量(一般小于500 mL),2~4肋之间的是中等量(约1 000 mL),超过第2肋的是大量(一般大于1 500 mL)。
1.2 治疗方式 患者胸腔穿刺或胸腔小导管引流后行胸腔内药物灌注,灌注药物分为铂类化疗药物、非铂类化疗药物、生物免疫制剂、中成药制剂、多种药物联合灌注,每周灌注2次,共2~4次。胸腔积液穿刺引流及控制基本稳定后行含铂双药方案的全身化疗。对接受了基因检测的表皮生长因子受体(EGFR)突变型腺癌患者予以酪氨酸激酶抑制剂(TKI)治疗,部分患者行肺部肿瘤适形放疗。
1.3 疗效判断 胸腔积液局部控制疗效判断标准根据WHO疗效标准,分为(1)完全缓解(CR):患者经治疗后胸腔积液完全吸收,症状消失,经临床、胸片和B超检查未见胸腔积液,胸膜增厚小于原有胸腔积液范围的1/2,维持4周以上。(2)部分缓解(PR):经临床、胸片和B超检查,胸腔积液减少1/2以上,或有较明显的胸膜增厚(>1/2胸腔),症状改善,维持4周以上,不需要抽液。(3)无效(NC):胸腔积液仍继续或迅速增长,或胸腔积液量减少不到1/2,治疗后4周内必须再次抽液者。有效率(ORR):CR+PR,为胸腔积液可控制。NC为胸腔积液未控制。无进展生存期(PFS)定义为治疗至病情进展时间,总生存期(OS)OS定义为确诊至患者死亡时间。
1.4 统计学处理 采用SPSS 19.0软件包完成所有统计。组间率比较采用χ2检验,组间PFS和OS采用Kaplan-Meier绘图,Log-Rank检验组间生存时间差异;多因素Cox回归分析进展风险和死亡风险因素;所有检验为双边检验,P<0.05为差异有统计学意义。
2 结 果
2.1 初诊Ⅳa期肺癌患者的临床基线特征 如表1所示,在有效随访的301例Ⅳa期NSCLC患者中,男187例,女114例,男女比例为1.64∶1;年龄28~91岁,中位年龄64岁。肺腺癌188例(62.5%)最多见,其次为未明确分类癌82例(27.2%),肺鳞癌31例(10.3%)。经胸片影像判断,肺癌恶性胸腔积液初次诊断时恶性胸腔积液量以少量及中量多见,分别为125例(41.5%)和120例(39.9%)。部位分布以右侧胸腔积液最多见,139例(46.3%)。并发症中,伴阻塞性肺炎96例(31.9%),伴2型糖尿病24例(8.0%)。本组资料中,截止2014年11月30日未死亡患者共6例。
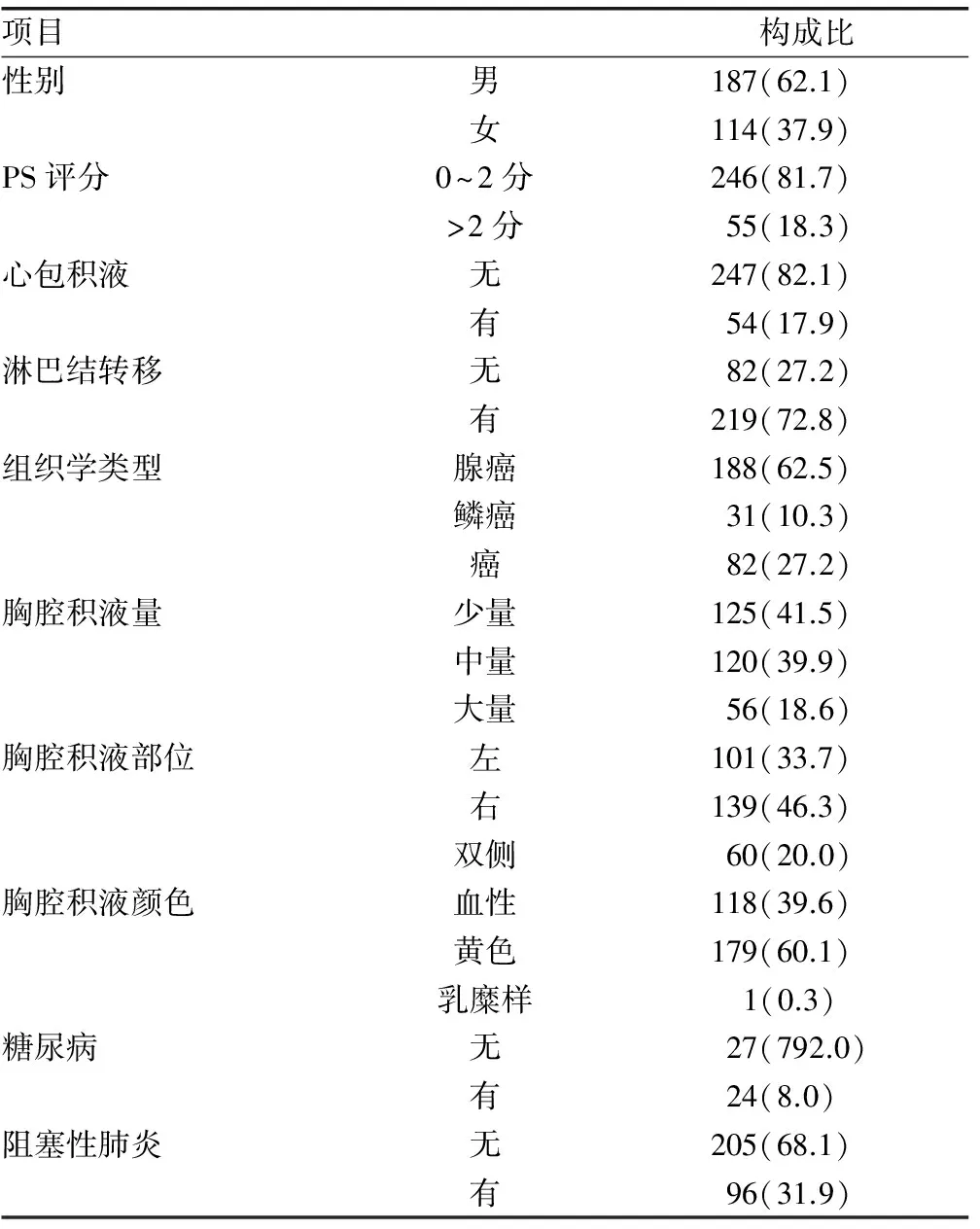
表1 301例Ⅳa期NSCLC临床基线特征[n(%)]
2.2 治疗方法对控制胸腔积液的疗效比较 胸腔内灌注不同药物的分类观察中,各胸腔内药物灌注在胸腔局部疗效上差异无统计学意义(Fisher确切概率法χ2=8.178,P=0.123)。见表2。
2.3 初诊Ⅳa期NSCLC患者进展、并发症及治疗相关因素对患者总生存预后的影响 301例Ⅳa期NSCLC患者从治疗开始计算,中位PFS为3.3个月(95%CI:2.808~3.792),中位OS为7.8个月(95%CI:6.700~8.900)。不同进展部位亚组PFS及OS差异均无统计学意义(P>0.05)。是否伴糖尿病及阻塞性肺炎对PFS及OS无影响。胸腔积液局部可控制患者的OS优于难控制者(OS:9.2个月vs. 3.8个月,P<0.01)。未接受化疗、完成小于4个化疗周期以及完成4个及以上化疗周期患者的PFS和OS差异均有统计学意义 (均P<0.01),其中完成4个周期以上化疗患者的中位PFS和OS分别达到8.9个月和13.2个月。是否接受TKI治疗患者PFS差异无统计学意义(PFS:5.6个月vs. 3.2个月,P=0.056),但接受TKI治疗患者OS明显长于无TKI治疗患者(OS:16.8个月vs. 7.3个月,P=0.001)。但是,是否接受肺部放疗患者PFS和OS差异无统计学意义(PFS:5.3个月vs. 3.2个月,P=0.102;OS:10.8个月vs. 7.3个月,P=0.266)。
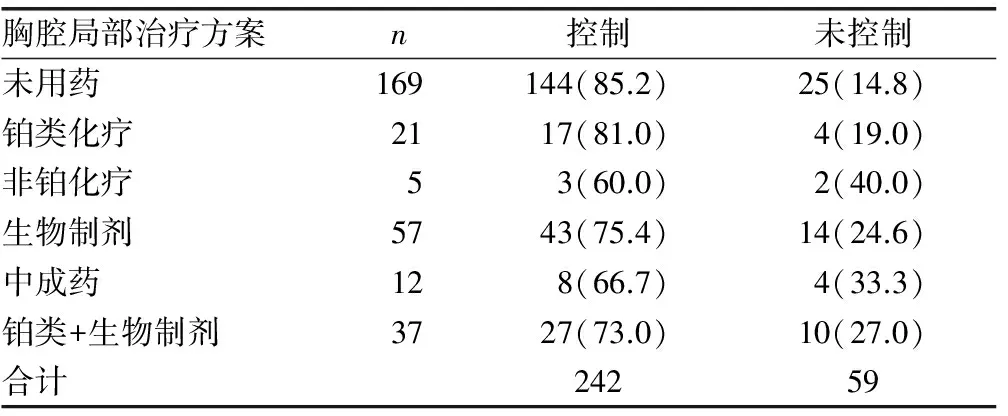
表2 不同胸腔内局部治疗对胸腔积液控制疗效的比较[n或n(%)]

表3 不同病理因素对PFS和OS的影响
注:其他包括肝、肾上腺、腹腔。
2.4 Ⅳa期NSCLC生存预后 Cox回归结果分析 多变量Cox回归分析表明,PS评分、胸腔积液是否可控、能否接受4周期及以上化疗是进展风险的独立预测因素。PS评分大于2分患者进展风险明显高于PS评分为0~2分患者(HR=2.512,P<0.01),胸腔积液4周内未控制患者进展风险显著高于可控制患者(HR=1.755,P<0.01),化疗4周期以内进展风险高于化疗4周期及以上患者(HR=0.453,P<0.01)。对OS而言,PS评分大于2分、胸腔积液4周内未控制、化疗少于4周期及未行TKI治疗均是总生存的独立预后因素(P<0.01),而与胸腔积液量、性别无相关性。见表4、5。

表4 无进展生存Cox回归结果
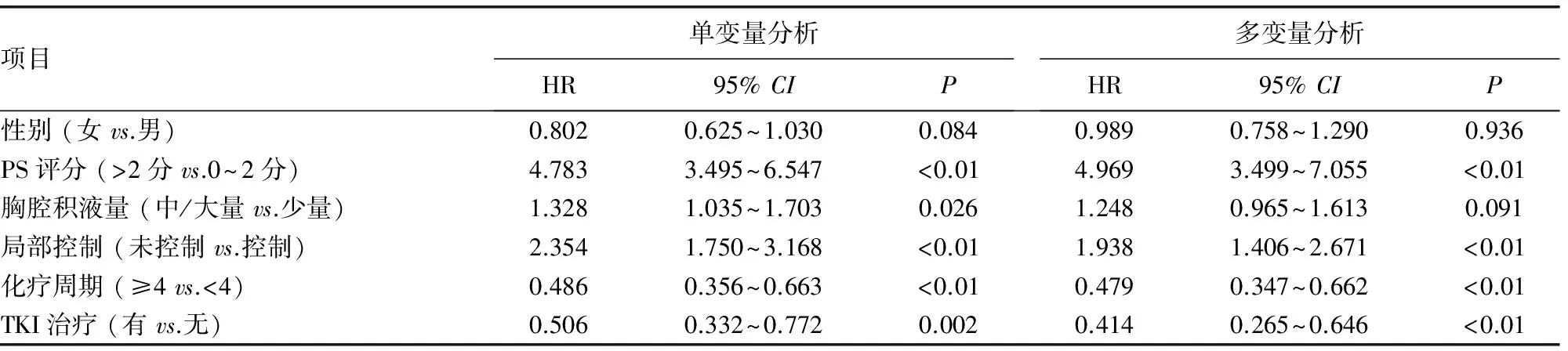
表5 总生存Cox回归结果
3 讨 论
肺癌恶性胸腔积液或胸膜转移可作为恶性肿瘤的首发症状出现,生存时间最短[3-4]。据最近一项研究认为,极少量胸腔积液(<10 mm)的存在可以提示NSCLC预后差[5]。
Ⅳa期肺癌的诊断可通过肺部病灶病理检查、胸腔积液或胸膜细胞病理学检查以及影像学检查来确定。X线侧位摄片可检测50 mL胸腔积液,胸部超声检查可检测到5 mL的胸腔积液,并可作为胸腔穿刺或置管定位。胸部CT诊断特异性为22%~56%,敏感性为88%~100%,具体表现有胸膜环形增厚,胸膜呈结节样改变,脏层胸膜增厚大于25 px和纵膈胸膜受侵等[6]。胸腔积液脱落细胞学检查创伤小,留取简单,多次胸腔积液细胞学检查可提高阳性率。胸腔积液及时离心包埋后石蜡切片能提高病理细胞学检出阳性率[7]。应用CT或超声引导下的胸膜活检,敏感性可达86%~100%,特异性达100%,且CT引导下穿刺可对小于5 mm胸膜增厚进行活检[8]。通常情况下,恶性胸腔积液产生的风险包括腺癌或大细胞癌、肺癌体积大、淋巴结受累[9]。
为缓解患者呼吸困难等症状,中量以上胸腔积液需局部治疗。局部治疗包括临床观察、治疗性胸腔穿刺引流术、置入肋间引流管引流和胸腔内灌注硬化剂、胸腔镜和胸膜固定术。单纯胸腔穿刺抽水暂时缓解症状,一般 3 d内积液再次出现,而需多次抽液。胸腔置管闭式引流术,选用小口径(10-14 F)引流管,减少穿刺次数,利于后续的腔内注药,是目前临床最常用方法[10]。恶性胸腔积液传统治疗中,胸膜固定术患者中位OS 6.8个月[11]。目前胸腔内应用的药物主要包括化疗药物、生物免疫制剂、基因治疗、中药制剂、其他如血管生成抑制剂、贝伐单抗等。报道称白细胞介素(IL)-2治疗胸腔积液总有效率为76.7%,IL-2联合顺铂治疗恶性胸、腹腔和心包积液的有效率达92.3%[12]。但目前缺少多中心大样本随机临床试验证实胸腔局部药物灌注治疗的有效性,尚无足够的循证医学证据支持胸腔内治疗。本研究为回顾性研究,分类比较各类药物胸腔灌注在胸腔积液局部控制疗效中无明显差异,也可能与单纯胸腔引流病例较多,各分组病例数不均衡相关。
本研究表明,NSCLC Ⅳa期中位PFS为3.3个月,中位OS为7.8个月,提示Ⅳa期预后差。胸腔积液局部是否可控与患者总生存预后相关,胸腔积液局部可控制患者总生存优于难控制者,中位OS 9.2个月。而另外59例(19.6%)肺癌恶性胸腔积液为难治性胸腔积液,中位OS仅3.8个月,提示预后更差。目前对这部分患者难治性胸腔积液的原因及治疗还缺少系统深入的研究。
骨是肺癌好发的转移部位,30%~40%患者在病情进展中发生骨转移[13]。本研究中,Ⅳa期肺癌除双肺或肺内、胸膜转移外,远处转移最常见部位为骨转移,其次为脑转移。Ⅳa期肺癌患者进展因素中,出现脑转移预后最差,中位OS仅5.2个月。其次为肺部或胸腔局部肿瘤进展,中位OS 7.3个月。相对而言,出现骨转移对患者预后影响较小。但各进展因素比较差异无统计学意义(P>0.05),可能需要更大样本的比较。
多变量Cox回归分析表明,PS评分、胸腔积液是否可控、化疗周期是进展风险的独立预测因素,提示患者体能状态、胸腔积液是否可控和有效全身治疗是影响Ⅳa期NSCLC患者进展的重要因素。需要提出的是,本研究TKI治疗患者中,其中部分为化疗进展后才行TKI治疗,而非TKI治疗后耐药导致进展,影响了TKI在进展风险因素中的判断。
多变量Cox回归分析表明,PS评分、胸腔积液是否可控、化疗周期、是否TKI治疗是总生存的独立预测因素。治疗前PS评分与NSCLC预后相关[14]。其原因在于PS评分大于2分的患者体能状态差,同时进行有效治疗的概率相对较少,对该部分患者加强支持对症治疗更为重要。胸腔积液4周内未能控制,既影响患者生活质量,也提示了该部分患者全身抗肿瘤治疗效果相对更差。患者化疗4周期及以上,对肿瘤控制的有效性更强。本研究提示,Ⅳa期NSCLC中腺癌占比例最大,其中进行了TKI治疗的患者OS最长,为16.8个月。Wu等[15]的研究中,Ⅳa期肺腺癌患者OS亦为16.8个月,且认为伴恶性胸腔积液的肺腺癌患者比手术肺腺癌患者EGFR突变率高。Ⅳa期NSCLC伴EGFR突变并行TKI治疗的患者预后更好,提示针对肿瘤驱动基因靶点的治疗能明显使患者生存获益。
基于上述研究,对Ⅳa期NSCLC应更关注患者体能状态、胸腔积液能否控制、能否TKI治疗、选择有效化疗方案等方面,从而有利于疾病的控制和OS的延长。Ⅳa期NSCLC的治疗应基于患者的症状、体能状况、肿瘤类型、药物治疗的有效性以及预期存活时间、患者经济状况等因素制订。随着对肺癌及肿瘤微环境等的深入认识和分子生物学的发展,特别是靶向药物包括单克隆中和抗体、可溶性受体和小分子抑制剂等的研究,相信对Ⅳa期肺癌的认识会更加深入,对该类患者的诊治会取得更大进步。
[1]Morgensztern D,Waqar S,Subramanian J,et al.Prognostic impact of malignant pleural effusion at presentation in patients with metastatic non-smallcell lung cancer [J].Thorac Oncol,2012,7(10):1485-1489.
[2]Burrows CM,Mathews WC,Colt HG.Predicting survival in patients with recurrent symptomatic malignant pleural effusions:an assessment of the prognostic values of physiologic,morphologic,and quality of life measures of extent of disease[J].Chest,2000,117(1):73-78.
[3]Morgensztern D,Waqar S,Subramanian J,et al.Prognostic impact of malignant pleural effusion at presentation in patients with etastatic non-small-cell lung cancer[J].Thorac Oncol,2012,7(10):1485-1489.
[4]Thomas JM,Musani AI.Malignant pleural effusions:a review[J].Clin Chest Med,2013,34(3):459-471.
[5]Ryu JS,Ryu HJ,Lee SN,et al.Prognostic impact of minimal pleural effusion in non-small-cell lung cancer [J].Clin Oncol,2014,32(9):960-967.
[6]Helm EJ,Matin TN,Gleeson FV Imaging of the pleura[J].Magn Reson Imaging,2010,32(6):1275-1286.
[7]Swiderek J,Morcos S,Donthireddy V,et al.Prospective study to determine the volume of pleural fluid required to diagnose malignancy[J].Chest,2010,137(1):68-73.
[8]Maskell NA,Gleeson FV,Davies RJ.Standard pleural biopsy versus CT-guided cutting-needle biopsy for diagnosis of malignant disease in pleural effusions:a randomised controlled trial[J].Lancet,2003,361(9366):1326-1330.
[9]Gonzalez-Angulo AM,Morales-Vasquez F,Hortobagyi GN.Overview of resistance to systemic therapy in patients with breast cancer [J].Adv Exp Med Biol,2007,608:1-22.
[10]Bibby AC,Maskell NA.Pleural procedures:intercostal chest drains and indwelling pleural atheters[J].Br J Hosp Med (Lond),2011,72(6):331-335.
[12]Musani AI.Treatment options for malignant pleural effusion[J].Curr Opin Pulm Med,2009,15(4):380-387.
[13]Al Husaini H,Wheatley-Price P,Clemons M,et al.Prevention and management of bone metastases in lung cancer:a review[J].J Thorac Oncol,2009,4(2):251-259.
[14]顾晓芳,蔡敏,陈峰.非小细胞肺癌患者生存时间与住院费用的关联性分析[J].中华肿瘤防治杂志,2013,20(5):330-333.
[15]Wu SG,Yu CJ,Tsai MF,et al.Survival of lung adenocarcinoma patients with malignant pleural effusion[J].Eur Respir J,2013,41(6):1409-1418.
Analysis of diagnosis,treatment and prognosis for 301 cases of Ⅳa NSCLC*
ZOUHua,LIMeng-xia,SHANJin-lu,ZHONGZhao-yang,YANGZhen-zhou,XIAOHe,QINGYi,JINFeng,WANGGe,WANGDong△
(TumorCenter,DapingHospital,ResearchInstituteofFieldSurgery,ThirdMilitaryMedicalUniversity,Chongqing400042,China)
Objective To analyze the clinical features,characteristics of diagnosis and treatment,and prognostic factors of stage Ⅳa non-small cell lung cancer (NSCLC).Methods 301 patients with initially diagnosed stage Ⅳa NSCLC in our hospital from October 2009 to December 2013 were analyzed on the clinical characteristics,diagnosis and treatment situation,including the main observation indicators of occurrence rate,effective rate,progression free survival(PFS) and overall survival(OS).Results The median PFS of stage Ⅳa NSCLC was 3.3 months (95%CI:2.808-3.792) and the median OS was 7.8 months (95%CI:6.700-8.900).The multivariable Cox regression analysis showed that the performance status(PS) score,whether pleural effusion(PE) controllable,whether accepting 4 weeks or more chemotherapy were the independent factors affecting the disease progress and OS,the tyrosine kinase inhibitor(TKI) therapy also was an independent prognostic factor of OS.Conclusion The median OS of stage Ⅳa is 7.8 months.For patients carrying EGFR gene mutation,using the TKI treatment is beneficial.For patients with good PS,controlling PE and systemic chemotherapy are beneficial for improving OS.
NSCLC; stage Ⅳa; MPE; Prognosis
国家自然科学基金资助项目(81171904)。
邹华,男,主治医师,医学硕士,主要从事肺癌的诊断与治疗。△
,E-mail:dongwang64@hotmail.com。
10.3969/j.issn.1672-9455.2015.21.002
A
1672-9455(2015)21-3133-04
2015-02-26
2015-07-13)

