妊娠高血压综合征患者血清C反应蛋白和肝肾功能检测分析
吕 莉
(辽宁省辽阳市第三人民医院,辽宁 辽阳 111003)
妊娠高血压综合征患者血清C反应蛋白和肝肾功能检测分析
吕 莉
(辽宁省辽阳市第三人民医院,辽宁 辽阳 111003)
目的 探讨妊娠高血压综合征(妊高征)患者血清C反应蛋白(CRP)与肝肾功能生化检验水平的变化。方法 将400例妊高征患者分为轻度组与重度组各200例,另选取100例健康孕产妇作为对照组,分析各组CRP与肝肾功能水平。结果 轻度组与重度组血清CRP水平均明显高于对照组,且重度组明显高于轻度组;重度组与轻度组患者肝功能水平与对照组比较差异均有统计学意义,重度组仅ALB低于轻度组。重度组与轻度组肾功能水平较对照组显著升高,且重度组明显高于轻度组。结论 妊高征患者血清CRP明显升高,与病情严重度呈正相关,且肝肾功能均受到损伤,血清UA水平变化较为显著,可以作为病情监测的敏感指标。
妊娠高血压综合征; C反应蛋白;肝功能;肾功能
妊娠高血压综合征简称妊高征,是妊娠期妇女较为常见的产科疾病,有可能引发胎盘早剥、发育迟缓、产后出血以及早产等不良情况[1]。妊高征在我国的发病率约为9.4%,导致孕产妇死亡的发生率约为妊娠相关性死亡的10%,是导致孕产妇与围生儿并发症与死亡的重要原因[2]。妊高征的病因学原理与发病机制还没有完全确定,在治疗与预防中的难度较大。而C反应蛋白(CRP)是能够有效标志全身炎症反应的非特异性标志物,精确度与敏感度较高,有临床研究表明妊高征患者血清中CRP水平显著升高,而与疾病转归的研究较少[3]。笔者通过CRP以及肝肾功能检验结果在妊高征患者血清中的变化规律分析,探讨CRP与肝肾功能对妊高征诊疗的临床价值。
1 临床资料
1.1一般资料 选取2011年1月—2013年12月我院妇产科收治的妊高征患者400例,均经临床体征与症状检查、实验室检验确诊,符合《妇产科学》[4]第7版中的妊高征诊断标准。其中200例轻度妊高征患者不存在心血管疾病或子痫,纳入轻度组;其余200例重度妊高征患者伴发心血管疾病或子痫,纳入重度组。另选取同期在我院孕产检的正常孕妇100例为对照组。所有入选者不存在既往糖尿病史,排除慢性炎症、高血压、感染以及心肺肝肾等器质性病变者,有其他内科与产科并发症者,酗酒、吸烟、药物滥用史以及精神疾病史者。轻度组年龄21~42(25.9±4.2)岁,体质量指数(29.4±4.3)kg/m2,产次(1.08±0.21)次,孕周(37.7±2.4)周;收缩压(135.4±8.2)mmHg(1 mmHg=0.133 kPa),舒张压(86.9±7.7)mmHg。重度组年龄22~44(26.3±4.7)岁,体质量指数(29.8±4.5)kg/m2,产次(1.06±0.24)次,孕周(37.2±2.1)周;收缩压(138.1±8.5)mmHg,舒张压(87.8±7.9)mmHg。对照组年龄22~43(25.7±4.6)岁,体质量指数(28.9±5.0)kg/m2,产次(1.11±0.24)次,孕周(37.9±2.1)周;收缩压(118.4±7.3)mmHg,舒张压(76.5±7.6)mmHg。3组年龄、产次、体质量指数、孕周比较差异无统计学意义(P均>0.05),具有可比性。
1.2检验方法 3组均在清晨采集空腹肘部静脉血,选择普通真空采血管,采集血液4 mL,在室温环境下以3 000 r/min离心10 min,静置分类血清,在2 h内完成各项指标的检验。检测仪器选择为罗氏ROCHEECL(411)电化学发光分析仪与日立7600D全自动生化分析仪。CRP检验以及肝肾功能检验根据配套试剂并严格遵守说明书的操作规程完成。肝功能指标包括血清丙氨酸氨基转移酶(ALT)、白蛋白(ALB)、γ-谷氨酰转肽酶(GGT)、天门冬氨基转移酶(AST)以及碱性磷酸酶(ALP)。肾功能检测指标包括血清尿酸(UA)、尿素(Urea)、肌酐(Cr)。

2 结 果
2.13组血清CRP检测结果比较 重度组与轻度组CRP水平均明显高于对照组(P均<0.05),重度组CRP水平明显高于轻度组(P<0.05);重度组与轻度组CRP异常率均明显高于对照组(P均<0.05),重度组CRP异常率明显高于轻度组(P<0.05)。见表1。
2.23组肝功能指标比较 重度组与轻度组血清ALB水平比对照组明显降低(P均<0.05),ALT、AST、GGT、ALP水平比对照组明显升高(P均<0.05)。重度组血清ALB水平比轻度组明显降低(P<0.05)。见表2。

表1 3组血清CRP检测结果比较
注:①与对照组比较,P<0.05;②与轻度组比较,P<0.05。
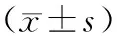
表2 3组肝功能指标比较
注:①与对照组比较,P<0.05;②与轻度组比较,P<0.05。
2.33组肾功能指标比较 重度组与轻度组血清Urea、UA、Cr水平比对照组明显升高(P均<0.05)。重度组血清Urea、UA、Cr水平比轻度组明显升高(P均<0.05)。见表3。
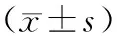
表3 3组肾功能指标比较
注:①与对照组比较,P<0.05;②与轻度组比较,P<0.05。
3 讨 论
妊高征是妊娠并发症中伴有高凝状态与细胞内皮损伤的疾病,是由于妊娠导致的以高血压、蛋白尿为主要特征的一组综合征,在分娩后随之消失。其发病不同于原发性高血压,与妊娠有特定的因果关系,但其具体病因和发病机制十分复杂,免疫功能异常在其病因和发病中占有重要地位[5]。该病严重影响母婴健康,是孕产妇和围生儿死亡的主要原因。胎儿在妊娠期内不被排斥与胎盘的免疫屏障作用、胎膜细胞可抑制NK细胞对胎儿的损伤、母体内免疫抑制细胞及免疫抑制物的作用等相关,其中胎盘的免疫屏障作用最为重要[6]。如果胎儿与母体间的这一平衡遭到破坏,即可导致免疫排斥反应,并最终导致妊高征的发生[7]。部分学者认为妊高征是全身性非特异的炎性反应[8]。妊高征患者体内活性氧生成功能的活动性增加、凝血系统激活状态异常、炎症细胞因子的异常增多都为这种观点提供了支持[9]。
CRP是肝脏所生成的针对炎症细胞因子的急性时相反应蛋白,半衰期仅为19 h,体内留存的时间较短,所以血液中CRP浓度与肝脏分泌的速度直接相关,因此CRP是能够标志全身性感染的敏感血清学生化指标。本研究中妊高征患者血清CRP水平均显著高于正常孕产妇,与相关临床研究的结果一致[10]。而在妊高征分型的研究中,重度妊高征患者血清CRP水平相比轻度妊高征患者显著升高,表明血清CRP含量与妊高征的严重程度呈正相关。故CRP能够作为妊高征临床诊断以及病情严重程度判定的重要参数。
妊高征的临床病理变化中,血管通透性升高、全身性小动脉痉挛、内皮细胞损伤严重都较为明显,另外还存在由于大量蛋白渗透入组织间隙引发的血液中蛋白含量降低,肝细胞血液供应减少引发的血液蛋白合成功能性障碍、肾血管痉挛引发的蛋白尿量增加等。这些生理与病理反应都可能引发妊高征患者血液中的蛋白损失,从而导致ALB含量偏低为主要表现的低蛋白血症。本研究中,妊高征患者ALB含量相比健康孕产妇显著降低,而重度妊高征患者血清ALB水平相比轻度妊高征患者降低更为明显。而同时妊高征患者肝脏内部血液灌流状态较差,肝脏小动脉存在痉挛状态,都会引发缺血情况,从而导致肝脏细胞的细胞膜通透性过高,使得血清中肝细胞酶类物质异常升高。本研究中妊高征患者血清ALT、AST、GGT、ALP水平均比健康孕产妇显著升高,表明妊高征患者血清肝细胞酶水平明显升高。其中ALP水平升高极为显著,推测可能与妊高征患者胎盘存在器质性异常所引发的ALP含量增加有关。
孕妇在妊娠过程中,血容量升高,孕妇与胎儿的代谢产物相比常态下较多,增加了孕妇妊娠期间的肾功能负担。而机体面对这种生理变化会产生相应的应激反应,孕妇妊娠过程中肾小球率过滤(GFR)与肾血浆流量(RPF)均可能存在代偿性的升高。在GFR与RPF增加的情况下,Urea、UA以及Cr等含氮类代谢物的产生也会越来越多,因此孕妇血清中的Urea、UA与Cr水平也会存在一定程度的下降[5]。妊高征的典型病理变化中,全身小动脉的痉挛与主要脏器的血液灌流降低均较为明显,而肾脏的耗氧量较高,表现为肾脏对灌流量以及缺氧情况的敏感程度较高。肾小球中的动脉痉挛可能导致肾小球发生肿胀,从而引发肾脏供血情况较差,以及GFR与RPF降低,肾脏代谢物Urea、UA、Cr相应减少。本研究中,妊高征患者血清Urea、UA、Cr水平均明显高于对照组,而重度妊高征患者各项指标均明显高于轻度妊高征患者,与其他临床研究的结果相近。其中UA的含量变化提示UA适合作为妊高征肾损害的敏感指标,也能够对妊高征病情严重程度起到明显的提示作用。而妊高征患者血清UA升高的原因有很多,可能由于患者血流动力学的改变以及动脉痉挛,从而引发子宫内胎盘的缺氧与缺血状态,导致UA与乳酸盐的大量竞争性排除,提高血清中的UA水平。同时胎盘内部的血液灌流量减少,黄嘌呤氧化镁的氧化功能较强,引发自由基的大量产生,也增加UA的合成。
综上所述,妊高征患者血清CRP含量显著升高,且与病情严重情况相关;妊高征患者的肝肾功能均受到损伤,患者血清中的UA水平升高与病情严重程度相关,能够作为妊高征治疗与病情监测的重要指标。
[1] 耿素敏,赵勇,吴晶,等. 血清HSP70、HS-CRP联合检测在妊高征早期诊断中的价值探讨[J]. 国际检验医学杂志,2009,30(10):995-996
[2] 左杰,张立军,史启铎,等. 妊娠高血压患者肾血流动力学与血管内皮功能的相关性研究[J]. 中华超声影像学杂志,2013,22(5):406-409
[3] 周艾,江振友,孙小纯,等. 妊高征患者血清C-反应蛋白及肝肾功能变化的临床观察[J]. 国际医药卫生导报,2013,19(21):3288-3292
[4] 乐杰. 妇产科学[M]. 7版. 北京:人民卫生出版社,2008:29
[5] 陈峻,胡必成,易明华,等. 妊高征患者血清Cys C、UA、hs-CRP检测的临床意义[J]. 放射免疫学杂志,2010,23(6):709-710
[6] 吴凡. 维持血透的肾衰患者血清HO-1血清及炎症因子改变的相关性研究[D]. 第一军医大学,2007
[7] 陈峻,胡必成,王羽,等. Hcy及hs-CRP水平与妊娠高血压综合症患者的相关性探讨[J]. 标记免疫分析与临床,2012,19(1):50-51
[8] 林其德. 妊娠高血压综合征病原学研究进展与展望[J]. 中华妇产科杂志,2003,38(8):471-473
[9] Vallejo Vaz AJ,Guisado ML,Garcia Junco PS,et al. Differences in the prevalence of metabolic syndrome and levels of C-reactive protein after puerperium in women with hypertensive disorders during pregnancy[J]. Hypertension Res,2010,33(10):1012-1017
[10] 曹晓蕾,王向红,习望,等. 血清CRP与妊娠期高血压疾病严重程度相关性研究[J]. 河北医药,2011,33(9):1312-1313
10.3969/j.issn.1008-8849.2015.04.034
R446.11
B
1008-8849(2015)04-0428-03
2014-06-05

