超声诊断胰腺脂肪浸润及相关性因素分析
孔丹丹,赵洪燕
(河北大学附属医院体检中心,河北 保定071000)
随着人们物质生活水平的不断提高,其生活方式和饮食结构发生了很大变化,高血糖、高血脂、肥胖及脂肪肝等慢性疾病的人群日益增多,健康体检越来越多的得到大家的关注。本研究探讨健康体检人群中超声诊断的胰腺脂肪浸润与临床其他相关因素的关系,旨在为临床诊断和治疗相关疾病提供依据。
1 资料与方法
1.1 一般资料 搜集2013年3—6月在我院进行健康体检且各项检查资料完整者180例。其中超声检查为胰腺脂肪浸润者(胰腺脂肪浸润组)90例,男性69例,女性21例,年龄26~65岁,中位年龄45.48岁;无胰腺脂肪浸润者(对照组)90例,男性56例,女性34例,年龄27~69岁,中位年龄60.94岁。2组年龄差异无统计学意义(P>0.05)。
1.2 方法 应用美国GE Vivid S5彩色多普勒超声仪,凸阵探头,探头频率为3.5MHz。受检者需空腹8h以上,即晨起禁食,前一晚清淡饮食,胃内气体较多胰腺显示不清时可饮水500~700mL,取仰卧位、左侧卧位及半卧位常规扫查胰腺、肝脏范围。胰腺脂肪浸润超声表现:形态饱满,体积增大,边缘模糊;胰腺头体尾三值接近;回声细密、明亮并强于肝脏回声[1]。脂肪肝超声表现:肝脏外形饱满,边缘圆钝,肝内回声前半部致密增强,后半部随深度增加而衰减,肝内管道系统显示不清晰。
胰腺脂肪浸润相关因素的诊断标准:高血压,收缩压≤21.3kPa(160mmHg)和(或)舒张压≥12.7 kPa(95mmHg);高血脂,空腹三酰甘油 >1.8 mmol/L和(或)血清总胆固醇>6.2mmol/L;高血糖,空腹血糖>6.1mmol/L且葡萄糖耐量试验阳性;肥胖,体质量指数>24为超体质量,>28为肥胖。
1.3 统计学方法 应用SPSS18.0软件进行数据处理,计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
90例胰腺脂肪浸润组高血糖28例(31.11%),高血脂71例(78.89%),肥胖55例(61.11%),脂肪肝58例(64.44%),与对照组相关检查结果比较差异有统计学意义(P<0.01),见表1。
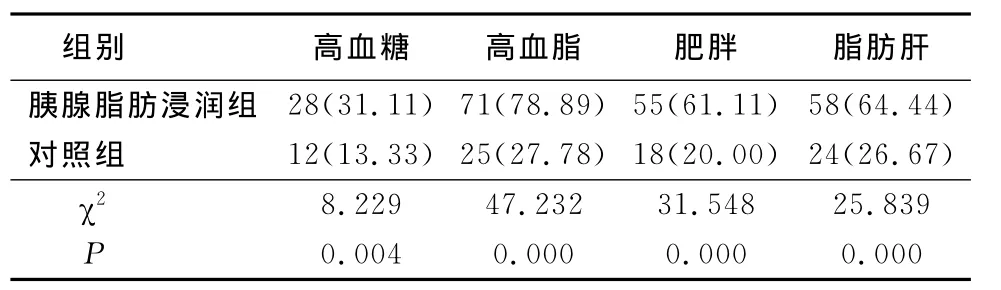
表1 2组相关性因素数据比较(n=90,例数,%)
3 讨 论
Ogilive[2]在1933年首次提出了胰腺脂肪过多这个说法,其研究发现非肥胖个体与肥胖个体胰腺脂肪含量存在明显差异。胰腺脂肪浸润多是由于肥胖引起的脂肪细胞浸润,脂肪细胞的沉积可以是胰腺细胞内的三酰甘油累积,也可为脂肪组织对胰腺实质组织的替代[3],进而会影响胰腺及其各种代谢疾病的发生,代谢性疾病通常包括高血压、高血糖、高血脂、全身或腹型肥胖、脂肪肝及高尿酸血症等,其中,胰腺脂肪浸润患者合并高血糖、高血脂、肥胖及脂肪肝者常见。
3.1 胰腺脂肪浸润与高血糖的关系 胰腺的脂肪浸润可以导致胰腺的β细胞和胰岛素对脂肪调节作用的减弱,使脂肪沉积于胰腺腺体内。Lee等[4]研究发现,肥胖野生型Zucker糖尿病肥胖大鼠与对照组相比,在第6周龄时胰腺脂肪含量开始升高,到10周龄时,胰腺脂肪含量明显升高,并且胰岛素水平下降,血糖水平升高,从而可以预测大鼠胰腺脂肪浸润可能成为糖尿病形成的前期指征。本研究结果显示胰腺脂肪浸润合并高血糖者28例(31.11%)。以上研究结果表明胰腺有脂肪浸润者,其血糖水平是随之升高的。通过严格控制高脂肪饮食、增加运动,可以使胰腺β细胞和胰岛素功能恢复正常,从而避免或减少患糖尿病的风险。
3.2 胰腺脂肪浸润与肥胖、高血脂的关系 肥胖患者多数伴有三酰甘油等水平的增高,有日本学者通过动物实验研究得出内脏脂肪浸润的同时伴有高血脂的升高,人类病例研究亦得出相同的结论,肥胖、高血脂是形成胰岛素抵抗的高危因素之一。肥胖者的脂肪组织被大量巨噬细胞浸润,而巨噬细胞分泌肿瘤坏死因子α、白细胞介素6、白细胞介素1β等多种炎性分子,从而使肥胖患者体内构成一个慢性炎症反应状态,导致胰岛素抵抗,高脂血症的患者如血脂控制差,会引起高甘油三酯血症性急性胰腺炎的反复发作[5],进而胰腺对脂肪的调节功能减弱,使脂肪细胞沉积于胰腺腺体内形成脂肪浸润。本研究结果中胰腺脂肪浸润者同时有高血脂者71例(78.89%),肥胖者58例(64.44%),证明胰腺脂肪浸润与高血脂、肥胖有紧密的关系。
3.3 胰腺脂肪浸润与脂肪肝的关系 脂肪肝是由于肥胖、营养过剩等原因致脂类在肝脏代谢失平衡,脂肪积存于肝细胞内而造成的。Patel等[6]通过对43例非酒精性脂肪肝患者肝组织活检及对胰腺脂肪含量的测定发现,随着脂肪肝的加重,胰腺脂肪含量也明显增加。Lee等[7]发现,胰腺脂肪浸润与脂肪肝同时存在的患者比例达67.9%。本研究结果显示二者同时存在的比例约64.44%,与Lee等研究结果相符。腹部脂肪堆积过多首先沉积于胰腺,然后脂肪细胞再分解,增加肝脏中的游离脂肪酸的含量,从而导致脂肪肝的形成,虽然两者的关系机制还不明确,但可以说明两者是有相关性的。
综上所述,胰腺脂肪浸润与高血糖、高血脂、肥胖及脂肪肝是有相关性的,这为临床的早期诊断和治疗提供了有力依据。为了减少和避免胰腺疾病的发生,应建议人们要饮食清淡、低盐低脂,增加适当体育运动,定期体检,从而提高其身体素质和生活质量。
[1] Yang DM,Kim HC,Ryu JK,et al.Sonographic appearance of focal fatty infiltration of the pancreas[J].J Clin Ultrasound,2010,38(1):45-47.
[2] Ogilvie RF.The islands of Langerhans in 19cases of obesity[J].J Pathol Bacteri01,1933,37:473-481.
[3] 刘玉清,邸阜生.胰腺脂肪浸润的研究进展[J].国际内分泌代谢杂志,2013,33(2):118-121.
[4] Lee Y,Lingvay I,Szezepaniak LS,et al.Pancreatic steatosis:barbinger of type 2diabetes in obese rodents[J].Int J Obes(Lond),2010,34(2):396-400.
[5] 张文洁,苏永嘉,林树洪.高脂血症性急性胰腺炎与胆源性胰腺炎临床对比研究[J].河北医科大学学报,2012,33(7):815-817.
[6] Patel NS,Peterson MR,Brenner DA,et al.Association between novel MRI-estimated pancreatic fat and liver histology-determined steatosis and fibrosis in nob-alcoholic fatty liver disease[J].Aliment Pharmacol Ther,2013,37(6):630-639.
[7] Lee JS,Kim SH,Jun DW,et al.Clinical implications of fatty pancreas:correlations between fatty pancreas and metabolic syndrome[J].World J Gastroenterol,2009,15(15):1869-1875.

