自主咳嗽对ICU住院颅脑外伤患者拔管效果的预测价值*
悦 云,胡全忠
(1.青海省第五人民医院重症加强护理病房(ICU),西宁810007;2.青海省人民医院神经内科,西宁810007)
ICU重型颅脑损伤患者,常有昏迷、呕吐、低氧血症和咳嗽反射减弱或丧失等发生,且后期死亡的主要原因是并发症,以肺部感染最常见[1]。气管切开和(或)呼吸机辅助通气,可有效降低颅脑损伤后低氧血症及肺部感染的发生率[2]。此外,气管插管有利于患者各种器官功能恢复,特别是对脑外伤患者,气管插管有利于脑功能恢复,脑功能恢复后自主呼吸、咳嗽咳痰、吞咽反射等功能也能更好的恢复[3-4]。
颅脑外伤患者术后何时拔除气管插管存在较大的争议,文献报道的拔管标准并不一致。ICU颅脑外伤患者术后大都有较强的自主呼吸能力,为了降低肺部感染的发生率,应尽早拔除气管插管,但对于昏迷或精神状态抑制、精神异常而无法遵嘱的患者,上呼吸道痰液阻塞、舌根后坠等导致呼吸衰竭,造成拔管失败,需再次气管插管,进一步加重病情,增加感染的机会[5]。文献报道拔管失败率不一,在6%~40%,未成熟的时机拔除气管插管将会增加肺炎发生率及其他疾病的患病率及病死率[6-7]。本文探讨自主咳嗽与ICU重型颅脑损伤尤其是不能遵嘱患者拔管成功率的关系,从而防止患者并发症发生,降低拔管失败率。
1 资料与方法
1.1 一般资料 选择2012年7月至2014年6月于青海省第五人民医院ICU收治的重型颅脑损伤经过人工气道管理患者78例为研究对象。入选标准[5]:伴有外伤性蛛网膜下腔出血,环池、基底池、第三脑室受压消失,脑干受压,血肿量少而中线移位大于5mm;CT检查均有急性硬膜下血肿及脑挫裂伤。青海省第五人民医院固有拔管标准:(1)机械通气小于2周;(2)充足的氧气供应(如 PaO2/FiO2≥200)和 pH 值(pH≥7.25);格拉 斯 哥 昏 迷 评 分 (GCS)≥8 分;(3)收 缩 压 为:>90~<160mm Hg,心率为:>60~<125bpm;(4)拔管前24h中心体温小于38.5℃;(5)气道功能评分小于或等于10分;(6)拔管前24h内未使用镇静药物。根据拔管成功与否分为成功组(53例)和失败组(25例)。成功组:男30例,女23例;年龄15~65岁,平均(42.5±15.8)岁;车祸伤35例,坠落伤11例,打击伤7例;插管原因为意识水平下降或精神异常导致的误吸28例,镇静药物的使用16例,心肺疾病8例,肌无力危象6例,气道分泌物过多5例,咳嗽力量较弱9例。失败组:男17例,女8例;年龄18~62岁,平均(43.5±14.1)岁;车祸伤15例,坠落伤5例,打击伤5例;插管原因为意识水平下降或精神异常导致的误吸9例,镇静药物的使用5例,心肺疾病3例,肌无力危象3例,气道分泌物过多2例,咳嗽力量较弱3例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。所有患者或家属签署知情同意书。
1.2 观察指标 经患者知情同意后,登记一般资料,包括姓名、年龄、联系方式、并发症、既往病史、插管时间,同时记录拔管前GCS总分和自主咳嗽情况(2h内咳嗽次数)。
1.3 名词定义[8]自主咳嗽:没有外部刺激如吸痰、翻身或指令情况下的主动咳嗽。院内感染:入院48~72h后发生现感染,多由细菌、病毒或其他病原体感染所致。拔管成功:拔管后72h内不需再次人工气道管理。拔管失败:拔管后72h内由于各种症状需要再次插管,出现如昏迷或需要静脉持续镇静的谵妄状态;呼吸心搏骤停、呼吸困难等;血流动力学不稳定;上气道梗阻;呼吸窘迫;气管支气管分泌物太多,无法排出等。
1.4 统计学处理 所有资料采用SPSS 17.0进行分析处理,计数资料以率表示,采用χ2检验;计量资料采用x±s表示并行t检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 拔管情况 纳入标准的78例患者,经2名及以上医生根据固有拔管标准评定后下达拔管医嘱,其中成功53例,失败25例,失败率为32.05%。失败后再次插管原因见表1,原发颅脑疾病加重是指由于引流不畅、脑水肿等原因致脑疝形成,导致患者自主呼吸功能减弱甚至消失。
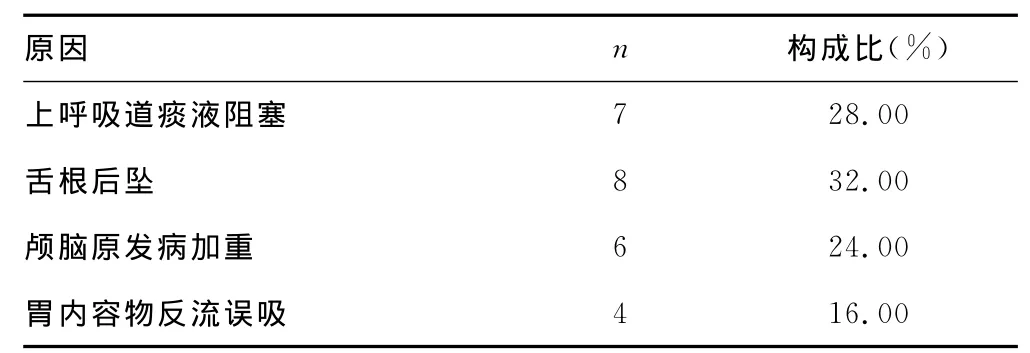
表1 25例患者拔管失败再次插管原因
2.2 两组基线资料比较 结果显示,两组年龄、性别、既往病史、住院获得性肺炎、疾病种类及插管时间比较,差异无统计学意义(P>0.05),而吸烟、BMI、GCS总分和自主咳嗽次数存在显著性差异(P<0.05)。见表2。
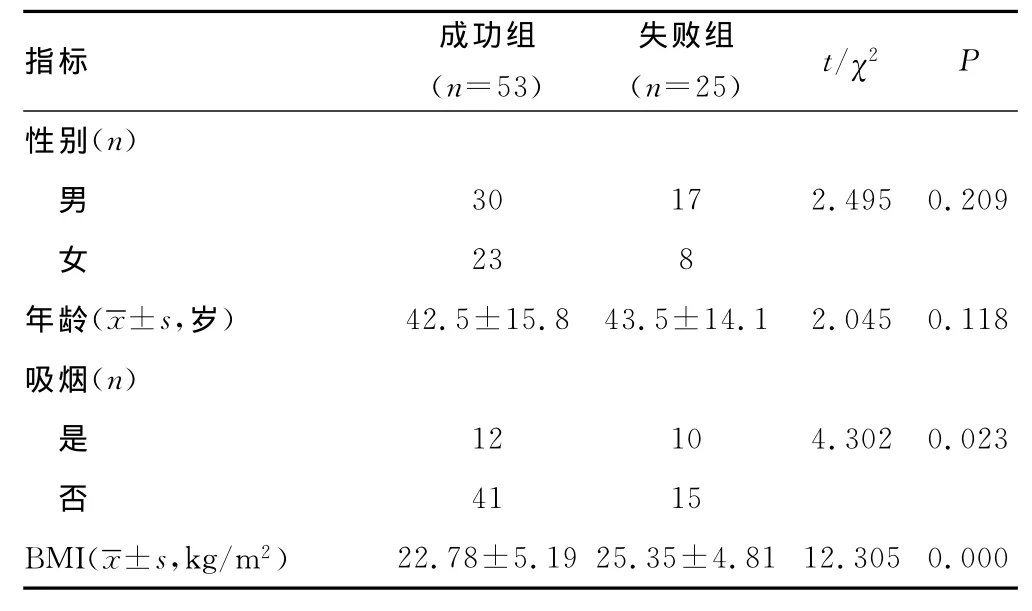
表2 两组基线资料比较

续表2 两组基线资料比较
2.3 两组撤机参数比较 两组患者撤机参数比较差异均无统计学意义(P>0.05)。见表3。
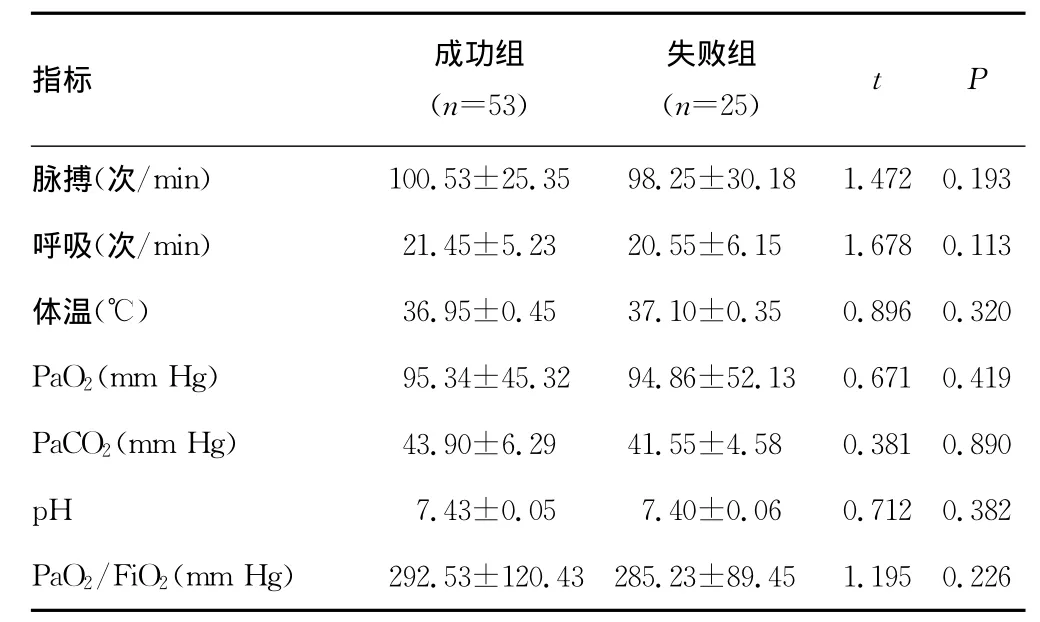
表3 两组撤机参数比较(x±s)
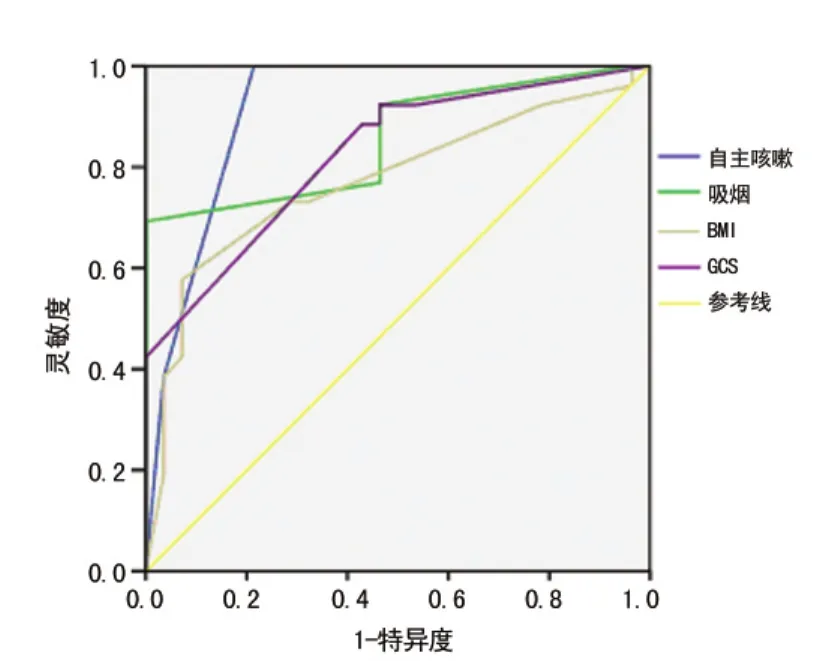
图1 各指标对拔管结局预测价值的ROC曲线分析
2.4 BMI、GCS总分、自主咳嗽次数和吸烟与拔管结局关系 ROC曲线分析结果显示,GCS曲线下面积(AUC)为0.822,BMI AUC为0.774,自主咳嗽次数AUC为0.914,吸烟AUC为0.856。见图1。
3 讨 论
现在ICU中患者插管后拔管的指标多用来评估呼吸系统损伤,而针对颅脑损伤的插管患者并不适用,是因为多数脑损伤患者插管是出于保护气道,而并不是肺部感染,因此ICU中传统的拔管指标并不适用,这点在以神经系统为原发疾病的患者中往往被忽视[9]。因此,针对脑外伤插管患者制定相应的拔管标准具有重要的指导意义。
本文针对自主咳嗽次数在预测对颅脑外伤插管患者拔管中的效果进行了分析,结果显示,本组78例重型颅脑外伤患者的拔管结局显示,其中成功53例,失败25例,失败率为32.05%。失败后再插管的原因中,上呼吸道痰液阻塞占28.00%,舌根后坠占32.00%,颅脑原发病加重占24.00%,胃内容物返流误吸占16.00%。林旭波等[10]分析颅脑外伤术后患者非计划性拔(脱)管的发生的原因,认为颅脑外伤术后患者易发生鼻饲管、气管切开套管、深静脉置管的非计划性拔脱,应加强易拔(脱)管道、重点患者、管道拔(脱)高发时段的管理,加强患者及陪护人员自护能力教育。
国内外学者对影响颅脑损伤患者拔管失败的原因进行了广泛的探讨。Namen等[11]报道称,GCS<8分预示拔管失败,为拔管失败的独立影响因素。本文同样发现拔管成功组患者GCS显著高于拔管失败组患者,ROC曲线分析结果显示,GCS AUC为0.822。提示,GCS<8.10分预示拔管失败的概率增加,GCS对颅脑外伤患者拔管时机判断具有重要意义。吸烟和BMI与拔管结局也存在密切关系[5]。本研究证实,吸烟的患者拔管失败的概率增加,是由于吸烟支气管黏膜充血、水肿、痉挛和分泌物增多等炎症改变,导致管腔狭窄和阻塞,此外吸烟对支气管黏膜上皮细胞及纤毛运动功能造成损害,可能是吸烟患者拔管失败率高的原因。肥胖患者颈部脂肪增加,影响上气道扩张、降低肌张力,最终导致呼吸道阻塞[12]。本研究结果与上述报道一致。
有关自主咳嗽对拔管时机的预测研究较多。Coplin等[13]的研究也证实了自主咳嗽与拔管成功率相关,还表明GCS与拔管预后无关,即存在自主咳嗽的GCS较低甚至昏迷的患者也能够顺利拔管。张利利等[8]探讨了自主咳嗽在非昏迷神经危重症患者拔管中的作用,认为自主咳嗽是非昏迷神经危重症患者成功拔管的预测因素,对不能遵从4项指令的患者同样适用。高心晶等[14]对咳嗽峰流速测定对患者拔管脱机结果的预测价值及对预后的影响进行了探讨,认为咳嗽能力强的患者脱机成功率高,脱机失败的患者预后较差。本文研究显示,自主咳嗽次数AUC为0.914。除此之外,本文还对拔管常规参数对拔管结局的影响进行了分析,显示,两组患者撤机参数比较差异均无统计学意义(P>0.05),表明常规撤机参数和拔管结局无关,与文献报道一致[8,15]。分析主要原因在于脑外伤患者插管并不是出于本身的病变而只是气道管理存在问题,传统拔管标准并不适用。
综上所述,吸烟、BMI、GCS和自主咳嗽次数均可用来评估颅脑损伤患者的拔管时机,其中自主咳嗽次数准确度最高,是拔管成功的重要预测因素。
[1] Hansen TS,Larsen K,Engberg AW.The association of functional Oral intake and pneumonia in patients with severe traumatic brain injury[J].Arch Phys Med Rehabil,2008,89(11):2114-2120.
[2] 陶冶飞,季勇.符合气管插管拔管条件的急性脑外伤术后拔管862例临床观察[J].交通医学,2013,27(6):635-637.
[3] Frutos-Vivar F,Ferguson ND,Esteban A,et al.Risk factors for extubation failure in patients following a successful spontaneous breathing trail[J].Chest,2006,130(6):1664-1671.
[4] 田歌,潘速跃,廖伟,等.神经危重症患者拔除气管插管影响因素的研究[J].中华急诊医学杂志,2012,21(12):1314-1318.
[5]郑汉阳.颅脑外伤术后再次气管插管的危险因素分析[J].中华护理教育,2014,11(6):456-458.
[6] Gupta OP,Roy K,Ghosh S,et al.An unusual penetrating transorbital craniocerebral injury [J].Indian J Neur,2014,11(1):53-56.
[7] 孙娅妮,李青,胡欣,等.经口气管插管颅脑外伤及脑血管病病人不同口腔护理方法的护理效果观察[J].护理研究,2014,28(4):1354-1355.
[8] 张利利,王胜男,林镇洲,等.自主咳嗽在非昏迷神经危重症患者拔管中的作用[J].中华神经医学杂志,2014,13(3):296-300.
[9] Saugel B,Rakette P,Hapfelmeier A,et al.Prediction ofextubationfailure in medical intensive care unitpatients[J].J Crit Care,2012,27(6):571-577.
[10]林旭波,秦静,徐丽.颅脑外伤术后患者非计划性拔(脱)管原因分析及对策[J].护理学报,2010,17(7A):31-33.
[11]Namen AM,Ely EW,Tatter SB,et al.Predictors of successful extubation in neurosurgical patients[J].Am J Repair Crit Care Med,2001,163(3Pt 1):658-664.
[12]李继红,吴秀明.阻塞性呼吸睡眠暂停低通气综合征与肥胖及内脏脂肪素的相关性研究[J].中国呼吸与危重监护杂志,2011,10(5):454-456.
[13]Coplin WM,Pierson DJ,Cooley KD,et al.Implicationsofextubation delay in brain-injured patients meeting standardweaning criteria [J].Am J Respir Crit Care Med,2000,161(5):1530-1536.
[14]高心晶,秦英智.咳嗽峰流速对拔管结果预测的临床研究[J].中国危重病急救医学,2009,21(7):390-393.
[15]Ko R,Raltios L,Chalela JA.Conventionalweaning parametersdonot predict extubation failure in neurocritical care patients[J].Neur Care,2009,10(3):269-273.

