家兔原发性脑干损伤的功能及病理特点研究*
王小伟,籍晓元,李 奎,尹志勇,赵 辉△
(1.第三军医大学野战外科研究所第四研究室,重庆400042;2.重庆市公安局 400021;3.重庆市江津区公安局 402200)
脑干损伤(brainstem injury)指因头部损伤而导致中脑、桥脑及延脑的损伤,可分为原发性和继发性两类。原发性脑干损伤指外力直接作用所引起的损伤,常表现为脑干的震荡、轴索断裂、出血、挫裂甚至断裂。原发性脑干损伤在急性颅脑损伤中的死亡率高达71.1%[1]。法医实践中频繁遇到各类顶枕部或枕部受到不同的外力直接打击引起脑干损伤,但法医病理检测中又往往缺乏相应依据。本文拟用家兔原发性脑干机械性损伤分级模型,观察不同程度脑干损伤的功能及病理学改变,为原发性脑干损伤的法医病理检测提供实验数据。
1 材料与方法
1.1 材料 随机选择健康家兔45只,雌雄不限,体质量2.0~2.5kg。实验动物随着撞击驱动压力[2]分为4个实验组和1个对照组,4个实验组分别为Ⅰ组(撞击参数:5.0~<5.2kg/cm2,10只)、Ⅱ组(撞击参数:5.2~<5.4kg/cm2,10只)、Ⅲ组(撞击参数:5.4~<5.6kg/cm2,10只)、Ⅳ组(撞击参数:5.6~<5.8kg/cm2,10只),对照组5只。
1.2 方法
1.2.1 模型制作 实验前动物禁食,称质量后用“陆眠宁Ⅱ”(0.1~0.2mL/kg)颈部皮下注射进行麻醉,后行头顶部及颈部备皮、消毒,气管插管。用第三军医大学生物Ⅱ型撞击机进行撞击实验,具体操作是:将麻醉、插管后的家兔侧卧放置在实验台上,调节实验台上两块挡板,使生物撞击机圆球形撞击头对准枕骨结节部位,清醒后(动物头部与四肢可自由活动)进行撞击,撞击过程的高速摄像见图1。

图1 撞击过程序列图
1.2.2 生理功能观察 主要观察指标:呼吸节律、肌力/肌张力、意识、对光反射、瞳孔大小、去皮质强直及锥体束征等。
1.2.3 解剖肉眼观察 存活动物伤后6h股动脉放血处死,行大体解剖,肉眼观察被撞击部位皮肤及皮下肌肉、颅骨、硬脑膜、蛛网膜下腔出血以及脑组织情况。
1.2.4 HE染色观察 动物颈总动脉插管,灌注生理盐水及4%多聚甲醛固定脑组织,然后将其放置于4%的多聚甲醛溶液固定,常规脱水、石蜡包埋,于延脑、脑桥及中脑水平断面连续切3~5块进行HE染色光镜检验。
1.2.5 电镜观察 制备常规电镜样品,取材后切为1mm3组织块放入2.5%戊二醛中固定2h,经0.1mol/L磷酸缓冲液(pH 7.4)冲洗,再经1%四氧化锇进行固定2h,缓冲液冲洗3次,梯度丙酮脱水,环氧树脂Epon812包埋,制备1μm半薄切片,天青-美兰染色光学显微镜观察,定位后制作50nm后的超薄切片经醋酸铀-枸橼酸铅染色,于H-7500型透射电子显微镜观察。
2 结果
2.1 生理功能观察 实验组均出现不同程度的生理功能变化。Ⅰ组:9只0~30s辅助呼吸后可自主呼吸,对光反射灵敏;6只肌张力增高(锥体束征)及去皮质强直。Ⅱ组:7只0~60s辅助呼吸后可自主呼吸,对光反射较灵敏。4只肌张力增高(锥体束征)及去皮质强直。Ⅲ组:5只10s至12min辅助呼吸后可自主呼吸,对光反射迟钝,抽泣样呼吸。2只肌张力增高(锥体束征)及去皮质强直。Ⅳ组:2只7~12min辅助呼吸后可自主呼吸,对光反射迟钝,抽泣样呼吸,1只肌张力轻微增高。
2.2 解剖肉眼观察 实验组撞击部位均发现皮下及肌肉出血。Ⅰ组:脑桥、延脑局部散在蛛网膜下腔出血,脑干未见异常,侧脑室出血轻或无。Ⅱ组:脑桥、延脑薄层或片状蛛网膜下腔出血,脑干未见明显异常,延脑中央管出血,侧脑室少量出血(血肿)。Ⅲ组:脑桥、延脑厚层蛛网膜下腔出血,其浅表层点状或灶状挫伤,延脑中央管及第四脑室出血,侧脑室血肿。Ⅳ组:脑桥、延脑被厚层蛛网膜下腔血肿包裹,其挫伤广泛累及深层,中央管及第四脑室出血,侧脑室血肿。Ⅲ组、Ⅳ组可见颅骨骨折。
2.3 HE染色观察 实验组脑干HE病理染色有明显变化。Ⅰ组:脑干散在蛛网膜下腔,软脑膜局部剥脱出血,脑干浅表层有少量点状出血,周围间质轻度水肿。神经元细胞肿胀,胞质内尼氏体分布不均匀。Ⅱ组:脑干片状蛛网膜下腔出血,软脑膜局部破裂出血,脑干浅层少量点(片)状出血,周围间质水肿明显。部分神经元表现为核固缩、核仁明显,胞质内尼氏体不均匀分布于胞膜下。小血管内皮细胞变性融合、内有单核细胞聚集。Ⅲ组:脑干周围厚层蛛网膜下腔出血、软脑膜撕裂破损,脑干挫伤累及深层(点片状出血),周围间质疏松呈筛孔状。神经元核溶解、消失,胞质尼氏体消失。Ⅳ组:脑干周围被厚层蛛网膜下腔出血包裹、软脑膜撕裂破损,脑干挫伤累及中央,多发性小出血灶,周围间质疏松呈筛孔状,见图2。
2.4 电镜观察 实验组显微结果也有明显变化。Ⅰ组:神经细胞核与细胞质水肿,核染色质松散,有髓神经纤维的髓鞘和轴索基本正常,少部分可见髓鞘板层模糊肿胀、中间出现裂隙等。Ⅱ组:神经细胞核内常染色质边聚于核膜下呈钟面排列,粗面内质网、线粒体等轻度肿胀和空泡化;轴索排列紊乱、肿胀,有髓神经纤维髓鞘板层模糊、中间出现裂隙或小空泡。Ⅲ组:神经细胞核内常染色质向中央积聚呈轮廓不规则的团状,粗面内质网结构模糊或消失、线粒体嵴断裂或空泡化;有髓神经纤维髓鞘板层模糊、髓鞘泡鼓、内折及分层,轴索变性断裂、轴浆萎缩。Ⅳ组:神经细胞轮廓模糊,仅见残留的细胞核,细胞质内的细胞器几乎完全丢失;有髓神经纤维髓鞘板层严重分层且断裂,轴索离断、崩解。对照组神经轴索与髓鞘未见异常,见图3。
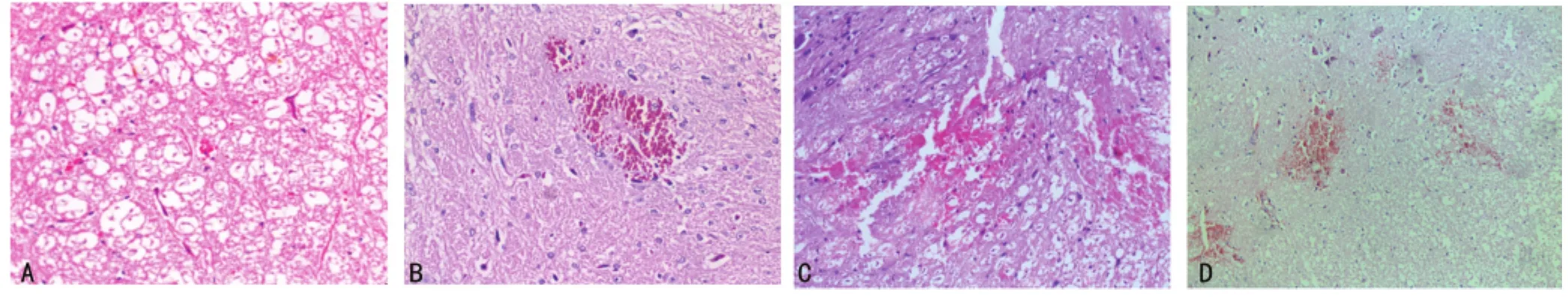
图2 实验组HE病理图片(×20)

图3 实验组与对照组电镜下病理形态学改变
3 讨论
脑干由于其易损性和重要的机能意义,脑干损伤一直是法医颅脑损伤研究的重点课题,脑干损伤动物模型制作是该研究的关键。尽管国内外已有大量研究颅脑损伤的动物模型,但仅有少量关于机械性脑干损伤动物模型的研究报道,如自由落体损伤模型[3],机械性脑干损伤模型[4]和针刺模型[5]等。与已报道脑干损伤动物模型相比,本模型制作参数可调、可控和可测,且本模型与法医实践中的脑干损伤机制一致,即头颅遭受外力打击后的加速运动,可逼真地反映暴力打击所致的原发性脑干损伤的生物力学特征。
原发性脑干损伤典型表现多为伤后立即持续昏迷状态,早期即出现生命体征功能紊乱、双侧瞳孔大小不等、眼球位置异常、四肢肌张力增高、去皮质强直、伴有单侧或双侧锥体束征,交叉性瘫痪等[6]。本实验组撞击后均出现昏迷状态,呈现呼吸抑制、双侧瞳孔散大或缩小、肌力减弱或消失,部分动物四肢肌张力增高、去皮质强直等阳性体征,部分出现肌张力消失等体征,而上述体征变化又与脑干损伤部位密切相关[7]。实验Ⅰ~Ⅳ组结果表明,随着撞击力量增加,脑干损伤症状、体征变化越发明显,损伤范围扩大,出现不可逆性变化。
原发性脑干损伤病理组织学特点为脑干挫伤、星形胶质细胞急性反应和间质性脑水肿,细胞核染色质形态改变、细胞质内细胞器减少甚至丢失,有髓神经纤维髓鞘板层分层、断裂,轴索离断、崩解等改变[6-8]。本文研究发现,随着撞击能量的增大,脑干损伤范围由外周向深层扩展,脑干组织病理损害更严重。
正常神经元胞体内含有大量尼氏体,表明该神经元细胞具有旺盛的蛋白质合成功能。一般认为,在神经元受到损伤后,尼氏体将减少甚至消失。邓平等[9]报道在缺血性脑损伤后12h既有核周尼氏体减少,并在伤后48h较为明显。本实验中在致伤6h后即观察到神经元尼氏体的变化,且随着撞击力量增加,脑干损伤部位神经元尼氏体呈现减少甚至消失,提示神经元内尼氏体的变化应与撞击能量也有一定关系。
本研究发现动物原发性脑干损伤的功能与病理变化有一致性,提示在实际法医检案中脑干功能损伤应有相应病理变化。因此,法医工作者在遇到疑似脑干损伤致死案例时,不仅要进行详细的解剖、病理检测,还要关注死者生前所表现的症状与体征。
[1] 王正国.创伤学:基础与临床(上册)[M].武汉:湖北科学技术出版社,2006:1674.
[2] Yu YM,Wang XW,Xue HB,et al.A rabbit model of graded primary mechanical injury to brainstem[J].Chin J Traumatol,2012,15(6):346-351.
[3] 刘华,李健,刘力,等.大鼠急性脑干损伤神经细胞凋亡和轴突的变化[J].中国法医学杂志,2002,17(6):329-331.
[4] 邓平,徐小虎,祝家镇,等.机械性脑干损伤动物模型的建立[J].中华实验外科杂志,2000,17(2):183-184.
[5] 邓平,徐小虎,祝家镇,等.大鼠脑干损伤早期突触素的免疫组织化学改变[J].中华创伤杂志,2000,16(9):541-543.
[6] 宋一璇,姚青松,欧桂生,等.原发性脑干挫伤的HE染色观察[J].中国法医学杂志,2002,17(S1):1-3,11.
[7] 贺家瑞,徐小虎.原发性脑干损伤及其研究进展[J].法律与医学杂志,2000,7(2):77-79.
[8] 宋一璇,姚青松,石河,等.23例头面部拳掌伤致脑干损伤致死病理学分析[J].中国法医学杂志,2004,19(6):327-329.
[9] 邓平,祝家镇,宋一璇.脑干损伤后神经元及轴突改变的组织化学观察[J].法医学杂志,2001,17(1):10-11.

