急性结肠穿孔经腹腔镜与传统开腹手术效果比较
陆昌运 卢挺斌 刘往都
(广西壮族自治区横县人民医院肛肠外科,南宁 530300)
·临床论著·
急性结肠穿孔经腹腔镜与传统开腹手术效果比较
陆昌运*卢挺斌 刘往都
(广西壮族自治区横县人民医院肛肠外科,南宁 530300)
目的 对比腹腔镜与开腹手术治疗急性结肠穿孔的效果,探讨经腹腔镜手术的安全性。 方法 回顾性分析2008年1月~2014年12月我院收治的42例急性结肠穿孔的临床资料,22例行腹腔镜手术,20例行开腹手术,对比2组的手术治疗效果。 结果 与开放组相比,腹腔镜组手术时间短[(160.5±25.4) min vs. (210.3±45.6) min,t=-4.426,P=0.000],手术失血量少[(112±21) ml vs. (220±53) ml,t=-8.834,P=0.000],术后肠造口排气早[(4.2±1.2) d vs. (7.3±3.4) d,t=-4.016,P=0.000],肺部感染少[9.1%(2/22) vs. 40.0%(8/20),χ2=3.945,P=0.047],总住院时间短[(10.3±2.6) d vs. (15.6±2.4) d,t=-6.839,P=0.000],住院费用少[(2.26±0.45)万元 vs. (3.16±0.38)万元,t=-6.966,P=0.000]。围术期死亡率和切口感染率差异无显著性(P>0.05)。 结论 对于急性结肠穿孔采取经腹腔镜的手术方式,具有手术创伤小、出血量少、术后肠功能恢复快、肺部感染少、住院时间短、住院费用低等优点,疗效确切,安全可行,值得临床推广。
结肠穿孔; 腹腔镜; 开腹手术
结肠穿孔并急性腹膜炎多发于老年人,是临床少见的急腹症,但本病起病急,发展迅速,容易误诊,病死率高达40%~50%[1]。结肠穿孔后大量含有细菌和毒素的粪便进入腹腔,导致严重感染、休克,甚至多器官功能衰竭,是病人死亡的主要原因。早期正确诊断和及时恰当的手术是提高治疗效果的关键。手术宜以简单、有效、不增加并发症为原则,做到早期手术,彻底清除腹腔内污染物,充分引流[2,3]。本文回顾性分析2008年1月~2014年12月我院收治的42例急性结肠穿孔临床资料,22例行腹腔镜手术,20例行开腹手术,对比2种手术方式的治疗效果,现报道如下。
1 临床资料与方法
1.1 一般资料
病例选择标准:急性腹痛、弥漫性腹膜炎,腹部立位片或腹部超声、CT检查显示膈下游离气体、肠梗阻、腹盆腔积液等表现,术前诊断弥漫性腹膜炎(消化道穿孔),手术证实结肠穿孔。排除标准:①结直肠恶性肿瘤引起的穿孔;②伴有严重心肺功能障碍;③腹腔手术史。由病人及家属选择手术方式,手术均由同一组医师团队完成。2组一般资料对比无显著统计学意义(P>0.05),有可比性,见表1。
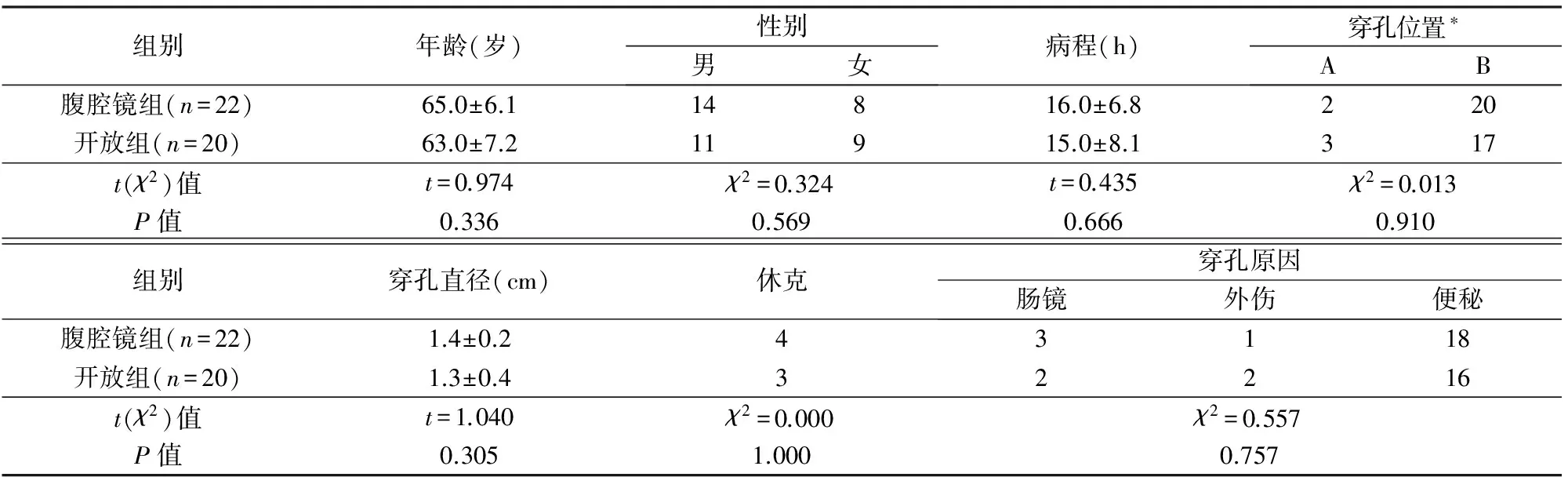
表1 2组一般资料比较
*A-乙状结肠中段以下;B-乙状结肠中段以上
1.2 手术方法
1.2.1 开腹组 腹正中探查切口,常规探查腹腔,明确结肠穿孔位置,用大量生理盐水冲洗腹盆腔至干净。乙状结肠中段水平以上穿孔者修剪穿孔口,并以该穿孔口相应腹壁行结肠双口瘘;乙状结肠中段水平以下穿孔者,修补穿孔口后行近端结肠单口造瘘。放置腹腔引流管,减张缝合腹壁切口。
1.2.2 腹腔镜组 平卧分腿位,三孔法入腹,观察孔位于脐下,0°腹腔镜经观察孔进腹常规探查,明确结肠穿孔位置及排除结直肠肿瘤,放置主操作孔及副操作孔,气腹压力12~15 mm Hg(1 mm Hg=0.133 kPa)。用大量生理盐水冲洗腹盆腔至干净。超声刀分离穿孔相应结肠段系膜。乙状结肠中段水平以上穿孔者用组织剪及电凝钩修剪穿孔口,并以该穿孔口于相对应腹壁用1号线全层间断缝合于腹壁皮肤形成结肠双口造瘘;乙状结肠中段水平以下穿孔者,于穿孔口位置稍下方用瑞奇腔镜直线型切割吻合器(ENDO RLC6035L)切断直肠,近端结肠单口造瘘,放置腹腔引流管。
1.3 术后处理
术后常规给予第三代头孢菌素抗感染治疗,使用生长抑素拮抗全身炎症反应,存在贫血、低蛋白血症者给予补充纠正贫血、低蛋白,加强营养支持,维持水、电解质、酸碱平衡,持续胃肠减压直至肠蠕动恢复至结肠造瘘口排气,半年以后择期行结肠闭瘘术。
1.4 观察指标
查阅病历、手术记录,记录2组手术失血量、术后结肠造瘘口排气时间、手术切口感染、肺部感染、总住院时间、住院费用。
1.5 统计学处理
2 结果
见表2,与开放组相比,腹腔镜组手术时间短,手术失血量少,术后结肠造瘘口排气早,肺部感染少,总住院时间短,住院费用低(P<0.05);围术期死亡率和切口感染率差异无显著性(P>0.05)。2组围术期死亡7例,均因术后腹腔感染未能控制,出现腹腔局限性脓肿、肠间脓肿致弥漫性腹膜炎并发脓毒血症死亡。存活者术后半年择期行结肠闭瘘术,均治愈。

表2 2组手术结果比较
3 讨论
结肠穿孔并急性腹膜炎多发于老年人,且多为结肠粪性穿孔(stercoral perforation of colon,SPC)和结肠自发性穿孔(spontaneous rupture of colon,SRC),部分发生于外伤或肠镜检查等医源性损伤,在临床上是少见而病情严重的急腹症。Serpell等[4]报道结肠穿孔患者61%有便秘史,而慢性便秘是老年人特别是高龄病人常见疾病。结肠穿孔部位多发生于乙状结肠与直肠交界处,与解剖因素有关,乙状结肠动脉和直肠上动脉分支之间缺乏吻合,而乙状结肠和直肠交界处存在生理性缺血因素即Sudeck点[5],直肠和乙状结肠交界处接近直角,比较固定,肠腔相对狭窄,易导致粪块受阻,停留时间延长,老年便秘病人因结肠内硬结大便直接压迫肠壁,大量粪块淤积致肠管高度扩张,肠腔内压力增高,导致肠黏膜压迫性、缺血性坏死,溃疡形成,进而穿孔[6]。而临床上结肠一旦穿孔即发生细菌感染,大量毒素吸收,病程越长,病情越严重,就诊时患者多已经存在脓毒症或重度脓毒症和脓毒症休克[7]。故本病一旦确诊,应立即进行早期液体复苏及积极抗感染治疗,并急诊手术冲洗腹腔污染。液体复苏是纠正休克、维持血流动力学稳定、提高手术耐受力的必要措施。Raghavan等[8]将脓毒症最初6 h的抢救时间定为治疗的“黄金时间”。本组围术期死亡率16.7%,7例年龄均>70岁,发病到就诊超过24小时,入院时有明显脓毒血症性休克,错失治疗黄金时间,而术后腹腔感染未能控制,出现腹腔局限性脓肿、肠间脓肿致弥漫性腹膜炎并发脓毒血症死亡。结肠穿孔早期诊断较困难,临床医生常因认识不足而导致误诊,确诊率低[9]。结肠穿孔和消化系统其他部位穿孔一样,临床表现有突发的急性腹痛和弥漫性腹膜炎,部分患者术前误诊胃十二指肠穿孔或急性阑尾炎穿孔,术前较难做到准确的定位定性诊断。腹腔镜技术的应用解决了这一问题。我们经腹腔镜先入腹观察,迅速定位病灶,手术更有针对性,避免开腹手术较长的手术切口及更大的创伤,符合简单、有效、不增加并发症的创伤控制性手术原则。本对比研究结果表明,腹腔镜组在手术时间、术后肠功能恢复时间、肺部感染、住院时间、住院总费用等方面优于开腹手术组(P<0.05),而围术期死亡率2组差异无显著性。
因此,我们认为,对结肠穿孔要做到早期诊断,早期手术,彻底清除腹腔内污染物,充分引流[2]。腹腔镜技术在急性结肠穿孔的治疗上效果确切,安全可行,值得推广使用。
1 Faltyn J,Horák L,Vyhnánek F.Management of the perforating colon with stercoral peritonitis.Coloproctol,2001,23(1):32-35.
2 彭俊文,周长青.结肠自发性穿孔的诊断和治疗.华西医学,2011,26(7):1076-1077.
3 尤祥正,王贵清,金崇田,等.自发性结肠穿孔15例临床分析.浙江实用医学,2011,16(5):349-350.
4 Serpell JW,Nicholls RJ.Stercoral perforation of the colon.BrJ Surg,1990,77(12):1325-1329.
5 Yamazaki T,Shirai Y,Tada T,et al.Ischemic colitis arising inwatershed areas of the colonic blood supply:a report of two cases. Surg Today,1997,27(5):460-462.
6 Maurer CA,Renzulli P,Mazzucchelli L,et al.Use of accurate diagnosticcriteria may increase incidence of stercoral perforation of the colon.Dis Colon Rectum,2000,43(7):991-998.
7 Vincent JL.Clinical sepsis and septic shock-definition,diagnosis and management principles.Langenbeck Arch Surg,2008,393(6):817-824.
8 Raghavan M,Marik PE.Management of sepsis during the early“golden hours”.J Emerg Med,2006,31(2):185-199.
9 贺占青,郑永波,齐生伟,等.自发性乙状结肠穿孔三例临床报告.临床误诊误治,2010,23(4):328-329.
(修回日期:2015-05-26)
(责任编辑:王惠群)
Comparative Analysis Between Laparoscopic and Traditional Open Operation for Acute Perforation of Colon
LuChangyun,LuTingbin,LiuWangdou.
DepartmentofAnus&IntestineSurgery,People’sHospitalofHengxian,Nanning530300,China
Correspondingauthor:LuChangyun,E-mail: 38765254@qq.com
Objective To compare effects between laparoscopic operation and laparotomy in the treatment of acute colonic perforation, and to explore the safety of laparoscopic surgery. Methods A retrospective analysis was conducted on clinical data of 42 cases of acute colonic perforation treated in our hospital from January 2008 to December 2014, including 22 cases of laparoscopic surgery and 20 cases of traditional open surgery. The surgical treatment effects were compared between the two groups. Results As compared with the open group, the laparoscopic group had shorter operation time [(160.5±25.4) min vs. (210.3±45.6) min,t=-4.426,P=0.000], less amount of blood loss [(112±21) ml vs. (220± 53) ml,t=-8.834,P=0.000], earlier enterostomy exhaust time [(4.2±1.2) d vs. (7.3±3.4) d,t=-4.016,P=0.000], less pulmonary infections [9.1% (2/22) vs. 40.0% (8/20),χ2=3.945,P=0.047], shorter total hospitalization time [(10.3±2.6) d vs. (15.6±2.4) d,t=-6.839,P=0.000], and lower costs of hospitalization [(2.26±0.45)×104yuanvs. (3.16±0.38)×104yuan,t=-6.966,P=0.000]. There was no significant difference in the perioperative mortality and wound infection rate between the two groups (P>0.05).Conclusion Laparoscopic surgery for acute colonic perforation has advantages of little surgical trauma, less bleeding, quick postoperative intestinal function recovery, low pulmonary infection rate, short hospitalization time, and low hospitalization costs, being an effective, safe, and feasible method worthy of clinical promotion.
Colonic perforation; Laparoscopy; Laparotomy
R656.9
A
1009-6604(2015)07-0604-03
10.3969/j.issn.1009-6604.2015.07.007
2015-01-24)
* 通讯作者,E-mail:38765254@qq.com

