两种不同途径空肠营养置管的效果观察及护理
两种不同途径空肠营养置管的效果观察及护理
张红蓉, 王丽冰
(广东省揭阳市揭东区人民医院 护理部, 广东 揭阳, 515500)
关键词:肠内营养; 鼻空肠置管; 空肠造瘘置管; 效果; 护理
合理的肠内营养能够改善患者的全身状况,抑制炎性反应,防治肠道功能衰竭,改善预后。近来有研究[1]显示,早期肠内营养不仅能改善患者的营养状态,而且可有效刺激肠道蠕动,减轻腹胀,保护机体肠黏膜的功能,减少肠道菌群易位,降低感染风险。食管癌是一种比较常见的消化系统恶性肿瘤,手术是其主要治疗方式。移植结肠襻双动脉血管供残胃食管癌手术能够有效缩短消化道重建的时间,提高移植结肠襻的成活率,降低术后并发症。但术后患者需要较长时间才能进食,营养不良的发生率较高。为了避免营养不良,食管癌患者术后进行肠内营养是十分必要的。鼻空肠置管和空肠造瘘置管是肠内营养比较常见的置管方式,但是关于两种营养支持效果的比较报道较少。现对本院2005年7月—2015年1月收治的80例食管癌手术患者肠内营养的不同置管途径进行分析和比较,报告如下。
1资料与方法
1.1 一般资料
80例食管癌患者,纳入标准: ① 均知晓自身的病情和治疗方法; ② 术前均明确诊断,符合诊断标准; ③ 无手术禁忌证,均进行移植结肠襻双动脉血管供残胃食管癌手术; ④ 颈部、气管分叉水平以及上纵膈无重大淋巴结,肿瘤上缘位于气管分叉平面以下; ⑤ 无心、肺、肝、肾功能不全或重大手术史; ⑥ 无内分泌及免疫系统疾病; ⑦ 无远处转移; ⑧ 临床资料完整。排除标准: ① 其他恶性肿瘤; ② 严重心脑肾等系统病变无法耐受手术、麻醉者; ③ 有胸腔积液、腹水、水肿者; ④ 术前低蛋白血症者、贫血者; ⑤ 胃肠道疾病; ⑥ 已发生远处转移的晚期患者。其中男45例,女35例,年龄42~75岁,平均(56.5±12.5)岁。肿瘤位于食管上段15例,中段41例,下段24例。病变长度2~8 cm,平均(4.2±2.0) cm。TNM分期:Ⅰ期27例,Ⅱ期32例,Ⅲ期21例。组织学分型:鳞癌75例,其他5例。将该组患者采用DOLL’S临床病历随机表法分为观察组和对照组,每组40例。2组的一般资料具有可比性(P>0.05)。
1.2 方法
2组患者采用移植结肠襻双动脉血管供残胃食管癌手术治疗,右侧卧位,经第6肋外侧切开进入胸腔,用剪刀垂直锐性玻璃隆突下、肺门、食管旁淋巴结。术中形成双动脉血供。术后常规处理。除空肠营养置管方式及与之相关的护理方法不同外,其他护理方法均相同。
1.2.1空肠置管方法:观察组患者采用空肠造瘘方式进行肠内营养,术中在患者胃(或食管)空肠吻合以后,在空肠浆肌层与黏膜层之间穿孔入肠腔,距离于屈氏韧带远端20 cm空肠处,内置外径4.1 mm的鼻十二指肠管空肠管,插入深度15~20 cm, 荷包缝合空肠穿刺点并与腹壁腹膜悬吊固定。用无菌敷料遮盖腹壁皮肤创口。对照组患者则采用鼻十二指肠置管方式进行治疗,普通内镜下鼻空肠营养管安置术,将美国Sigma公司生产的鼻-空肠营养管置入十二指肠降段Treitz韧带远端5~10 cm, 通过透视下胃管内注入造影剂了解营养管的位置,并利用胶带在鼻翼及脸颊部对鼻十二指肠管与胃管进行固定。
1.2.2肠内营养方案:术后6~12 h利用输液泵匀速经营养管滴注5%葡萄糖溶液500 mL+10%氯化钾10 mL以刺激肠蠕动,并用控制滴速,初始应当在25 mL/h左右,溶液温度控制在38 ℃~40 ℃。观察患者有无腹泻、腹痛、腹胀等不良反应出现,若病情稳定,术后第2天瑞能(华瑞制药厂生产),从500 mL逐日增加用量,控制滴速在45 mL/h左右,3~4 d达全量。根据患者反应、耐受程度,随时调整速度和用量。根据患者胃肠功能的恢复情况逐渐经口进食。
1.2.3护理方法: ① 健康教育:术前讲解早期空肠营养的目的、优势、预期效果,告知患者放置空肠营养管的必要性,减少患者的排斥,提高术后护理配合度。通过结合图片采用通俗易懂的语言讲解空肠置管的方法、过程、注意事项,给予心理支持,建立治疗信心; ② 营养管的保护:做好营养管的固定,固定导管时松紧适宜,每天更换固定胶布,并做好营肠管进入鼻腔(或腹壁)的长度,以及时判断营养管在消化道中的位置,避免导管的移位、扭曲或脱落,保持管道的通畅。空肠造瘘管时的管口端向上,防逆流。每日更换造瘘口敷料,输注营养制剂时如发现敷料污染或潮湿,应及时更换。肠内营养的过程中注意控制好营养液泵入的速度,输注营养液时,采用可选取头高30°位,以减少反流的发生; ③ 防止导管堵塞:依据2009美国肠内营养指南推荐,每4 h采用温开水冲洗管道,以防止营养管堵塞[2], 发现阻力大时随时冲洗。每班护士定时冲管,在使用营养液前充分摇匀,防止食物阻塞导管。注入药物应碾碎并充分溶解后注入,注药后用30 mL温开水冲洗。发生堵管时刻用较热的水或碳酸氢钠反复正压冲管; ④ 基础护理:肠内营养支持的过程中,同时注意做好患者的口腔护理,要经常巡视患者,认真听取患者主诉,及时解决问题。定期做脑电图、血常规、凝血功能检查,密切观察患者的生命体征变化,做好心理护理,满足患者的身心需要。
1.3 观察指标
比较2组患者术后肛门排气时间、排便时间、下床活动时间、导管留置时间、营养指标的变化以及相关的并发症: ① 营养指标:包括患者的体质量、血红蛋白、血清白蛋白,血红蛋白、血清白蛋白的检测,方法为抽取患者的清晨空腹肘静脉血,置于抗凝管中,2 000 r/min离心10 min,分离血清后放入-20 ℃冰箱保存,统一检测,采用日本日立公司的全自动生化分析仪于患者治疗前后进行检测。以上指标均于术前、术后7 d时进行比较; ② 并发症:空肠置管比较常见的并发症有鼻黏膜出血或溃疡、堵管、脱管、误吸等。由专人对术后并发症的情况进行记录。
1.4 统计学处理
2结果
2.1 2组患者术后营养指标比较
2组患者术前体质量、血清白蛋白、血红蛋白均无显著差异(P>0.05)。2组患者术后虽然三项指标均有下降,但观察组术后7 d的体质量大于对照组,血清白蛋白、血红蛋白高于对照组,差异有统计学意义(P<0.05)。见表1。
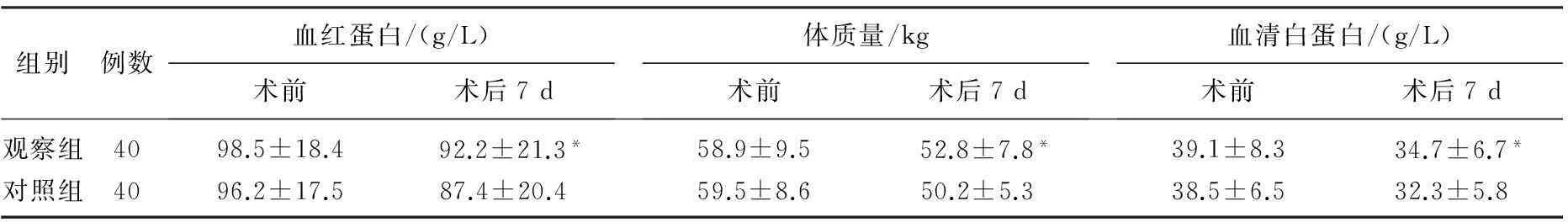
表1 2组患者相关营养指标比较
与对照组比较,*P<0.05。
2.2 2组患者术后胃肠功能恢复时间及导管留置时间比较
观察组术后肛门排气时间、排便时间、下床活动时间短于对照组,导管留置时间长于对照组,差异有统计学意义(P<0.05)。见表2。

表2 2组患者术后胃肠功能恢复时间及导管留置时间比较
与对照组比较,*P<0.05。
2.3 2组患者术后并发症比较
观察组的鼻黏膜出血或溃疡、堵管、脱管等并发症的发生率均低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 2组患者并发症比较[n(%)]
与对照组比较,*P<0.05。
3讨论
3.1 食管癌手术患者肠内营养的重要性
食管癌是以吞咽困难为主要症状的疾病,加之受肿瘤大量消耗等原因的影响,患者术前大多存在一定程度的营养不良。该营养不良状态通常表现为恶液质,不同于单纯饥饿所导致的营养不良,主要表现为系统性炎症反应、胰岛素抵抗、分解代谢亢进等,且以蛋白质分解、肌肉丢失等。食管癌患者经手术治疗后,患者体内处于高分解状态,加剧了营养不良。虽然移植结肠襻双动脉血管供残胃食管癌手术的应用简化了手术操作、缩短了消化道重建时间,降低了术后吻合口瘘、吻合口狭窄的发生率,确保了手术疗效。但营养不良的出现直接影响了患者手术治疗效果、术后生存质量以及生存期。因此食管癌术后的营养支持非常重要。肠内营养是食管癌患者术后比较重要的营养支持方式,比静脉营养更符合生理需要,不仅能改善患者的营养状态,还能增加肠黏膜血流灌注和促进肠蠕动,有效维持肠轴膜屏障功能,预防肠道感染。还能通过使营养物质与肠黏膜充分接触,提高肠黏膜氧化作用,进而抑制炎性反应,改善患者的临床症状[3]。因此,食管癌患者术后进行肠内营养是十分有必要的。
3.2 鼻空肠置管与空肠造瘘置管的效果比较
鼻空肠置管与空肠造瘘置管是肠内营养的两种不同方式,两种置管方法各有优缺点。传统的鼻饲管刺激咽喉部,会引起患者恶心、恐惧、呕吐等症状[4],影响了治疗效果而且增加了患者的心理负担。近来有研究[5]显示,经空肠造瘘管肠内营养不仅能改善食管癌患者术后的机体营养状态,维护和促进胃肠道功能,而且能缩短患者术后下床活动时间,减少脱管、堵管、鼻腔黏膜损伤等并发症。本研究结果发现,相对于鼻空肠置管术,经空肠造口术置管后患者的营养指标好,胃肠功能的恢复早,术后下床活动时间短,并发症少,住院时间短。空肠造瘘术的造口装置组织反应小,不仅可长期留置,而且术中用缝线将导管固定于腹壁,同时用无菌敷料固定于腹壁皮肤,可预防意外脱管[6]。空肠造瘘管的口径较鼻饲管粗,可有效减少堵管的发生[7]。同时留置空肠造瘘管并不影响患者经口进食,患者心理负担小。
李冰等[8]研究报道,空肠造瘘置管肠内营养较鼻肠管肠内营养经口进食早,肠功能恢复快,且患者耐受性较好。陈敏等[9]研究认为,空肠造瘘进行肠内营养可减少意外脱管发生率和堵管率,能够延长患者的置管时间。阿布力米提·阿不都哈力克等[10]研究显示,应用空肠造瘘管进行术后肠内营养较留置鼻饲营养管效果好,其能明显减少患者的痛苦,促进胃肠功能恢复,减少并发症。但理论上来说,肠造瘘管是一项有创操作,可增加患者的花费,也存在造瘘口感染、肠瘘的风险,但只要加强护理干预,其安全性还是比较高的,即便是在基层医院也可安全施行。
综上所述,空肠造瘘管置入术能够提高肠内营养的效果,促进胃肠功能恢复,减少置管并发症。
参考文献
[1]崔爱芝, 王爱华.食管癌术后不同途径肠内营养效果的比较[J].当代护士: 专科版, 2013(12): 43.
[2]吴玉红.食管癌术后应用不同途径肠内营养护理效果对比[J].中国实用医药, 2015, 10(12): 240.
[3]虞燕霏, 毛小英.全胃切除术后空肠造瘘管的安全护理[J].齐齐哈尔医学院学报, 2013, 34(9): 1381.
[4]吴晓燕, 鲁铭, 田辉.食管癌患者术后经空肠造瘘管肠内营养的疗效观察[J].中国肿瘤临床, 2014, 40(23): 1510.
[5]郭孟刚, 周海宁, 李丽.改良式空肠造瘘管在食管癌术后营养支持中的应用效果[J].中国当代医药, 2014, 21(35): 173.
[6]李梦阳, 赵岳.胰十二指肠切除术后经空肠造瘘管早期肠内营养的护理[J].中国老年保健医学, 2013, 11(5): 137.
[7]王巧, 吴康康.食管癌术后早期肠内营养两种途径的应用比较[J].护理与康复, 2014, 13(9): 870.
[8]李冰, 李鹏, 巩方明, 等.鼻空肠管和空肠造瘘管置入术的疗效对比[J].中国肿瘤临床, 2014, 41(18): 1163.
[9]陈敏.胃肿瘤术后空肠造瘘管和鼻空肠管行肠内营养的临床效果比较[J].国际护理学杂志, 2014, 33(10): 2647.
[10]阿布力米提·阿不都哈力克, 李晓莉, 林海.空肠造瘘与鼻饲营养在胃大部切除术后肠内营养应用中的比较[J].新疆医科大学学报, 2013, 36(10): 1476.
收稿日期:2015-06-25
中图分类号:R 473.5
文献标志码:A
文章编号:1672-2353(2015)24-212-03
DOI:10.7619/jcmp.201524088

