影响腹腔镜胆囊切除术胆管损伤的相关危险因素研究
龙胜林,杨 华,顾 超,唐海静,舒易超
(贵阳医学院附属黔东南州人民医院肝胆外科,贵州凯里556000)
腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC)从1987年开始发展至今,已经成为肝胆外科治疗胆囊疾病的常规手术[1]。与早期的开腹胆囊切除术相比较,LC具有操作简单、术程时间短、术后恢复快、创伤小、术后并发症少和医疗费用低等优势[2-5]。胆管损伤是LC的常见且高发的并发症[6],会增加患者术后感染,造成胆漏、胆管狭窄等严重并发症,影响LC手术患者的预后[7]。因此,分析并降低LC并发胆管损伤发生率,对改善患者预后及降低医疗纠纷具有十分重要的意义,也为LC在肝胆外科的扩大应用和手术覆盖率提供条件。
1 资料与方法
1.1 一般资料 选择2003年12月至2013年12月本院肝胆外科收治的行腹腔镜胆囊切除手术患者1 244例,其中男479例,女765例,年龄15~76岁,平均年龄(46.3±12.7)岁,≤45岁患者551例,>45岁患者693例。患者行LC手术日期:2003年12月至2006年12月264例,2007年1月至2010年12月455例,2011年1月至2013年12月525例;胆囊息肉伴胆囊炎患者72例,胆结石伴胆囊炎患者1 172例。所有患者术前均经过彩色B超影像检查及生化检查确定符合LC手术适应证;术后出现的16例胆管损伤均经过《国际疾病分类》判定为胆管损伤。
1.2 方法 分析2003年12月至2013年12月行LC手术患者病历及病程记录,进行术后随访,核对患者信息。从患者性别、年龄、行LC术时间、病理、胆囊壁厚度、术前肝功水平、是否存在胆囊三角解剖变异情况和医师经验方面分析腹腔镜胆囊切除术并发胆管损伤的高危险因素。
1.3 统计学处理 临床统计数据采用SPSS18.0软件进行分析,计数资料采用率表示,各因素与腹腔镜胆囊切除术胆管损伤的相关性采用Logistic回归分析,以P<0.05为差异具有统计学意义。
2 结 果
2.1 发生胆管损伤患者的信息 通过统计发现,在1 244例腹腔镜胆囊切除手术中发生胆管损伤患者16例,LC胆管损伤并发率1.31%,详细资料见表1。
2.2 LC例数与胆管损伤 如图1所示,2003年12月至2013年12月进行LC手术的患者在逐渐增加,而手术并发胆管损伤情况有降低趋势,这与医师经验的累加,先进仪器的引进以及院内技术交流等因素有关。
2.3 腹腔镜胆囊切除术胆管损伤各因素的Logistic回归分析 从性别、年龄、LC手术时间和患者病理等8个方面因素对腹腔镜胆囊切除术胆管损伤高危险因素进行Logistic回归分析。结果如表2所示,LC手术时间早、急性胆囊炎患者、合并胆囊积液的胆结石患者、胆囊壁厚度大于4mm、胆囊三角解剖存在变异情况和医师经验不足是LC手术并发胆管损伤的高危险因素(P<0.05)。
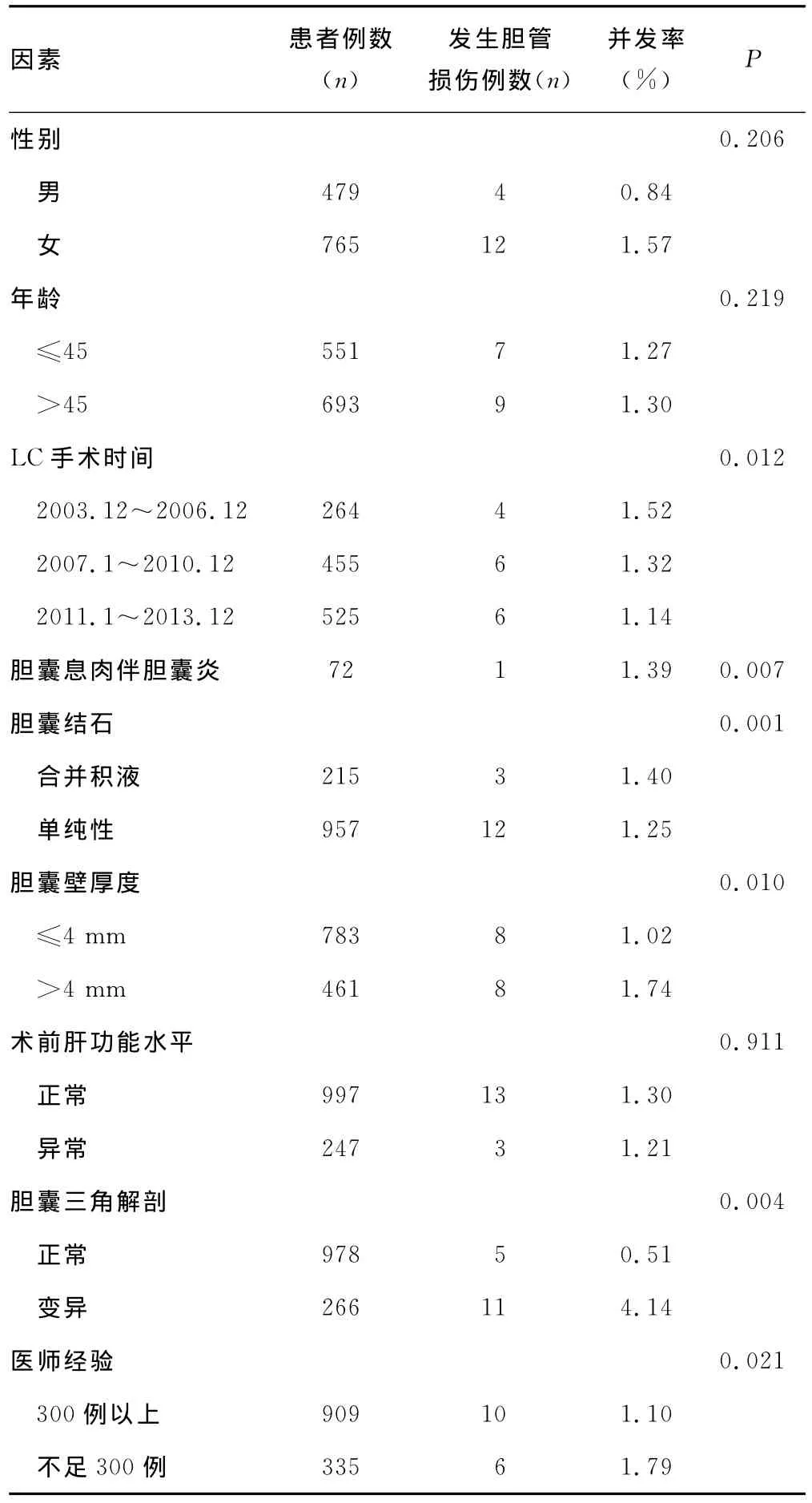
表1 LC并发胆管损伤患者信息

表2 LC胆管损伤各因素的Logistic回归分析
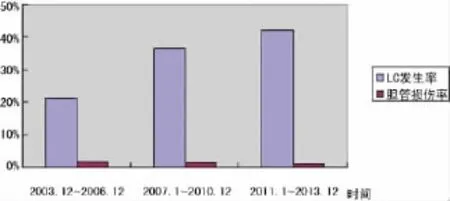
图1 LC发生率与胆管损伤率
3 讨 论
胆管损伤是LC常见且高发的并发症,发生率远高于开腹胆囊切除术[8]。LC并发胆管损伤的相关因素很多,如患者胆囊的病理学改变、胆囊三角区解剖学变异、患者胆囊壁厚度及手术医生的经验不足都会影响胆管损伤的发生率。大量研究发现,急诊手术是LC并发胆管损伤的一个高危因素,急性胆囊炎会造成胆囊三角粘连,进而胆囊三角区发生解剖学变异,一方面干扰医生的辨识,另一方面会造成术中大量出血,增加胆管损伤的发生率[9]。本研究也得到相同的结论,合并胆囊积液的胆结石患者并发胆管损伤的概率明显高于单纯型胆结石患者。胆囊壁的厚度与胆囊炎症的程度相关,胆囊的病理学改变会伴随着胆囊壁增厚,对患者进行统计分析发现,胆囊壁厚度大于4mm的患者在LC术中容易并发胆管损伤。LC手术是一种借助于腹腔镜电视二维成像手段进行的胆囊切除手术,容易发生视觉错误,尤其当胆囊三角区发生病理学变异时,会增加误把胆总管认作为胆囊管而误切的可能,造成胆管损伤[10-11]。胆囊管过短、胆囊管变异、胆囊管汇入肝总管的位置变异等是常见的胆管变异,增加了患者在腹腔镜胆囊切除术中并发胆管损伤的可能[12]。LC并发胆管损伤的另一高危因素就是手术医生的经验,研究发现在医生的前25例LC手术中并发胆管损伤的概率最高[13-14]。主要是由于手术医生对腹腔镜下的解剖关系认识不深,应对解剖变异经验不足,缺乏实际操作的技巧。
针对LC并发胆管损伤的高危因素,应采取积极有效的措施降低胆管损伤的发生率[15]。术前的胆道造影等影像学方法对LC手术具有重要的指导意义,可以充分了解胆囊三角区是否发生解剖变异,辅助辨认胆囊管、肝总管和胆总管的位置。对严重的急性胆囊炎患者、伴随严重的粘连患者、术中出血的患者及解剖变异严重的患者应立即中转开腹胆囊切除[16]。尽量减少不必要的电凝电切,对胆管进行钝性分离。完善LC并发胆管损伤的应对治疗方案,术后积极讨论研究特殊病例,增加科室内医生的临床经验。
综上所述,有效降低LC并发胆管损伤的发生对改善患者预后,提高患者的生存质量具有重要的临床意义。
[1] Yannos S,Athanasios P,Christos C,et al.History of biliary surgery[J].World J Surg,2013,37(5):1006-1012.
[2] Feng WM,Bao Y,Tang CW,et al.Optimal selection of methods for mini-invasive treatment of extrahepatic bile duct stones[J].Hepatogastroenterology,2014,61(130):299-303.
[3] Johansson M,Thune A,Nelvin L,et al.Randomized clinical trial of open versus laparoscopic cholecystectomy in the treatment of acute cholecystitis[J]Br J Surg,2005,92(1):44-49.
[4] Simopoulos C,Botaitis S,Polychronidis A,et al.Risk factors for conversion of laparoscopic cholecystectomy to open cholecystectomy[J].Surg Endosc,2005,19(7):905-909.
[5] Livingston EH,Rege RV.A nation wide study of conversion from laparoscopic to open cholecystectomy[J].Am J Surg,2004,188(3):205-211.
[6] Tantia O,Jain M,Khanna S,et al.Iatrogenic biliary injury:13 305cholecystectomies experienced by a single surgical team over more than 13years[J].Surg Endosc,2008,22(11):1077-1086.
[7] 徐小东,李徐生.腹腔镜胆道损伤的风险因素和处理方法[J].中国微创外科杂志,2009,9(7):663-665.
[8] Laux AT,Testa G,Goldstein RM,et al.The management of a complex bile duct injury after laparoscopic cholecystectomy[J].Am Surg,2014,80(6):175-178.
[9] Krahenbtihl L,Sclabas G,Wente MN,et al.Incidence,risk factors,and prevention of biliary tract injuries during laparoscopic cholecys-tectomy in Switzerland[J].World J Surg,2001,25(10):1325-1330.
[10] Kholdebarin R,Boetto J,Harnish JL,et al.Risk factors for bile duct injury during laparoscopic cholecystectomy:a case-control study[J].Surg Innov,2008,15(2):114-119.
[11] Way LW,Stewart L,Gantert W,et al.Causes and prevention of laparoscopic bile duct injuries:analysis of 259cases from a human factor and cognitive psychology perspective[J].Ann Surg,2003,237(4):460-469.
[12] 裘法祖,王健本,张祜曾.腹部外科临床解剖学[M].济南:山东科学技术出版社,2001:183-184.
[13] Vazquez RM.Common sense and common bile duct injury:common bile duct injury revisited[J].Surg Endosc,2008,22(8):1743-1745.
[14] Schwaitzberg SD,Scott DJ,Jones DB,et al.Threefold increased bile duct injury rate is associated with less surgeon experience in an insurance claims database:more rigorous training in biliary surgery may be needed[J].Surg Endosc,2014,28(11):3068-3073.
[15] 王强,游海波,张涛,等.腹腔镜胆囊切除术胆管损伤的防治体会[J].重庆医学,2008,37(17):1982-1983.
[16] Kama NA,Kologlu M,Doganay M,et al.A risk score for conversion from laparoscopic to open cholecystectomy[J].Am J Surg,2001,181(6):520-525.

