经腹彩色多普勒超声在胆囊管残端病变诊断中的应用
卜凡文,刘 智,姜 莉
(内蒙古医科大学第三附属医院超声科,内蒙古 包头 014010)
目前,在我国胆囊、胆管疾病是多发病、常见病。胆囊切除术是治疗胆石症、胆囊息肉和胆囊癌等疾病的有效治疗手段,有3种方式:开腹胆囊切除术(open cholecystectomy,OC)、小切口胆囊切除术(micro cholecystectomy,MC)和腹腔镜胆囊切除术(laparoscopic cholecystectomy,LC),其中应用腹腔镜切除胆囊已成为胆囊、胆道疾病治疗的金方案,是首选治疗方法。其术后并发症胆囊管残端病变发生率随着胆囊切除术的增加呈逐年上升趋势。胆囊管残端病变是指胆囊切除术残留胆囊管发生扩张、炎症和结石等病变。胆囊管残端结石比胆总管结石处理更棘手,需再次手术,加重患者的身心痛苦和经济负担,因此准确诊断胆囊管残端病变非常重要。
1 资料与方法
1.1 一般资料 收集我院2012年1月至2014年1月行胆囊切除术患者1 216例,男746例,女470例;年龄21~66岁,平均43.1岁。行OC 305例,MC 271例,LC 640例,患者均在术前、术后1个月、术后3个月复查经腹彩超。其中随访失败67例。
1.2 仪器与方法 应用Siemens 512型彩色多普勒超声仪和Philips IE 33彩色多普勒超声仪,凸阵探头,频率3.5~5 MHz。每次检查前均需禁食8 h以上,以早晨空腹为宜,患者取仰卧位,右前斜位为主,以右季肋部位作为超声扫查的主要体表部位。多切面探查胆囊、胆囊窝、胆囊管、胆总管和肝内胆管系统,以及右侧结肠旁沟。
2 结果
胆囊管残端结石39例(图1),其中29例再次切除残端;经腹彩超准确诊断20例,准确率69.0%,另外9例手术未发现结石,初步考虑为影像学诊断存在误差,误将十二指肠内容物认定为结石。10例保守治疗,临床症状缓解。胆囊管残端扩张42例。胆囊管残端炎46例。
3 讨论
本研究中,胆囊管残端病变在胆囊切除术中的发生率约 4.0%(49/1 216),与丁宏文等报道[1]的 4.2%相当。发生胆囊管残端病变的原因:①炎症急性期胆囊三角组织水肿、粘连较重,胆囊管远端剥离困难。②术中为避免损伤胆总管,胆囊管残端遗留过长[2]。③术中发现胆囊管解剖学变异,不易处理。因此,术前行MRCP对胆囊管及胆总管有无结石和扩张有较高的诊断价值[3],有利于避免术后胆囊管残端病变的发生。LC已经成为治疗胆囊疾病的首选手术方法[4],与传统胆囊切除术相比,具有切口小、术后恢复快等优点,但是也存在术野深,显露困难,易并发胆管损伤、胆总管残余结石和腹腔感染等不足[5-6]。
本研究中,胆囊管残端结石超声诊断准确率达69.0%,高于谭康辉等报道的 42.1%[7],原因为:①对腹部彩超检查患者均询问手术史,对胆囊术后复查患者重点扫查第二肝门、胆囊床部位。②胆囊管显示常受肠道气体干扰,必要时嘱患者饮水充盈十二指肠,排除肠道内气体,反复探查。对可疑但不能明确诊断者隔日空腹复查。对仍不能明确诊断者建议行低场MRCP或ERCP检查。③详细了解患者症状,如再次出现右上腹绞痛,向右肩背部放射,呈间歇性,与术前疼痛性质相比,部分患者伴发热、腹胀、恶心、纳差等症状,以夜间显著,与进食油腻食物相关,少数患者会有黄疸,通常被定义为胆囊切除术后综合征,再次出现症状约在术后数周至数月。超声医师分析声像图的同时应全面结合病史、临床症状,综合考虑判断残留胆囊管情况。④超声检查均应用高端彩超仪,具有图像清晰度高、抗干扰能力强、伪像与杂波少等优点。本研究仅29例再次手术,样本量较少,且均为症状较重患者,因此经腹彩超诊断率增高。再次切除胆囊管残端术中9例超声诊断假阳性,其中8例是第二肝门旁肠道内容物强回声结构误认为胆囊管残端结石;1例由于电脑系统故障,声像图留存失败。说明超声诊断胆囊管残端结石应认真细致探查,对疑似结石者,40~60 min后复查,如果是肠道内容物,在不同时间图像会发生变化,而结石影像不变。
文献报道[8],胆囊管残端结石确诊率高的检查方法依次为 MRCP(53.8%)、ERCP(87.2%)、超声(42.1%)、CT(31.3%)。MRCP可显示肝内外胆道,无创,门诊即可检查,费用较高,且不如ERCP影像清晰准确;ERCP可准确显示胆道结石、扩张和肿瘤等病变,可显示胆囊管残端长度、走行和病变,但为有创检查,技术条件要求高,易诱发胰腺炎,临床应用受到较大限制;超声检查无创、可重复性好且廉价等,成为术后复查的首选辅助检查方法[9-10];CT检查确诊率较低,胆囊管残端结石一般较小,CT断面扫查易遗漏。
超声检查对囊性病变的诊断具有较高的准确率。术后经腹彩超检查胆囊管残端囊性扩张病变显示率较高,不易漏诊。胆囊管残端形成“小胆囊”,所谓残余小胆囊是胆囊管残端过长、扩张,其内胆汁充盈,呈囊性暗区,可见规整、光滑的囊壁回声,扩张显著者类似正常胆囊,位于胆囊窝处[11]。超声医师检查时如果不详细询问手术史,易认为胆囊是正常充盈,导致医疗纠纷。胆囊管残端扩张需与术后胆囊床水肿、局限性胆囊窝积液进行声像图鉴别:胆囊床水肿和局限性胆囊窝积液一般在术后1个月内消失。当胆囊管残端扩张,且管壁厚度≥4 mm,患者有典型症状,可提示胆囊管残端炎。胆囊管残端病变中,胆囊管残端癌较少发生,LC术后意外胆囊癌的发生率0.15%~2.85%[12],经腹彩超表现为胆囊管残端轮廓不清、壁不连续、呈不规则低回声团块[13]。
总之,临床工作中MRCP、ERCP的应用受到诸多因素限制。经腹彩超检查时只要操作医师细心扫查,耐心询问病史、症状,仔细分析图像,不同时间多次探查,胆囊管残端病变的诊断准确率会进一步提高。
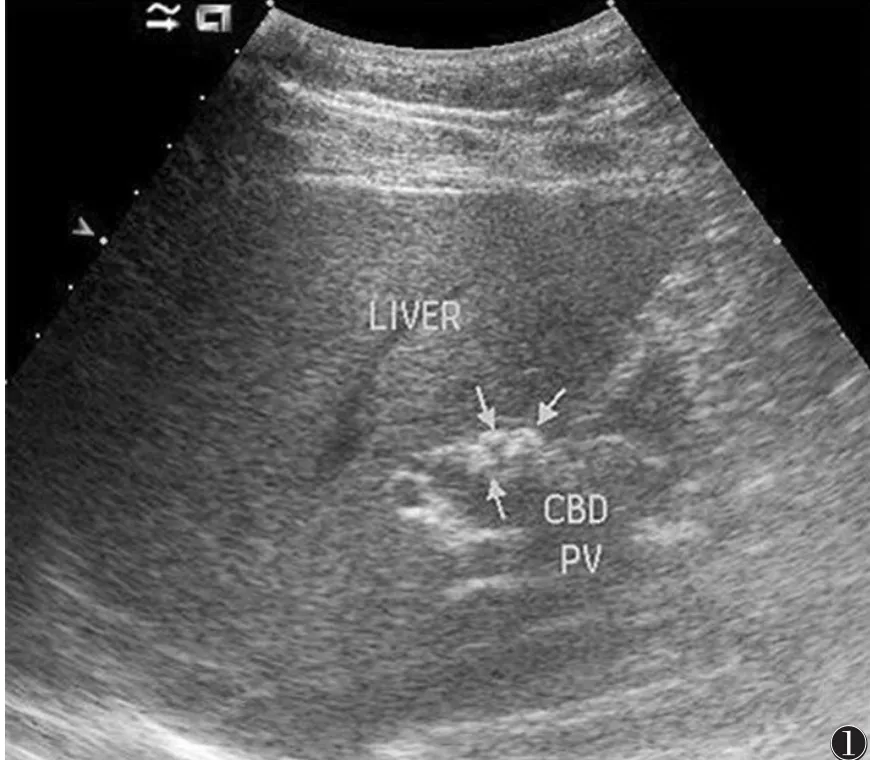
图1 男,46岁,胆囊切除术后,胆囊管残端结石(箭头)。LIVER:肝脏;CBD:胆总管;PV:门静脉
[1]丁宏文,郑雪咏.三种术式胆囊切除后残余胆囊的临床分析[J].解放军医学杂志,2010,35(4):454-455,458.
[2]刘学军.腹腔镜胆囊切除术后胆囊管残余结石的防治体会[J].中国临床研究,2013,26(6):580-581.
[3]张努,陈炯,邱陆军,等.异位胆囊的术前检查及手术治疗对策(附5例报告)[J].临床误诊误治,2014,27(9):79-81.
[4]缪文忠,蒋建龙,陶峰,等.胆囊切除术后胆囊残株15例临床分析[J].肝胆胰外科杂志,2011,23(5):420-421.
[5]王永向,邵钦树,王元宇.腹腔镜下胆囊切除术并发出血临床观察及预防措施[J].中华消化外科杂志,2012,11(5):482.
[6] De Werra C,Del Giudice R,Di Micco R,et al.Biliary duct injuries in the laparoscopic era:our experience[J].G Chir,2013,34:59-63.
[7]谭康辉.三孔法LC中合并胆囊管结石手术56例临床分析[J].中国社区医师:医学专业,2010,24(32):41-42.
[8]方丽军,荣阳,李玲,等.彩超对胆道术后综合征的诊断价值与前瞻性研究[J].中国医药指南,2014,12(14):159-160.
[9]徐春.超声显像在残余胆囊诊断中的应用价值[J].中国社区医师:医学专业,2012,26(2):263.
[10]卢平,李波.腹腔镜胆囊切除术后胆囊管结石残留原因分析[J].贵阳医学院学报,2013,38(4):419-420.
[11]肖亿,潘光栋.胆囊切除术后残余小胆囊15例原因分析[J].现代医药卫生,2013,29(9):1368-1370.
[12] 边明星,崔海潮,周玲. 胆囊切除术后胆道病变 22 例临床分析[J]. 腹部外科,2012,25(2):122-123.
[13] 陈国荣,艾开兴. 意外胆囊癌的外科治疗进展[J]. 中国肿瘤临床,2008,35(119):1135-1138.

