前床突气化感染致球后视神经炎视神经减压1例报告
刘 畅 朱 丽 谢立峰 张迎宏 马芙蓉
(北京大学第三医院耳鼻咽喉科,北京 100191)
·病例报告·
前床突气化感染致球后视神经炎视神经减压1例报告
刘 畅 朱 丽*谢立峰 张迎宏 马芙蓉
(北京大学第三医院耳鼻咽喉科,北京 100191)
本文报道1例60岁女性因脓涕、鼻塞及视力下降入院,诊断为前床突气化感染、球后视神经炎。术前对相关术区行三维重建,术中导航下经鼻内镜径路行前床突气房开放、病变清除术及视神经减压术。术后当日患者左眼由无光感提高到可见光感,术后3个月左眼可见眼前手动,鼻内镜下见前床突气房及视神经管表面上皮化良好,眼底检查未见明显异常。术后6个月左眼视力稳定于可见眼前手动,无鼻堵、眼痛等不适。我们认为前床突气化感染致球后视神经炎疾病罕见,对视神经危害严重,应尽早施行有效的治疗手段,经鼻内镜径路的前床突气房开放、病变清除术微创、安全、有效,同时采用导航及三维重建对手术起到良好的辅助作用。
前床突气化; 球后视神经炎; 视神经减压术; 导航
前床突气化感染致球后视神经炎疾病罕见,对视神经危害严重,应尽早施行有效的治疗手段。经鼻内镜径路的前床突气房开放、病变清除术微创、有效,同时采用导航及三维重建对手术起到良好的辅助作用。2014年10月我院施行1例前床突气房开放术及视神经减压术,随访6个月,效果满意,报道如下。
1 临床资料
患者女,60岁,双侧鼻窦术后12年,左侧视力下降伴双侧脓涕、鼻塞2个月,于2014年10月9日入住我科。患者12年前因“鼻窦炎”于外院行鼻窦手术,具体不详。2个月前患者无明显诱因出现左侧视力下降,逐渐降至无光感,伴眼球深部闷痛难以忍受,双侧脓涕、鼻塞及左侧额部、枕部疼痛,不伴发热、恶心或呕吐。鼻内镜检查见左侧中鼻甲与鼻腔外侧壁广泛粘连,左侧中鼻道无法窥及,各鼻道未见脓性分泌物。眼部无突眼及压痛。左眼无光感,右眼视力0.8,双眼瞳孔直径4 mm,左眼直接对光反射消失,右眼间接对光反射消失,双眼运动正常。鼻窦CT示:双侧上颌窦、筛窦及额窦内见软组织密度影,窦壁骨质连续。眼眶增强MR示:左侧前床突气化,其内见不均匀等长T2信号影,增强后边缘强化,邻近视神经鞘膜强化。眼底检查示:左侧视盘边缘模糊。眼科B超示:左侧视盘稍隆起。视觉诱发电位(visual evoked potential, VEP)示:右眼闪光诱发电位(flash visual evoked potential, F-VEP)、模式翻转视觉诱发电位(patter visual evoked potential, P-VEP)大致正常,左眼F-VEP主波振幅较右眼重度降低。光学相干断层成像(optical coherence tomography, OCT)示:双侧黄斑大致正常。视野检查示:左眼无法检出,右眼大致正常。入院诊断:慢性鼻窦炎Ⅲ型;视力下降(左)。考虑患者出现前床突气化,局部解剖结构复杂,对该区域进行三维重建。将薄层鼻窦CT导入Proplan软件,选取骨结构及视神经结构进行重建(图1), 通过从不用角度及不同层面对三维结构观察,对手术区域气房的解剖结构及与视神经的关系进行充分了解。
入院后第4天,全麻下辅助颅底导航系统(美敦力外科手术光学导航系统,Medtronic StealthStation Treon),行鼻内镜下全组鼻窦开放窦内病变清除术、左侧前床突气房开放术及视神经减压术。术中见双侧上颌窦、筛窦、额窦及蝶窦内少量白色黏稠分泌物,依次开放左侧上颌窦、筛窦、额窦及蝶窦,术中见左侧后组筛窦最后气房外上、蝶窦外上方存在一气房,以导航探针定位显示为前床突气化所形成的气房,气房内侧壁骨质部分吸收,黏膜完整(图2)。探针小心打开气化的前床突,见其内白色黏稠分泌物流出(图3),开放该气房,见其内充满分泌物,清理,气房内下壁可见视神经骨管斜向内上走行,其上1/2骨质缺损,表面被覆气房黏膜,导航验证该结构确为视神经管(图4)。去除视神经管内侧的骨质,暴露视神经,视神经鞘膜完整。于裸露的视神经表面覆盖明胶海绵,填塞鼻腔结束手术。前床突气房黏膜病理结果:黏膜慢性炎。气房内分泌物送培养示未见细菌生长。术后更正诊断:前床突气化并感染,视力下降(左),慢性鼻窦炎Ⅲ型。术后使用头孢米诺钠静脉抗感染14 d。术后当日患者左眼由无光感提高到可见光感,此后视力逐步恢复,术后3个月左眼可见眼前手动。术后眼球深部钝痛逐步缓解,术后2周疼痛消失。术后3个月鼻内镜下见前床突气房及视神经管表面上皮化良好(图5),眼底检查未见明显异常。F-VEP左眼P2波较右眼潜伏期延长,且振幅下降;P-VEP左眼测不出。术后随访6个月,左眼视力稳定于可见眼前手动。
2 讨论
前床突是蝶骨小翼向后突起的一对锥形骨性结构,借视柱与蝶骨体相连,前床突和视柱内可有气房,与蝶窦、筛窦相通[1]。视神经管多走行于Onodi气房或蝶窦的外侧壁,部分可突入窦腔[2]。存在前床突气化时,因其解剖位置较高,且更近中线,视神经管与前床突气房关系密切,因气房气化程度不同可走行于前床突气房的下壁、内下壁或外下壁[3]。张毅等[1]报道前床突发生气化发生率为11.7%(7/60),Mikami 等[2]报道前床突气化发生率为9.2%(55/600)。本例含视神经的气房与蝶骨小翼相延续,向后上外气化,位于蝶窦的外上,视神经走行于此气房的内下,由此判断为左侧前床突气化所形成的气房,在解剖上需要与Onodi气房相鉴别。Onodi气房与筛骨相沿续,位于视神经的内下,且Onodi气房很少包含视神经管,如视神经管凸向Onodi气房,应在外上方位。故本病例中包含视神经的气房不是Onodi气房。
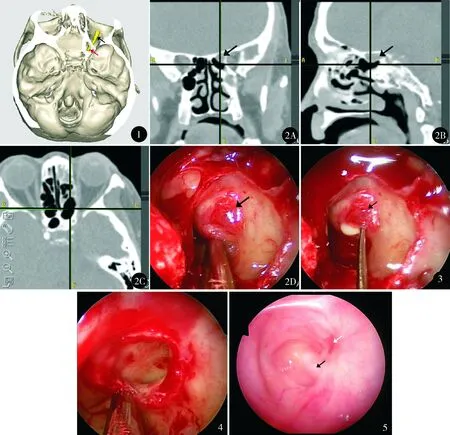
图1 Proplan软件三维重建颅骨及视神经结构,见左侧视神经自前床突气房穿行,红色箭头示左侧前床突气房,黑色箭头示左侧视神经 图2 术中导航下定位,黑色箭头示气化的前床突 ,黑色实线交叉点示定位点(D中器械末端) A. 鼻窦CT冠状位 B.鼻窦CT矢状位 C.鼻窦CT轴位 D.鼻内镜下图像图3 鼻内镜下钩针划开气化的前床突,见白色黏稠分泌物流出,黑色箭头示前床突气房 图4 鼻内镜下开放前床突气房后见下外侧壁管状结构自内上斜行至外下,白色箭头示视神经管 图5 术后3个月鼻内镜下见左侧术腔前床突气房及视神经管表面上皮化良好(黑色箭头示上皮化良好的视神经管表面,白色箭头示上皮化良好的前床突气房)
临床上炎症进入气化的前床突相对罕见,尹都等[3]报道鼻窦炎致前床突脓肿1例, Deshmukh等[4]、O’Donnell等[5]各报道1例前床突气化感染及炎性囊肿形成,上述3例均出现病变侧视力下降及视神经病变。由此推测,前床突气化合并感染虽然相对罕见,但易发生眶内并发症。
本例既往曾行鼻窦手术,此次入院查体见左侧鼻腔内粘连严重,推测左侧鼻窦引流受阻,鼻窦炎症可自筛窦气房蔓延至气化的前床突气房,导致此气房内充满炎性分泌物。患者左眼渐进性视力下降,结合眼底检查提示视盘边缘不清,考虑存在视神经水肿。术中见视神经管走行于前床突气房内,气房内充满大量分泌物,视神经骨管破坏,考虑视力下降为视神经被机械性压迫及炎症侵犯同时作用。术后患者左眼视力恢复至有光感,考虑为手术开放前床突气房,去除炎性分泌物通畅引流,且同时将视神经管减压,解除机械压迫所致,但患者病程较长、就医相对较晚,术后未能完全恢复视力。
患者病程较长,早期表现仅为脓涕、鼻塞及头痛等非特异性鼻部症状,眼球深部疼痛易被误认为头痛,视力下降为单侧渐进性,当对侧视力正常时患者本人不易察觉,当患者就诊时已出现明显视力损害。临床工作中对此类情况应及时行鼻窦CT检查及相关眼科检查以明确病因,同时积极药物治疗,当判断病情严重时应迅速安排手术治疗,以免延误手术时机。
虽然在解剖上前床突气化在人群中并不罕见,但出现前床突气房感染伴视神经炎病例较罕见。Deshmukh 等[4]报道1例青年女性右侧视野缺损,合并右侧鼻窦炎及中耳炎,经CT确诊为前床突囊肿并感染,采用口服抗生素的保守治疗并于1个月后患侧视力完全恢复;O’Donnell等[5]报道1例左侧视野缺损的中年男性,合并左侧动眼神经及外展神经麻痹,经颅脑影像学检查确诊为左侧前床突脓囊肿,在使用静脉抗生素抗感染失败后开颅手术清除前床突内的病变,此后症状缓解[5]。此外,尚有部分前床突囊肿的病例报道,多采用上述2种治疗方法或鼻内镜下经鼻腔及筛窦、鼻腔及蝶窦的前床突病变清除术[6]。
口服或静脉抗生素治疗几乎无创伤,但不适合于严重感染病例,并可能致感染进一步扩散,加重病情,延误治疗时机。开颅手术可以迅速去除病灶,控制感染,但存在创伤大,手术风险较大等缺陷。鼻内镜路径通过鼻腔及鼻窦到达气化的前床突,无须开颅,不破坏周围的重要结构,是一种更微创的手术方式。本例采用鼻内镜下经鼻腔及筛窦的前床突气房开放、病变清除术及全组鼻窦开放、窦内病变清除术,术后患者视力较术前提高,但未能完全恢复。眼痛、头痛、脓涕及鼻塞等症状消失。
前床突位置深在,周围1 cm3的范围内集中了视神经、眼动脉、颈内动脉、海绵窦、动眼神经、滑车神经、展神经及垂体,如未能准确判断周围结构,极易导致严重的手术并发症[7]。本例术前行三维重建,术中采用光学导航系统,对局部复杂解剖区域的辨识有极大帮助,手术进行到后组筛窦时使用导航定位,判断已开放至最后气房(图2),于后组筛窦最后气房外上方发现气房时再次使用导航定位,判断为前床突气房(图4),并于开放该气房过程中不断进行定位,以确认视神经管为位于前床突气房外侧壁自内上斜行至外下的管状结构,从而及时确认重要的解剖结构,避免术中损伤。
综上,前床突气化感染致球后视神经炎疾病罕见,对视神经危害严重,应尽早施行有效的治疗手段,经鼻内镜径路的前床突气房开放、病变清除术微创,有效,同时采用导航及三维重建可对手术起到良好的辅助作用。
1 张 毅,赵树清,刘恩重,等. 前床突的应用解剖学研究.中国微侵袭神经外科杂志, 2009,14(5):220-223.
2 Mikami T, Minamida Y, Koyanagi I, et al. Anatomical variations in pneumatization of the anterior clinoid process. J Neurosurg, 2007,106(1):170-174.
3 尹 都,王焕明. 鼻窦炎症致前床突脓肿1例.中国微侵袭神经外科杂志, 2014,19(2):71.
4 Deshmukh S, DeMonte F. Anterior clinoidal mucocele causing optic neuropathy: resolution with nonsurgical therapy. Case report. J Neurosurg,2007, 106(6):1091-1093.
5 O’Donnell TJ, Michael LM 2nd, Laster R, et al. Isolated pyocele of anterior clinoid process presenting as a cavernous sinus syndrome. Tenn Med,2013, 106(5):37-38, 43.
6 Nundkumar N, Mittal M, Kupsky WJ, et al. Complete recovery of acute monocular visual loss following endoscopic resection of anterior clinoid mucocele: case report and review of the literature. J Neurol Sci,2012,312(1-2):184-190.
7 杨 军,于春江,王忠诚,等. 前床突及床突间隙的显微解剖学研究.中华神经外科杂志, 2003,19(5):325-328.
(修回日期:2015-11-22)
(责任编辑:李贺琼)
Optic Nerve Decompression for Retrobulbar Neuritis Caused by Inflammation of the Pneumatized Anterior Clinoid Process: Case Report
LiuChang,ZhuLi,XieLifeng,etal.
DepartmentofOtorhinolaryngology,PekingUniversityThirdHospital,Beijing100191,China
ZhuLi,E-mail:prlizhu@hotmail.com
Pneumatization of the anterior clinoid process; Retrobulbar neuritis; Optic nerve decompression; Navigation
R765.4
D
1009-6604(2015)12-1143-04
10.3969/j.issn.1009-6604.2015.12.026
2015-10-14)
*通讯作者,E-mail:prlizhu@hotmail.com
【Summary】 In this article, a 60 year-old female with nasal obstruction, purulent nasal discharge and ophthalmodynia was presented. The patient was diagnosed as having inflammation of the pneumatized anterior clinoid process and retrobulbar neuritis. A three-dimensional reconstruction of surgery related area was done before the operation. The patient received endoscopic anterior clinoidectomy and optic nerve decompression under surgical navigation system. The visual acuity was improved from no light perception to light perception on the operation day, and improved to handmovement after 3 months. At 3 months postoperation, fundus examination found no specific finding, and nasal endoscopy showed epithelization of the anterior clinoid process cavity. At 6 months postoperation, the visual acuity was stable and no symptoms of nasal obstruction and ophthalmodynia. Though with a relatively rare occurrence, retrobulbar neuritis caused by the inflammation of pneumatized anterior clinoid process damages the optic never severely. Effective treatment should be performed as soon as possible. As a minimally invasive surgery, endoscopic anterior clinoidectomy is an effective and safe treatment, with the support of three-dimensional reconstruction and theassistance of surgical navigation system.

