循证护理在急性呼吸窘迫综合征患者护理中的应用研究
张 华, 周朝瑞, 刘 洪
(四川省都江堰市中医医院 ICU, 四川 都江堰, 611830)
循证护理在急性呼吸窘迫综合征患者护理中的应用研究
张华, 周朝瑞, 刘洪
(四川省都江堰市中医医院 ICU, 四川 都江堰, 611830)
摘要:目的探讨循证护理改善急性呼吸窘迫综合征患者呼吸功能作用。方法选取78例急性呼吸窘迫综合征患者分成2组,对照组39例,予以常规护理,观察组39例,予以循证护理,观察护理后呼吸功能的变化。结果治疗前2组Murray评分、Marshll评分、SaO2、PEEP、p(O2)/FiO2比较差异无统计学意义(P>0.05)。治疗后和治疗前比较差异均有统计学意义(P>0.05)。治疗后2组之间以上指标比较差异有统计学意义(P<0.05)。对照组临床控制发生率为23.08%, 总有效率82.05%; 观察组临床控制发生率为38.46%、总有效率94.87%, 2组比较差异有统计学意义(P<0.05)。结论循证护理能改善急性呼吸窘迫综合征患者呼吸功能。
关键词:循证护理; 急性呼吸窘迫综合征; 呼吸功能
急性呼吸窘迫综合征(ARDS)属于临床上急性肺损伤,临床上分为早期急性肺损伤和ARDS, ARDS是急性肺损伤发展到后期的典型表现。该病起病急骤,发展迅猛,预后极差,死亡率高达50%以上。目前在治疗上以西医对症处理为主。循证护理将理论和实践结合,充分利用现有资源,针对实际存在问题进行相应的护理策略,给患者提供了有效可靠的护理,避免了实践中不必要的资源浪费[1]。本次研究就通过观察循证护理在改善急性呼吸窘迫综合征呼吸功能情况,以期寻找最佳的护理措施,提高临床护理效果。
1资料与方法
1.1 一般资料
选取某医院ICU 2010年5月—2013年5月78例急性呼吸窘迫综合征患者为研究对象,分成2组。对照组39例,男28例,女11例;年龄3~56岁,平均(41.3±5.1)岁;发病时间3~16 d,平均(7.8±4.3) d; 致伤原因:坠落伤19例,车祸伤13例,打击伤4例,其他伤3例。观察组39例,男30例,女9例;年龄4~58岁,平均(41.5±5.0)岁;发病时间4~15 d, 平均(8.0±4.5) d; 致伤原因:坠落伤18例,车祸伤12例,打击伤5例,其他伤4例。急性呼吸窘迫综合征诊断符合以下标准[2]:急性起病;呼吸频率在28 次/min以上,氧分压和吸入氧含量比率在200 mmHg以下,肺动脉嵌顿压在18 mmHg以下;影像学胸片显示双肺斑片状阴影。排除标准:严重脑卒中病史患者及严重凝血功能障碍患者。2组患者在性别、年龄等方面比较差异无统计学意义,具有可比性。
1.2 方法
1.2.1护理方法:某医院ICU 2010年5月—2013年5月78例急性呼吸窘迫综合征患者均预防脑水肿,纠正缺氧,防治并发症治疗,早期肠内营养治疗,有手术指征者予开颅血肿清除加去骨瓣减压术。对照组予以常规护理,如监测生命体征,密切注意病情变化,加强营养支持和饮食指导等,加强并发症的预防护理及观察。观察组予以循证护理,首先,将此类急性呼吸综合征患者常见护理问题进行总结,经过认真分析,确定循证问题。其次,收集患者个体的相关证据,围绕循证问题,查找相关文献,通过认证总结分析,对认证中存在的问题进行评价,结合具体病患的临床表现和体征,确立针对性的护理问题,制定个性化循证护理方案,确立相应的循证护理措施。再次,进行循证护理实践,落实有针对性的个性化护理方案。最后,再对实施的护理效果进行评价总结,再进入下一循环的循证护理。
1.2.2急性呼吸窘迫综合征循证问题及措施:急性呼吸窘迫综合征循证问题: ① 气体交换受损—与COPD所致肺功能减退和呼吸中枢抑制有关; ② 清理呼吸道无效—与呼吸道分泌物增加且黏稠咳嗽无力、支气管痉挛有关; ③ 窒息危险—与意识障碍所致的呼吸道阻塞有关; ④ 潜在并发症—呼吸道感染; ⑤ 生活自理能力缺陷—与长期患病、反复患病、反复急性发作致身体每况愈下有关。急性呼吸窘迫综合征护理措施: ① 严密做好病情变化观察,严密注意各项引起急性呼吸窘迫综合征的危险因素,早期密切注意病情变化,监测神志、瞳孔变化,评估GCS评分,对脑疝患者早期及时处理,对呼吸频率低,氧合指数低者应警惕急性呼吸窘迫综合征发生; ② 保持合理有效的机械通气,参考肺保护策略,采用小潮气量,设置为5~6 mL/kg, PEEP设置为3~5 cmH2O, 保持呼吸道通畅,检查是否有漏气和管道堵塞; ③ 加强气道管理,考虑到急性呼吸窘迫综合征患者一般多数存在重症颅脑外伤,存在不同程度的意识障碍,咳嗽反射消失,入院后就要早期气管切开,根据患者具体情况选择合适的气管导管,保持室内空气湿度,根据患者不同病情选择相应的湿化方式。将患者床头抬高30~45°,勤翻身,进行胸部物理治疗,促使痰液及时排出,必要时吸痰,在吸痰时要密切注意病情变化,时间控制在15 s内,避免增加颅内压; ④ 加强营养支持,对不能进食患者常规留置胃管灌入米汤,牛奶等,鼻饲时抬高床头约20°。对出现反流者则及时减压并取侧卧位,对出现呃逆患者则及时通知医生进行处理,对合并严重胃肠功能紊乱者则及时静脉营养; ⑤ 早期康复介入和心理支持,给予情感、穴位针刺等刺激,加强患者意识恢复,对患者进行认知功能训练,通过神经刺激和被动运动等协助四肢功能康复,加强肢体功能锻炼,每日四肢关节被动活动和肌肉按摩2~3次,防止肌肉痉挛和畸形。主动尊重和关心,亲近患者,并予精神支持,消除患者不良情绪,做好家属解释工作,取得患者及其家属配合; ⑥ 早期应用药物对症处理。
1.3 效果评价
参考《急性呼吸窘迫综合征临床疗效标准》[3]观察治疗前后在Murray评分、器官功能Marshll评分情况。观察呼吸功能SaO2、PEEP、p(O2)/FiO2指标情况。总疗效评价[4]: ① 临床控制: PEEP水平低于5 cmH2O, 呼吸困难症状得到完全缓解, SaO2≥94%, p(O2)/FiO2>300 mmHg; ② 显效: PEEP水平6~10 cmH2O, 呼吸困难症状得到明显缓解, SaO2≥85%, p(O2)/FiO2200~300 mmHg; ③ 好转: PEEP水平10~15 cmH2O, 呼吸困难症状有所缓解, SaO2≥80%, p(O2)/FiO2<200 mmHg; ④ 无效: PEEP水平>15 cmH2O, 呼吸困难症状进行性加重或死亡, SaO2<80%, p(O2)/FiO2<200 mmHg。
1.4 统计学分析
采用SPSS 16.0软件进行分析,计量资料采用t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2结果
2.1 2组护理前后相关指标变化比较
治疗前2组Murray评分、Marshll评分比较差异无统计学意义(P>0.05), 2组治疗后与治疗前比较差异均有统计学意义(P>0.05), 2组治疗后以上指标比较差异有统计学意义(P<0.05), 见表1。
表1 2组护理前后相关指标变化比较(±s) 分

表1 2组护理前后相关指标变化比较(±s) 分
指标对照组(n=39)观察组(n=39)Murray评分 治疗前2.61±0.572.59±0.55 治疗后1.85±0.45*1.42±0.34#*Marshll评分 治疗前7.03±1.067.05±1.08 治疗后6.24±0.63*2.67±0.45#*
与本组治疗前比较,*P<0.05; 与同期对照组比较,#P<0.05。
2.2 2组呼吸功能指标比较
治疗前,2组SaO2、PEEP、p(O2)/FiO2比较差异无统计学意义(P>0.05); 2组治疗后与治疗前比较差异均有统计学意义(P>0.05); 治疗后,2组SaO2、PEEP、p(O2)/FiO2指标比较差异有统计学意义(P<0.05), 见表2。
表2 2组呼吸功能指标比较(±s)
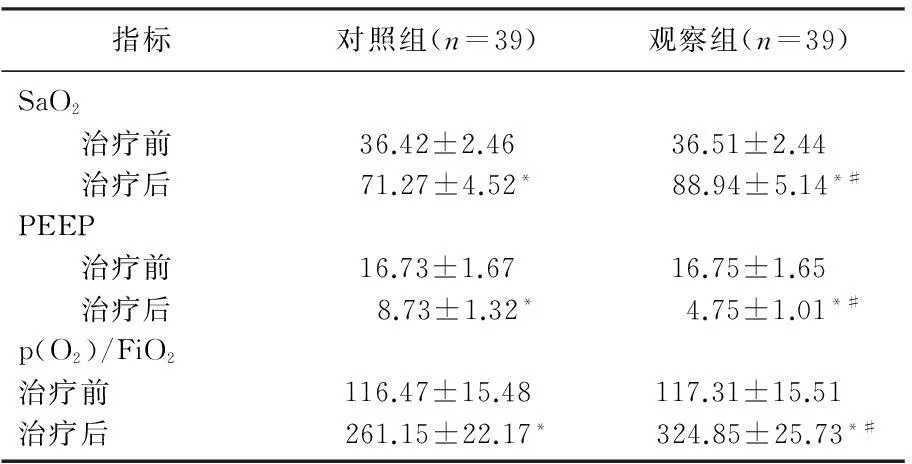
表2 2组呼吸功能指标比较(±s)
指标对照组(n=39)观察组(n=39)SaO2 治疗前36.42±2.4636.51±2.44 治疗后71.27±4.52*88.94±5.14*#PEEP 治疗前16.73±1.6716.75±1.65 治疗后8.73±1.32*4.75±1.01*#p(O2)/FiO2治疗前116.47±15.48117.31±15.51治疗后261.15±22.17*324.85±25.73*#
与本组治疗前比较,*P<0.05; 与同期对照组比较, #P<0.05。
2.3 组临床效果比较
对照组临床控制发生率为23.08%, 总有效率为82.05%; 观察组临床控制发生率为38.46%, 总有效率94.87%, 2组比较差异有统计学意义(P<0.05), 见表3。
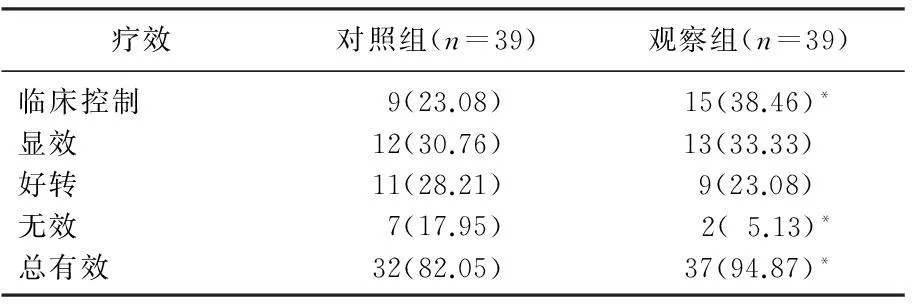
表3 2组临床效果比较[n(%)]
与对照组比较,*P<0.05。
3讨论
循证护理由循证医学(EBM)派生而来,是一门遵循科学证据的临床医学。循证医学是一门实践性很强的学科,临床经验、患者个体情况、医护人员的个人经验等是推动循证医学发展最为重要的动力,而循证护理正是提倡将临床护士个人的临床实践和经验与客观的科学研究证据结合起来,将最正确的诊断、最安全有效的治疗和最精确的预后护理服务于每位个体患者的一种护理思维。三者的有机结合,可有效提高临床护理效率和质量。循证护理不同于传统护理,传统护理学是以经验医学为主,即根据非实验性的临床经验、临床资料和对疾病基础知识的理解来护理患者。循证医学并非要取代临床技能、临床经验、临床资料和医学专业知识,只是强调任何医疗决策应建立在最佳科学研究证据基础上。受循证医学思想的影响和启发,循证护理悄然兴起并得以迅速发展,尤其是在英国、加拿大和美国,遵循证据的观念被不少护士所接受,循证护理研究得以相继开展,循证护理实践在不断地被尝试。循证护理是一种新的护理理念,是慎重、准确和明智应用目前所获得的最好研究证据[5-6],同时将护理专业技能和多年临床经验相结合,在考虑患者价值和愿望基础上制定个体化护理措施,具有科学性、实证性和指导性[7-9],可有效利用临床有价值的经验,为患者的疾病护理及并发症预防提供有效参考,提高护理质量,改善护患关系。循证医学护理模式在国内众多大医院中的临床应用获得较好的效果[10-11]。
在本次研究中,对急性呼吸窘迫综合征患者在采用药物治疗的基础上,充分查阅权威文献中对急性呼吸窘迫综合征患者治疗过程中可能出现的并发症,针对患者实际情况,制定个性化的循证护理方案,做好基础护理同时,针对此类患者病情易变的特点,加强患者的病情观察,保持合理有效的机械通气,加强气道管理,加强营养支持,早期康复介入和心理支持,对可能出现的并发症进行早期预防护理[12-14]。尤其对患者可能出现的病情发展,采取针对性的预防护理措施,对处于冬眠期间的患者定时进行翻身,下肢穿弹力袜,注意肢体按摩,防止冻伤、压疮和深静脉血栓形成等[15-16]。
本次研究结果显示,采用循证护理的患者临床控制发生率为38.46%, 总有效率94.87%, 而对照组临床控制发生率为23.08%, 总有效率82.05%; 观察组患者治疗后呼吸功能指标SaO2、PEEP、p(O2)/FiO2改善程度明显优于对照组,观察组患者治疗后Murray评分、Marshll评分改善程度明显优于对照组,上述指标组间比较差异均具有统计学意义,说明观察组患者采用循证护理能有效改善患者的改善呼吸功能和临床护理效果。
结合相关报道[17-18], 循证护理在护理急性呼吸窘迫综合征上有以下几个方面作用: ① 显著提高患者精神状态和生活质量,通过循证护理能注重患者主观感受,显著缓解患者焦虑和紧张负面情绪; ② 有助于临床护理效果的提高,采用循证护理的患者在氧合指数上明显提高,气道平台压显著下降。对采用循证护理的患者,护理人员能及时发现和寻找问题,患者在此模式下会积极主动配合治疗,故循证护理能增加患者氧合指数和肺的顺应性,从而改善患者肺功能; ③ 降低并发症的发生率,通过循证护理措施,能及时有效降低急性呼吸窘迫综合征患者的并发症; ④ 提高患者对护理工作满意度,这和循证护理对患者从心理等方面进行干预,加强沟通,提高康复质量,减少患者家庭负担等均有关。
参考文献
[1]张慧, 胡建, 徐静华, 等. 慢性阻塞性肺疾病急性加重期机械通气患者早期肠内营养的循证护理[J]. 肠外与肠内营养, 2013, 18(2): 121.
[2]黄丽霞, 王新, 徐晓娟, 等. 循证护理在急诊颅脑外伤气管插管中的临床应用[J]. 现代中西医结合杂志, 2013, 19(15): 1919.
[3]刘晓鸿.颅脑损伤患者呼吸道管理的循证护理[C]. 第五届中韩护理学术交流会议论文汇编, 2012, 3(5): 399.
[4]何靖敏, 李倩, 周兆兰, 等. 循证护理在重型颅脑损伤并发急性呼吸窘迫综合征患者机械通气气道湿化和吸痰中的应用[J]. 国际医药卫生导报, 2013, 19(16): 2491.
[5]马爱芬, 陈洁, 梁桂琴, 等. 循证护理在慢性呼吸衰竭患者中的应用[J].护理实践与研究, 2012, 7(11): 41.
[6]王岫兰. 不同护理模式在慢性阻塞性肺疾病患者呼吸功能锻炼中的效果[J].实用临床医药杂志, 2014, 4(14): 38.
[7]刘斌, 张冬宁. 循证护理在机械通气患者气道管理中的应用[J].护理实践与研究, 2013, 5(13): 69.
[8]李倩, 何靖敏, 梁美萍, 等. 重型颅脑损伤并发急性呼吸窘迫综合征28例循证护理[J]. 齐鲁护理杂志, 2012, 18(17): 105.
[9]杨依, 蒋晓莲. 一例急性呼吸窘迫综合征伴机械辅助通气患者的循证护理: 卧位方式的选择[J].中国循证医学杂志, 2012, 12(2): 243.
[10]刘丹, 陈艳, 高琼, 等. 小潮气量通气联合肺复张策略治疗呼吸窘迫综合征患者的循证护理[J].中国医药导报, 2013, 10(16): 142.
[11]Dalheim A, Harthug S, Nilsen R M, et al. Factors influencing the development of evidence-based practice among nurses: a self-report survey[J]. BMC Health Services Research, 2012, 12: 367.
[12]Olsen N R, Bradley P, Lomborg K, et al. Evidence based practice in clinical physiotherapy education: a qualitative interpretive description[J]. BMC Medical Education, 2013, 13: 52.
[13]Weng Y H, Kuo K N, Yang C Y, et al. Implementation of evidence-based practice across medical, nursing, pharmacological and allied healthnursing professionals: a questionnaire survey in nationwide hospital settings[J]. Implementation Science, 2013, 8: 112.
[14]杨云芬, 王颖, 辛云辉, 等. 急性呼吸窘迫综合征患者的临床护理[J].中国卫生标准管理, 2014, 5(7): 106.
[15]李和翠. 急性呼吸窘迫综合征护理方法分析[J]. 中国卫生产业, 2013, (7): 40.
[16]高云.俯卧位在ARDS中的应用[J]. 大家健康: 中旬版, 2012, 6(11): 46.
[17]曾文慧, 代秀珍, 邱鸣, 等. 肺癌合并重度慢性阻塞性肺病患者的围术期护理[J]. 医学临床研究, 2012, 29(2): 377.

Application research of evidence-based nursing of patients with acute respiratory distress syndrome
ZHANG Hua, ZHOU Chaorui, LIU Hong
(ICU,DujiangyanTCMHospital,Dujiangyan,Sichuan, 611830)
ABSTRACT:ObjectiveTo investigate the role of evidence-based nursing in improving respiratory function in patients with acute respiratory distress syndrome. MethodsA total of 78 acute respiratory distress syndrome patients were divided into two groups, the control group with 39 cases received conventional nursing while 39 cases in the observation group were given evidence-based nursing, changes of respiratory function was observed after nursing. ResultsThere were no significant differences in Murray score, Marshll score, SaO2, PEEP, p(O2)/FiO2before treatment (P>0.05), And a significant difference was observed before and after nursing(P>0.05), After treatment, the above indicators of two groups were statistically significant differences (P<0.05). The incidence of clinical control in the control group was 23.08% with the total efficiency of 82.05% and control incidence of the observation group was 38.46% with the total efficiency of 94.87%, the difference was statistically significant (P<0.05). ConclusionEvidence-based nursing can improve respiratory function in patients with acute respiratory distress syndrome.
KEYWORDS:evidence-based nursing; acute respiratory distress syndrome; respiratory function
收稿日期:2015-02-18
中图分类号:R 473.5
文献标志码:A
文章编号:1672-2353(2015)14-020-04
DOI:10.7619/jcmp.201514007

