ICU中常见葡萄球菌感染的抗菌药物初始给药方案优化*
姚欣凯,吴亚陵,刘 任,周岐新△,李苌清
(1.重庆医科大学临床药学研究室,重庆 400016;2.重庆市红十字会医院/江北区人民医院药剂科,重庆 400020)
ICU中常见葡萄球菌感染的抗菌药物初始给药方案优化*
姚欣凯1,吴亚陵1,刘 任1,周岐新1△,李苌清2▲
(1.重庆医科大学临床药学研究室,重庆 400016;2.重庆市红十字会医院/江北区人民医院药剂科,重庆 400020)
目的 优化ICU中抗菌药物治疗常见葡萄球菌感染的给药方案。方法 收集抗菌药物药动学、药效学参数,结合卫生部全国细菌耐药监测网(Mohnarin)医院ICU细菌耐药监测报告及临床实验室标准协会(CLSI)制定的2013版抗微生物药物敏感试验执行标准,对葡萄球菌属病原菌的最低抑菌浓度(MIC)运用离散均匀分布的方法进行设置,拟定出6种抗菌药物的16种给药方案,运用药效/药动学(PK/PD)模型和蒙特卡洛模拟5 000例患者的累积反应分数(CFR),优化出最佳的初始给药方案。结果 对感染菌可选择的初始给药方案分别是:金黄色葡萄球菌感染应用利奈唑胺0.40g每天2次,万古霉素0.75g每天2次;溶血葡萄球菌和表皮葡萄球菌感染应用阿米卡星0.60g每天1次,利奈唑胺0.40g每天2次,万古霉素0.75g每天2次;甲氧西林耐药葡萄球菌感染应用利奈唑胺0.40g每天2次,万古霉素0.75g每天2次;甲氧西林敏感葡萄球菌感染应用氨苄西林/舒巴坦1.50g每天4次,头孢呋辛0.75g每天4次,阿米卡星0.60g每天1次,莫西沙星0.40g每天1次。结论 对发生在ICU中的葡萄球菌感染,如能明确为甲氧西林敏感葡萄球菌感染可选用氨苄西林/舒巴坦、头孢呋辛、阿米卡星、和莫西沙星治疗;如为甲氧西林耐药葡萄球菌或不能确定是否甲氧西林耐药菌感染,可选用利奈唑胺或万古霉素治疗。
药代动力学;蒙特卡洛模拟;重症监护病房;葡萄球菌感染;初始给药方案
葡萄球菌感染在ICU中较为常见,有着较高的死亡率。其原因包括ICU患者免疫力低下、葡萄球菌耐药率高和抗菌药物治疗方案不当等。抗菌药物治疗方案不当主要发生在缺乏药敏结果的经验性治疗阶段,表现为抗菌药物选择不当和给药方案未优化。抗菌药物选择一般按照《抗菌药物临床应用指导原则》和地方流行病学调查结果进行。而对于给药方案优化,早在2001年,美国抗生素专家Drusano等[1]就提出了一整套利用药效/药动学(PK/PD)模型和蒙特卡洛模拟找出抗菌药物最佳给药方案的方法,并被国内外学者认同。目前,国内外对葡萄球菌给药方案的优化研究,往往只针对一种(或一类)葡萄球菌、一类抗菌药物的给药方案进行优化[2-3],少有对多种葡萄球菌、多类抗菌药物的研究,缺乏葡萄球菌感染给药方案的全面认识。本研究将运用PK/PD模型和蒙特卡洛模拟的方法,对抗菌药物治疗ICU中常见的葡萄球菌感染的给药方案进行系统优化,为临床用药提供依据。
1 资料与方法
1.1 一般资料 根据卫生部全国细菌耐药监测网(Mohnarin)2011年ICU细菌耐药性监测报告,ICU感染常见的葡萄球菌种类为:金黄色葡萄球菌、表皮葡萄球菌和溶血葡萄球菌3种,占到检出葡萄球菌的91.3%[4]。
1.2 方法
1.2 抗菌药物选择及其最低抑菌浓度(MIC)分布 根据《抗菌药物临床应用指导原则》和Mohnarin2011年ICU细菌耐药性监测报告[4],选择药敏率较高的氨苄西林/舒巴坦、头孢呋辛、阿米卡星、莫西沙星、利奈唑胺、万古霉素等6种抗菌药作为研究对象。按照离散均匀分布,计算各抗菌药物对应各菌MIC值的分布频率,见表1、2。
1.2.2 确定蒙特卡洛模拟中抗菌药物的给药方案 根据药品说明书和《实用抗感染治疗学》[5]中的剂型规格、安全治疗剂量范围,确定各抗菌药物的给药方案。氨苄西林/舒巴坦:1.50 g每天3次,1.50 g每天4次,3.00 g 每天3次,3.00 g每天4次;头孢呋辛:0.75 g每天3次,1.50 g每天3次,1.50 g每天4次;阿米卡星:0.60 g每天1次,0.80 g每天1次;莫西沙星:0.40 g每天1次,0.80 g每天1次;利奈唑胺:0.20 g每天2次,0.40 g每天2次,0.60 g每天2次;万古霉素:0.50 g每天2次,0.75 g每天2次,1.00 g每天2次。莫西沙星、阿米卡星、氨苄西林/舒巴坦/头孢呋辛及利奈唑胺/万古霉素的PK/PD模型分别为:
AUIC=AUC0~24/MIC,AUC0~24=Dose/(Vss×Kd)[6]
(1)
IQmax=Cmax/MIC,Cmax=Dose/Vss[6]
(2)
f%T>MIC=ln(Dose×f×Vd-1×MIC-1)×t1/2×
0.693-1×τ-1×100%[6]
(3)
AUIC=AUC0~24/MIC[6],AUC0~24=Dose/CL
(4)
其中AUC0~24为0~24 h药时曲线下面积,Vss为稳态表观分布容积,Kd为消除数率常数。Dose为24 h给药剂量;f为游离药物百分数;Vd为表观分布容积;t1/2为生物半衰期;τ为给药间隔;CL为血浆清除率。
1.2.3 各抗菌药的PK参数 根据文献获得各抗菌药的PK参数,其中药物的血浆蛋白结合率(PBs)来源于《实用抗感染治疗学》,见表3。
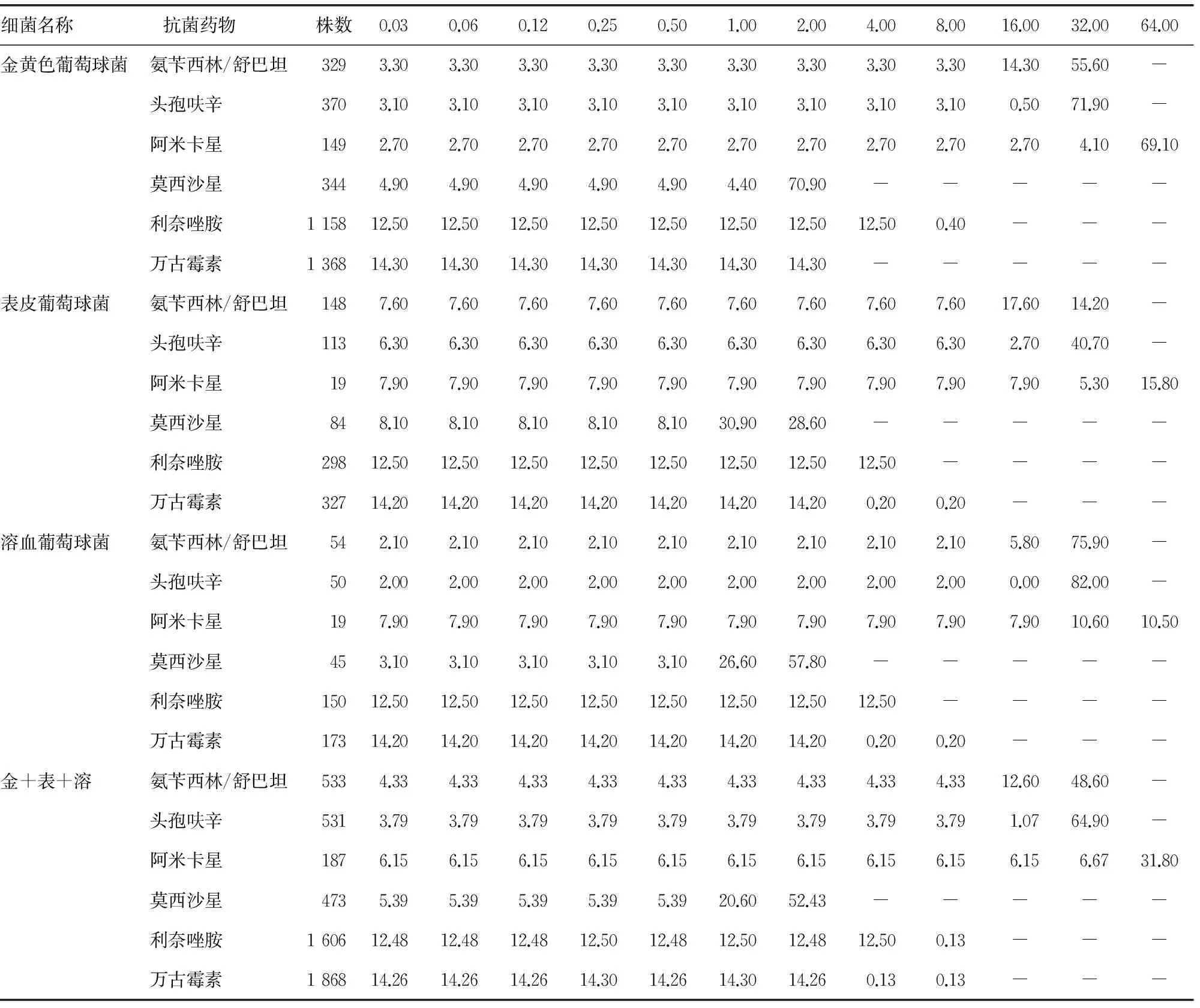
表1 抗菌药物对葡萄球菌MIC值(μg/mL)的分布频率(%)
金+表+溶:金黄色葡萄球菌+表皮葡萄球菌+溶血葡萄球菌;-:此项无数据。

表2 抗菌药物对甲氧西林耐药及敏感葡萄球菌的MIC值(μg/mL)的分布频率(%)
MRSA:甲氧西林耐药金黄色葡萄球菌;MSSA:甲氧西林敏感金黄色葡萄球菌;MRCNS:甲氧西林耐药凝固酶阴性葡萄球菌;MSCNS:甲氧西林敏感凝固酶阴性葡萄球菌;-:此项无数据。

表3 各抗菌药的PK参数
-:此项无数据。
1.2.4 蒙特卡洛模拟 应用Oracle Crystal Ball(V11.1.2.3.0)软件对各抗菌药物的给药方案治疗各葡萄球菌感染进行蒙特卡洛模拟。假设药代动力学服从对数正态分布,f服从均匀分布,MIC服从离散均匀分布。模拟次数为5 000次,置信区间为95%,以f%T>MIC>50.00%(氨苄西林/舒巴坦、头孢呋辛)、IQmax>8(阿米卡星)[6]、AUIC>30(莫西沙星)[10]、AUIC>82.90(利奈唑胺)、AUIC>400(万古霉素)[13]为目标阈值,计算各MIC值对应给药方案的达标概率(probability of target attainment,PTA),然后按如公式1计算抗菌药物治疗葡萄球菌感染各给药方案的累积反应分数(cumulative fraction of response,CFR),以CFR≥90.00%作为最佳给药方案[6]。CFR计算公式为:
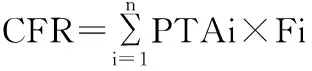
(5)
PTAi是在给定MIC值的中靶估计概率,Fi为在群体菌株中各个MIC分布的相对概率。
2 结 果
2.1 各给药方案治疗葡萄球菌感染的CFR 阿米卡星0.80 g 每天1次,对表皮葡萄球菌和溶血性葡萄球菌;利奈唑胺0.40 g每天2次和万古霉素0.75 g每天2次对全部葡萄球菌的CFR值达到90.00%。氨苄西林/舒巴坦、头孢呋辛和莫西沙星的各种给药方案的CFR均小于90.00%,阿米卡星对金黄色葡萄球菌和葡萄球菌(金+表+溶)的CFR均小于90.00%。氨苄西林/舒巴坦1.50 g每天4次、头孢呋辛0.75 g每天3次、莫西沙星0.40 g每天1次对MSSA和MSCNS的CFR值大于90.00%;阿米卡星0.60 g 每天1次对MSSA和MSCNS,万古霉素0.75 g 每天2次、利奈唑胺0.40 g 每天2次,对4种葡萄球菌的CFR值均大于90.00%;对于MSSA和MSCNS,氨苄西林/舒巴坦1.50 g 每天4次的CFR值高于3.00 g 每天3次,均大于90.00%。各给药方案治疗葡萄球菌感染的CFR,见表4、5。
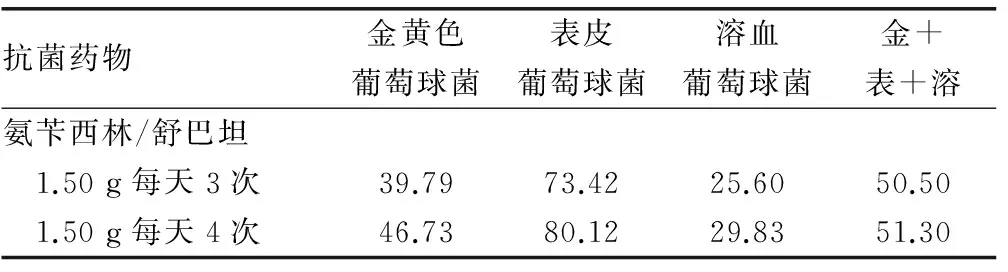
表4 各给药方案治疗葡萄球菌感染的CFR(%)

续表4 各给药方案治疗葡萄球菌感染的CFR(%)

表5 各给药方案治疗甲氧西林耐药和敏感葡萄球菌的CFR(%)
2.2 治疗葡萄球菌感染的最佳给药方案 以CFR≥90.00%且日给药剂量最低的方案作为最佳给药方案,治疗葡萄球菌感染的最佳给药方案,金黄色葡萄球菌为利奈唑胺 0.40 g 每天2次,万古霉素 0.75 g每天2次;表皮葡萄球菌和溶血葡萄球菌为阿米卡星 0.80 g每天1次,利奈唑胺 0.40 g每天2次,万古霉素 0.75 g每天2次;金+表+溶为利奈唑胺 0.40 g每天2次,万古霉素 0.75 g每天2次;MRSA为利奈唑胺 0.40 g每天2次,万古霉素 0.75 g每天2次;MSSA为氨苄西林/舒巴坦 1.50 g每天4次,头孢呋辛 0.75 g每天3次,阿米卡星 0.60 g每天1次,莫西沙星0.40 g每天1次。
3 讨 论
葡萄球菌是一群革兰阳性球菌,是ICU感染中最常见的化脓性球菌。根据生化反应类型,临床致病性葡萄球菌分为金黄色葡萄球菌、表皮葡萄球菌和溶血性葡萄球菌等。根据是否产游离凝固酶分为凝固酶阳性菌(如金黄色葡萄球菌)和凝固酶阴性菌(包括表皮葡萄球菌和溶血性葡萄球菌);根据对甲氧西林的敏感与否,葡萄球菌又分为甲氧西林耐药菌和敏感菌。不同类型葡萄球菌的抗菌药物给药方案有一定差异,本文对临床最常用的6类抗菌药的给药方案进行了优化研究。
本研究结果显示,氨苄西林/舒巴坦 1.50 g 每天4次、头孢呋辛 0.75 g 每天3次、莫西沙星 0.40 g 每天1次可用于治疗甲氧西林敏感菌(MSSA和MSCNS)所致的感染,但如用于治疗MRSA和MRCNS感染,其CFR值非常低,意味着难以收到理想的疗效。同时,如用于治疗金黄色葡萄球菌、表皮葡萄球菌、溶血性葡萄球菌,以及葡萄球菌属,CFR值均达不到90.00%的要求,说明在ICU临床实践中,若不能确定葡萄球菌对甲氧西林敏感与否,均不推荐选用此3种抗菌药物,归因于来源于ICU的金黄色葡萄球菌、表皮葡萄球菌、溶血性葡萄球菌中甲氧西林耐药菌已经占有相当高的比例[4]。相类似的是,阿米卡星0.60 g 每天1次治疗MSSA和MSCNS感染,可以收到较好疗效,不能用于治疗MRSA、MRCNS和金黄色葡萄球菌感染。而不同是,阿米卡星0.80 g 每天1次也可以治疗表皮葡萄球菌和溶血性葡萄球菌,经分析Mohnarin2011年ICU细菌耐药性监测报告的数据[4],原因在于表皮葡萄球菌和溶血性葡萄球菌中MRCNS所占比例较低,以至于不足以影响CFR值降低到90.00%以下。因此,随着MRCNS的比例增加,ICU中选用阿米卡星也将局限于甲氧西林敏感菌感染的治疗。本研究发现,不论对于那一种类型的葡萄球菌感染,利奈唑胺0.40 g 每天2次、万古霉素0.75 g 每天2次都可以有效地给予治疗。该研究结果与Sarro等[14]的研究相似,该研究对以革兰阳性菌(主要是金黄色葡萄球菌)引起严重皮肤感染的治疗方案进行了分析,结果表明对于非复杂性皮肤及皮肤结构感染利奈唑胺0.40 g每天2次给药方案就可以获得成功。本研究还显示,氨苄西林/舒巴坦 1.50 g 每天4次治疗治疗甲氧西林敏感菌(MSSA和MSCNS)感染,其CFR值高于3.00 g 每天3次,说明对于时间依赖性抗菌药,增加给药次数比增加给药剂量更优。
综上所述,从选择抗菌药种类和给药方案考虑,将葡萄球菌分为甲氧西林的敏感与耐药最为必要,而对于其生化类型和游离凝固酶阴性阳性分类的必要性不大。但是,由于本研究的抗菌药的药效学参数MIC分布是基于体外试验结果,而对于体内实际情况而言,游离凝固酶的存在将直接影响抗菌药达到菌体,故游离凝固酶阳性将对抗菌药的疗效产生一定影响。本研究提示,发生在ICU中的葡萄球菌感染,如能明确为甲氧西林敏感葡萄球菌感染则建议选用氨苄西林/舒巴坦 1.50 g 每天4次、头孢呋辛 0.75 g 每天3次、阿米卡星 0.60 g 每天1次、和莫西沙星 0.40 g 每天1次治疗;如为甲氧西林耐药葡萄球菌或不能确定是否甲氧西林耐药菌感染,则建议选用利奈唑胺 0.40 g 每天2次或万古霉素 0.75 g 每天2次治疗。需要说明的是,本研究是基于Mohnarin 2011年度报告中ICU细菌耐药性监测结果作出的,并且细菌耐药情况对给药方案有较大的影响,因此,临床实践中,要充分考虑ICU葡萄球菌的耐药情况和本地区的流行病学情况作出调整。在缺乏相关数据情况下的经验性用药,本研究结果仍具有重要的参考价值。
[1]Drusano GL,Preston SL,Hardalo C,et al.Use of preclinical data for selection of a phase Ⅱ/Ⅲ dose for evernimicin and identification of a preclinical MIC breakpoint[J].Antimicrob Agents Chemother,2001,45(1):13-22.
[2]赵学群,王屏,姜伟,等.耐甲氧西林表皮葡萄球菌感染患者万古霉素的给药方案探讨[J].中华医院感染学杂志,2013,23(14):3496-3497,3500.
[3]Stevens DL,Herr D,Lampiris H,et al.Linezolid versus vancomycin for the treatment of methicillin-resistant Staphylococcus aureus infections[J].Clin Infect Dis,2002,34(11):1481-1490.
[4]沈萍,魏泽庆,陈云波,等.Mohnarin 2011年度报告:ICU细菌耐药性监测[J].中华医院感染学杂志,2012,22(24):5472-5476.
[5]汪复,张婴元.实用抗感染治疗学[M].北京:人民卫生出版社,2004:152-320.
[6]Frei CR,Wiederhold NP,Burgess DS.Antimicrobial breakpoints for Gram-negative aerobic bacteria based on pharmacokinetic-pharmacodynamic models with Monte Carlo simulation[J].J Antimicrob Chemother,2008,61(3):621-628.
[7]Meyers BR,Wilkinson P,Mendelson MH,et al.Pharmacokinetics of ampicillin-sulbactam in healthy elderly and young volunteers[J].Antimicrob Agents Chemother,1991,35(10):2098-2101.
[8]张婴元,汪复,张菁,等.头孢菌素类的临床药物动力学研究及给药方案的制订[J].中华传染病杂志,1995(4):195-198.
[9]张沂,王洪武,王睿,等.阿米卡星的临床药动学与体内抗生素后效应[J].中国药学杂志,2000,35(5):321-323.
[10]Kontou P,Manika K,Chatzika K,et al.Pharmacokinetics of moxifloxacin and high-dose levofloxacin in severe lower respiratory tract infections[J].Int J Antimicrob Agents,2013,42(3):262-267.
[11]张雷.利奈唑胺在中国人群的群体药代/药效动力学研究[D].北京:中国人民解放军军医进修学院,2011.
[12]胡瑾瑜,施耀国,张菁,等.万古霉素在健康老年人和年轻人的药代动力学[J].中国抗感染化疗杂志,2003,3(3):138-142.
[13]Kuti JL,Kiffer CR,Mendes CM,et al.Pharmacodynamic comparison of linezolid,teicoplanin and vancomycin against clinical isolates of Staphylococcus aureus and coagulase‐negative staphylococci collected from hospitals in Brazil[J].Clin Microbiol Infect,2008,14(2):116-123.
[14]Sarro AD,Fera MT.New and investigational antimicrobials for the treatment of severe skin infections[J].Curr Drug Ther,2008,3(1):54-69.
Optimization of initial antibacterial drug regimens for treating common staphylococcal infection in ICU*
YaoXinkai1,WuYaling1,LiuRen1,ZhouQixin1△,LiChangqing2▲
(1.ResearchRoomofClinicalPharmacy,ChongqingMedicalUniversity,Chongqing400016,China;2.DepartmentofPharmacy,ChongqingRedCrossHospital/JiangbeiDistrictPeople′sHospital,Chongqing400020,China)
Objective To optimize the antibacterial drug regimen in ICU common staphylococcal infection.Methods The pharmacokinetic and pharmacodynamic parameters of antibacterial drugs were collected in combination with the hospital ICU antimicrobial drug resistance monitoring reports from the national antimicrobial resistance investigation net (Mohnarin) of the Ministry of Health and the performance standards for antimicrobial susceptibility testing (2013) issued by the clinical and laboratory standards institute (CLSI),the minimum inhibitory concentration (MIC) of staphylococci was set by using the discrete uniform distribution method and 16 kinds of administration regimens with 6 antimicrobial agents were worked out.The best initially antimicrobial regimen was optimized by using the pharmacokinetic and pharmacodynamic models and Monte Carlo simulations of cumulative fraction of response (CFR) from 5 000 patients.Results The alternative initially drug regimens to the infectious bacteria were:linezolid 0.40 g twice daily and vancomycin 0.75 g twice daily for staphylococcus aureus;amikacin 0.60 g once daily and linezolid 0.40 g twice daily,and vancomycin 0.75 g twice daily for hemolytic staphylococci and staphylococcus epidermidis;linezolid 0.40 g twice daily and vancomycin 0.75 g twice daily for methicillin-resistant Staphylococcus aureus;ampicillin/sulbactam 1.50 g 4 times daily,cefuroxime 0.75 g 4 times daily,amikacin 0.60 g once daily,moxifloxacin 0.40 g once daily for methicillin-sensitive staphylococcus aureus.Conclusion In the Staphylococcus aureus infection occurred in ICU,if which being methicillin-sensitive could be determined,ampicillin/sulbactam,cefuroxime,amikacin and moxifloxacin could be selected for treatment,and linezolid or vancomycin could be selected for treating possible methicillin-resistant Staphylococcus aureus infection or undetermined whether being methicillin-resistant Staphylococcus aureus infection.
pharmacokinetics;monte carlo simulation;intensive care units;staphylococcal infection;initially antimicrobial drug regimen
� 著·
10.3969/j.issn.1671-8348.2015.10.002
国家十二五“重大新药创制”科技重大专项资助项目(2011ZX09201-101-03);重庆市卫生局医学科研重点项目(2012-1-105)。 作者简介:姚欣凯(1986-),药师,在读硕士研究生,主要从事临床药学方向研究。△
,Tel:(023)68894438;E-mail:cqzhouqx@aliyun.com。▲共同通讯作者,Tel:(023)88519100;E-mail:licq117@126.com。
R
A
1671-8348(2015)10-1300-05
2014-10-15
2014-12-10)

