俯卧位呼吸末正压对每搏量变异度、脉搏压变异度和脉搏灌注变异指数预测容量准确性及阈值的影响
陈 宇,傅 强,米卫东
中国人民解放军总医院麻醉手术中心,北京 100853
俯卧位呼吸末正压对每搏量变异度、脉搏压变异度和脉搏灌注变异指数预测容量准确性及阈值的影响
陈宇,傅强,米卫东
中国人民解放军总医院麻醉手术中心,北京 100853
摘要:目的观察俯卧位应用不同呼气末正压条件下对每搏量变异度、脉搏压变异度及脉搏灌注变异指数预测容量状态的准确性及诊断阈值的影响。方法选择在全麻下俯卧位行颈椎或腰椎手术患者60例,全麻后连续监测每搏量变异度(SVV)、脉搏压变异度(PPV)、脉搏灌注变异指数(PVI)等血流动力学指标,在俯卧位体位下分别加以0、5、10、15 mmHg的呼气末正压(PEEP),记录每个PEEP时点的各血流动力学指标数值,后以7 ml/kg进行补液试验后,再分别加以0、5、10、15 mmHg的PEEP值后记录输液后各血流动力学指标数值。然后以输液前后每搏量变异指数的差值(ΔSVI)将患者分为两组,即有反应组(ΔSVI≥15%)和无反应组(ΔSVI<15%)组,分别绘制SVV、PPV和PVI判断扩容效应的受试者工作特征性(ROC)曲线,确定俯卧位时在不同PEEP条件下对SVV、PPV和PVI预测容量状况的准确性、诊断阈值及其相关性。结果与平卧位相比较,俯卧位条件下SVV、PPV、PVI均增大(P<0.05),平均动脉压降低(P<0.05),心率、每搏量、每搏量指数、心输出量、心指数差异无统计学意义(P>0.05)。俯卧位时,在PEEP=0、5、10、15 mmHg条件下,SVV判断扩容有效的ROC曲线下面积分别为0.864、0.759、0.718、0.521,PPV判断扩容有效的ROC曲线下面积分别为0.873、0.792、0.705、0.505,PVI判断扩容有效的ROC曲线下面积分别为0.851、0.765、0.709、0.512。当PEEP=0 mmHg时,SVV、PPV、PVI诊断阈值分别为10.5、11.5、13.5;当PEEP=5 mmHg时,SVV、PPV、PVI诊断阈值分别为11.5、13.5、14.5;当PEEP=10 mmHg时,SVV、PPV、PVI诊断阈值分别为13.5、14.5、16.5。俯卧位时在不同PEEP条件下SVV、PPV、PVI变化分别与PEEP值变化呈正相关(r分别为0.424、0.561、0.553,P<0.01)。结论SVV、PPV和PVI在PEEP≤10 mmHg时可以准确预测俯卧位时应用全麻机械通气患者的容量状况,三者预测容量状况的准确性相似,诊断阈值随PEEP值增大而增大,诊断的准确性随PEEP值增大而下降;在PEEP=15 mmHg时,SVV、PPV和PVI不能准确预测俯卧位时应用全麻机械通气患者的容量状况。
关键词:呼气末正压;俯卧位;每搏量变异度;脉搏压变异度;脉搏灌注变异指数
ActaAcadMedSin,2015,37(2):179-184
临床危重患者术中补液需要预测心脏前负荷及功能状态,补液过量可能导致肺水肿及组织间质水肿,尤其是近年由于呼气末正压(positive end expiratory pressure,PEEP)越来越广泛地运用于危重患者,使得对心脏前负荷的评价变得更加复杂。Biais等[1]研究表明,俯卧位通气可以明显改善肺的氧合功能,提高呼吸衰竭患者的疗效,而且临床工作中许多危重患者手术也是在俯卧位条件下进行,在俯卧位合并使用PEEP的条件下,如何判断患者容量成为麻醉容量控制的难点。传统的心脏前负荷指标如中心静脉压、肺动脉楔压已不能准确反映前负荷的变化,而动态指标如每搏量变异度(stroke volume variation,SVV)、脉搏压变异度(pulse pressure variation,PPV)及脉搏灌注指数变异(pleth variability index,PVI)在平卧位条件下能准确预测全麻机械通气患者的容量状况[2- 3],而俯卧位合并使用PEEP的条件下需要进一步证实。本研究主要探讨俯卧位条件下不同水平PEEP对患者SVV、PPV和PVI预测容量状况的准确性、诊断阈值的影响及三者的相关性。
资料和方法
资料选取中国人民解放军总医院2013年2至12月拟在全麻下行颈椎或腰椎减压植骨融合手术患者60例,其中男性37例、女性23例,年龄22~61岁,血红蛋白>110 g/L,无高血压、冠心病、心率失常、慢性肺部疾病等病史,无长期口服血管活性药等药物史;若试验中患者气道平均压>35 mmHg(1 mmHg=0.133 kPa)或气道峰压>45 mmHg则中断试验。
麻醉方法
麻醉前准备:入室后开放外周静脉,按4 ml/(kg·min)的速率于外周静脉通路输注乳酸纳林格氏平衡液。采用InteHivueMP50监测仪(荷兰Philips公司)常规监测心电图、心率、血压、脉搏氧饱和度及呼吸末二氧化碳分压,并连接脑电双频指数监测仪(AspectXP,美国Aspect公司)。
麻醉诱导:咪唑安定0.05 mg/kg,异丙酚 l~2 mg/kg,芬太尼3 μg/kg,罗库溴铵0.6 mg/kg,静脉快速诱导行气管内插管,容量控制模式。呼吸参数:潮气量8 ml/kg,呼吸频率10~12 次/min,维持呼气末二氧化碳分压35~40 mmHg,氧流量设定为1 L/min。
麻醉维持:微量输注泵持续静脉输注异丙酚50~100 μg/(kg·min),瑞芬太尼0.1~0.2 μg/(kg·min)维持麻醉,输注速度根据双频指数监测值进行调控,维持双频指数值在40~60。完成气管插管后,使用Massimo Radical 7监测器连续监测PVI,并用黑纸将指尖包裹;行左侧桡动脉穿刺置管,连接FloTrac TM传感器,一根传感器连接InteHivue MP50监测仪(荷兰Philips公司)监测平均动脉压(mean arterial pressur,MAP),PPV;另一根连接Vigelo/FloTrac监测仪(美国Edwards公司),连续监测每搏量(stroke volume,SV),每搏量指数(stroke volume index,SVI)、SVV等指标;麻醉诱导摆好俯卧位后,待血流动力学基本稳定,手术尚未开始,于15~20 min内静脉输注6%羟乙基淀粉(130/0.4)氯化钠注射液,总输液量7 ml/kg,进行容量治疗反应的临床观察。
观察指标于麻醉诱导后平卧位时,记录患者对应的SVV、PPV、PVI、SV、SVI、MAP、心率(heart rate,HR)等数据,换俯卧位后,分别对患者加以PEEP=0、5、10、15 mmHg,各自维持3 min后记录对应的上述相应血流动力学数据。再于输注羟乙基淀粉输注结束后即刻再分别加以PEEP=0、5、10、15 mmHg,各自维持3 min后记录MAP、HR、SVI、SVV、PPV、PVI等,计算相同PEEP情况下输液前后SVI变化的百分比即ΔSVI。根据相同PEEP值输液前后ΔSVI的值将60例患者分成两组,ΔSVI≥15%视为对容量扩张有反应(response,R)组,ΔSVI<15%视为对容量扩张无反应(non-response,NR)组。两组患者年龄、性别构成比、体重、身高比较差异无统计学意义(P>0.05)。
结果
平卧位与俯卧位血流动力学变化与平卧位比较,俯卧位条件下SVV、PPV、PVI均增大(P<0.05),MAP降低(P<0.05),而HR、SV、SVI、心输出量(cardiac output,CO),心指数(cardiac index,CI)差异均无统计学意义(P>0.05)(表1)。
不同PEEP值下各血流动力学参数的改变与PEEP=0时血流动力学指标比较,PEEP=5 mmHg时仅MAP下降(P<0.05),其余各指标差异均无统计学意义(P>0.05);随着PEEP进行性升高,当PEEP=10 mmHg时,MAP、SV、SVI、CO、CI均降低(P<0.05),而SVV、PPV、PVI值均升高(P<0.05),HR差异无统计学意义(P>0.05);当PEEP=15 mmHg时,MAP、SV、SVI、CO、CI均降低(P<0.05),而SVV、PPV、PVI值均升高(P<0.05),HR增加(P<0.05)。补液前后,在相同PEEP值情况下,SVV、PPV、PVI值均降低(P<0.05),而SV、SVI、CO、CI值均较输液前增加(P<0.05)(表2)。

表 1 平卧位与俯卧位血流动力学指标的比较(n=60,x-±s)
1 mmHg=0.133 kPa;HR:心率;MAP:平均动脉压;SV:每搏量;SVI:每搏量指数;CO:心输出量;CI:心指数;SVV:每搏量变异度;PPV:脉搏压变异度;PVI:脉搏灌注变异指数;与平卧位时比较,aP<0.05
HR:heart rate;MAP:mean arterial pressure;SV:stroke volume;SVI:stroke volume index;CO:cardiac output;CI:cardiac index;SVV:stroke volume variation;PPV:pulse pressure variation;PVI:pleth variability index;aP<0.05 compared with supine position
不同PEEP值对SVV、PPV、PVI诊断阈值的影响PEEP=0、5、10、15 mmHg情况下,SVV判断扩容有效的ROC曲线下面积分别为0.864、0.759、0.718、0.521,PPV判断扩容有效的ROC曲线下面积分别为0.873、0.792、0.705、0.505,PVI判断扩容有效的ROC曲线下面积分别为0.851、0.765、0.709、0.512(图1)。
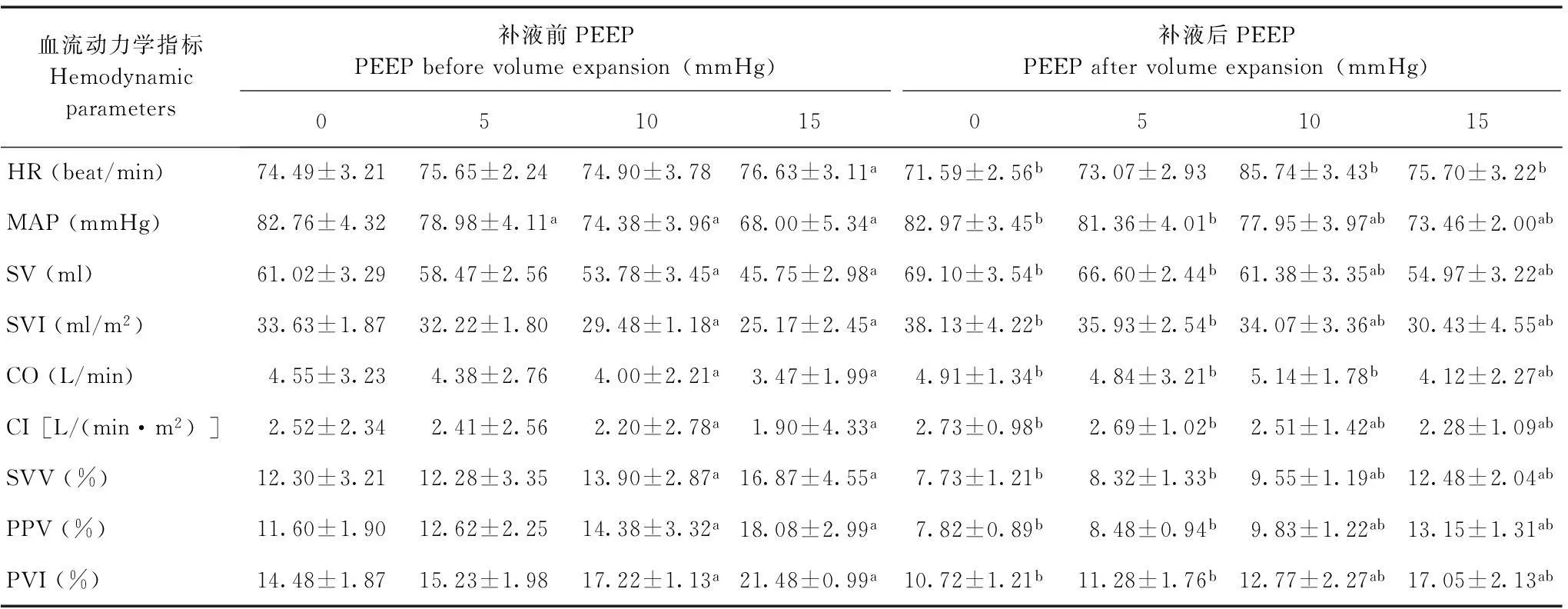
表 2 补液前后不同PEEP值对血流动力学指标的影响(n=60,x-±s)
PEEP:呼气末正压;与PEEP=0 mmHg比较,aP<0.05;与补液前相同PEEP值比较,bP<0.05
PEEP:positive end expiratory pressure;aP<0.05 compared with PEEP=0 mmHg;bP<0.05 compared with under the same PEEP before volume expansion

A.PEEP=0 mmHg;B.PEEP=5 mmHg; C.PEEP=10 mmHg;D.PEEP=15 mmHg
图 1不同PEEP条件下SVV、PPV和PVI判断扩容效应的受试者工作曲线
Fig 1The receiver operating characteristics curves of SVV,PPV,PVI under different PEEP当PEEP=0 mmHg时,R组为36例、NR组为24例,SVV、PPV、PVI诊断阈值分别为10.5、11.5、13.5;当PEEP=5 mmHg时,R组为40例、NR组为20例,SVV、PPV、PVI诊断阈值分别为11.5、13.5、14.5;当PEEP=10 mmHg时,R组为39例、NR组为21例,SVV、PPV、PVI诊断阈值分别为13.5、14.5、16.5;在PEEP=15 mmHg时,R组为40例、NR组为20例,但SVV、PPV、PVI的曲线下面积均小于0.7,诊断意义较差,因此未计算诊断阈值。
相关性俯卧位在PEEP值为0、5、10、15 mmHg条件下,Pearson相关分析显示SVV、PPV、PVI与PEEP值呈正相关(r分别为0.424、0.561、0.553,P<0.01)。
讨论
SVV、PPV与PVI是目前容量管理常用的功能性血流动力学参数,临床上常用其变化指导患者围术期补液。临床中多种因素可影响功能性血流动力学预测的准确性,包括胸腔内压力、腹压、呼吸频率、潮气量、体位及单肺通气等[4- 5]。Biais等[6]与Yu等[7]研究指出,患者在俯卧位条件下,SVV、PPV会变大,这是由于俯卧位时一定程度上限制了胸廓的运动,导致胸内压升高,肺顺应性下降,同时重力作用引起肺内血流再分布,心脏一定程度受压,均会导致腔静脉回流减少而影响SVV、PPV及PVI的结果,这与本研究结果一致。
PEEP使肺泡在呼气末仍然保持正压,可以使萎缩的肺泡复张,可以改善通气/血流比,因此,围术期使用PEEP是改善严重低氧血症患者氧合和肺复张的重要手段。然而,随着PEEP的增高,胸内压也逐步增加,从而引起右心的后负荷增加,使得腔静脉压力增加,腔静脉血液回流减少,继而左心排量减少从而易引起血压降低[8]。本研究患者俯卧位条件下合并应用PEEP使得腔静脉回流减少更加明显,从而对SVV、PPV、PVI值也产生一系列改变。
本研究与PEEP=0 mmHg时相比,随着PEEP水平的逐步升高,SVV、PPV、PVI逐渐增大。从SVV产生机制看,由于正压通气的吸气相时胸腔内压力升高,肺毛细血管内更多的血液进入左心室,导致左心室前负荷增加,从而每搏输出量增加;在呼气相,胸腔内压力降低,加之吸气相时肺静脉系统血量的减少未完全代偿,左心室前负荷降低,继而左心室舒张末血量减少,SV降低。根据SVV=(SVmax-SVmin)/SVmean,整个正压通气过程中SV均降低,SVmean亦降低,故SVV升高[9- 10]。脉搏压(pulse pressure,PP)=k×SV/动脉顺应性,脉搏压变异=(PPmax-PPmin)/PPmean,因此,SV的降低也使得PPV升高[11]。PVI是一种新的预测方法,可以瞬时的、连续的计算和测量一个完整的呼吸周期中脉搏灌注指数,随着胸腔内压力改变而发生的周期性变化,反应脉搏血氧波的波形幅度变异,从而间接提示机体的前负荷状态。由于脉搏血氧波的波形变化与脉压的波形变化一致,所以PVI的变化与PPV是一致的[12],因此,PVI也随着PEEP的增大而增大,这与本研究结果一致。
本研究随着PEEP水平升高,SVV、PPV、PVI值均显著升高,其阈值也显著升高,因此在临床工作中易给医生造成容量不足的假象。临床上对应用PEEP时容量预测的准确性及阈值变化的研究,目前国际上的结论尚不一致。刘宁等[13]在一项动物实验中指出,高水平PEEP下(≥10 cmH2O)SVV会受到影响,但仍是反应容量变化的较好的观察指标。而Breukers等[14]在人体试验和动物实验中证明,PEEP分别设为0、5、10 cmH2O时,SVV均能较好地反映SV的变化。但随着PEEP值的继续增大,SVV与SV的变化不相关,反映容量变化的水平还需进一步探讨。本研究结果表明,当PEEP≤10 mmHg,随着PEEP值的增大,SVV、PPV、PVI的阈值逐步升高,诊断准确性逐步下降,但仍是判断容量较好的指标。在PEEP为15 mmHg时,SVV、PPV、PVI的ROC曲线下面积分别为0.521、0.505、0.512,诊断准确性均较差。因此,笔者认为在高PEEP条件下(>10 mmHg),SVV、PPV、PVI不能准确地反应容量变化,这也进一步证实了Breukers等[14]的研究结果。
本研究健康成年人选择加用PEEP进行试验,此时患者俯卧位体位固定,无肢体活动,且选择血流动力学及容量状态平稳时进行测量,基本排除了手术、容量状态等因素的干扰。但由于每组样本例数相对偏少,采集SVV、PPV、PVI时可能存在主观性偏差从而产生偏倚,尚需采用更大样本进行进一步证实。
综上,SVV、PPV和PVI在PEEP≤10 mmHg时可以准确预测俯卧位时应用全麻机械通气患者的容量状况,三者预测容量状况的准确性相似,诊断阈值随PEEP值增大而增大,诊断的准确性随PEEP值增大而下降;在高PEEP条件下(15 mmHg),SVV、PPV和PVI不能准确预测俯卧位时应用全麻机械通气患者的容量状况。临床医生在判断容量时应加以重视,以免误判。
参考文献
[1]Biais M,Nouette-Gaulain K,Quinart A,et al. Uncalibrated stroke volume variations are able to predict the hemodynamic effects of positive end-expiratory pressure in patients with acute lung injury or acute respiratory distress syndrome after liver transplantation[J].Anesthesiology,2009,111(4):855- 862.
[2]Zhang Z,Lu B,Sheng X,et al. Accuracy of stroke volume variation in predicting fluid responsiveness:a systematic review and meta-analysis[J].J Anesth,2011,25(6):904- 916.
[3]Siswojo A,Wong D,Phan T,et al. Pleth variability index predicts fluid responsiveness in mechanically ventilated adults during general anesthesia for noncardiac surgery[J].J Cardiothorac Vasc Anesth,2014,8(6):1053.
[4]Kang W,Kim J,Woo N,et al. The influence of different mechanical ventilator settings of peak inspiratory pressure on stroke volume variation in pediatric cardiac surgery patients[J].Korean J Anesthesiol,2014,66(5):358- 363.
[5]Fu Q,Zhao F,Mi WD,et al. Stroke volume variation fail to predict fluid responsiveness in patients undergoing pulmonary lobectomy with one-lung ventilation using thoracotomy[J].Biosci Trends,2014,8(1):59- 63.
[6]Biais M,Bernard O,Ha JC,et al. Abilities of pulse pressure variations and stroke volume variations to predict fluid responsiveness in prone position during scoliosis surgery[J].Br J Anaesth,2010,104(4):407- 413.
[7]Yu DH,Chai W,Sun XD,et al. The effect of body position changes on stroke volume variation in 66 mechanically ventilated patients with sepsis[J].J Crit Care,2012,27(4):416.
[8]Luecke T,Pelosi P.Clinical review:positive end-expiratory pressure and cardiac output[J].Crit Care,2005,9(6):607- 621.
[9]Michard F,Chemla D,Richard C,et al. Clinical use of respiratory changes in arterial pulse pressure to monitor the hemodynamic effects of PEEP[J].Am J Respir Crit Care Med,1999,159(3):935- 939.
[10]Li M,Qin YZ,Ma LJ.Study of the effects on the heart function when different positive end expiratory pressure levels were used on patients treated with mechanical ventilation[J].Chin Crit Care Med,2007,19(2):86- 89.
[11]Zeng Q,Meng Y,Zhu SH,et al. Effect of ventilation with high levels of PEEP and lower-tidal volume on the heamodynamics in patients with normal respiratory function[J].J Clin Anesthesiol,2009,25(2):109- 112.
[12]Cannesson M,Desebbe O,Rosamel P,et al. Pleth variability index to monitor the respiratory variations in the pulse oximeter plethysmographic waveform amplitude and predict fluid responsiveness in the operating theatre[J].Br J Anaesth,2008,101(2):200- 206.
[13]刘宁,顾勤,俞建峰.呼气末正压对每搏量变异评价容量准确性的影响[J].中国危重病急救医学,2012,24(7):419- 422.
[14]Breukers RM,Willems JH,De WR,et al. Less invasive indicators of changes in thermodilution cardiac output by ventilator changes after cardiac surgery[J].Eur J Anaesthesiol,2009,26(10):863- 867.
DOI:10.3881/j.issn.1000- 503X.2015.02.008
Effects of Stroke Volume Variation,Pulse Pressure Variation,and Pleth Variability Index in Predicting Fluid Responsiveness during Different Positive End Expiratory Pressure in Prone Position
CHEN Yu,FU Qiang,MI Wei-dong
Anesthesia and Operation Center,Chinese PLA General Hospital,Beijing 100853,China
Corresponding author:MI Wei-dongTel:010- 66938152,E-mail:301mz@163.com
ABSTRACT:ObjectiveTo investigate the effects of different positive end expiratory pressures(PEEP)on functional hemodynamic parameters in patients lying in prone position during operation under general anesthesia.MethodsTotally 60 patients undergoing cervical vertebra operation or lumbar vertebra operation were studied.All patients were also monitored with Vigileo/FloTrac system.The functional hemodynamic parameters including stroke volume variation(SVV),pulse pressure variation(PPV),and pleth variability index(PVI)under PEEP levels of 0 mmHg,5 mmHg,10 mmHg,and 15 mmHg were recorded before and after volume expansion(hydroxyethyl starch 6%,7 ml/kg).Fluid responsiveness was defined as an increase in stroke volume index(SVI)≥15%(△SVI≥15%).Responders were defined as patients demonstrating an increase in SVI≥15% after intravascular volume expansion and non-responders as patients whose SVI changed<15%.Receiver operating characteristic(ROC)curves were generated for SVV,PPV,and PVI under different PEEP levels to determine their diagnosis accuracies and thresholds and their potential correlations.ResultsIn the prone position,SVV,PPV,and PVIwere significantly higher compared to those in the supine position(P<0.05)and the mean arterial pressure significantly decreased(P<0.05);however,the changes of heart rate,stroke volume,SVI,cardiac output,and cardiac index showed no significant difference(P>0.05).In the prone position,along with the elevation of PEEP(0 mmHg,5 mmHg,10 mmHg,and 15 mmHg),the areas under the ROC curves of SVV were 0.864,0.759,0.718,and 0.521,the area under the ROC of PPV were 0.873,0.792,0.705,and 0.505,and the area under the ROC of PVI were 0.851,0.765,0.709,and 0.512.Under PEEP=0 mmHg,the diagnostic thresholds of SVV,PPV,and PVI were 10.5,11.5,and 13.5.Under PEEP=5 mmHg,the diagnostic thresholds of SVV,PPV,and PVI were 11.5,13.5,and 14.5.Under PEEP=10 mmHg,the diagnostic thresholds of SVV,PPV,and PVI were 13.5,14.5,and 16.5.In the prone position,there was a significant correlation between SVV,PPV,PVI,and PEEP.ConclusionsSVV,PPV and PVI can predict fluid responsiveness similarly under the PEEP levels of 0,5, and 10 mmHg.Their diagnostic thresholds increases with the PEEP and the diagnostic accuracies decrease with the PEEP.However,under the PEEP level of 15 mmHg,SVV,PPV,and PVI can not predict fluid responsiveness accurately.
Key words:positive end expiratory pressure;prone position;stroke volume variation;pluse pressure variation;pleth variability index
(收稿日期:2014- 09- 12)
中图分类号:R 765.9
文献标志码:A
文章编号:1000- 503X(2015)02- 0179- 06
通信作者:米卫东电话:010- 66938152,电子邮件:301mz@163.com
基金项目:中国人民解放军总医院苗圃基金(07MP13)Supported by the Program of Nursery of the Chinese PLA General Hospital(07MP13)
·论著·

