会阴切开与非切开分娩法的对比研究*
王凤琴,张丰年,盛文伟,吴吉梅
(1.南京医科大学附属淮安第一医院产科,江苏淮安 223300;2.江苏省淮安市妇幼保健医院科教科 223002)
会阴切开与非切开分娩法的对比研究*
王凤琴1,张丰年1,盛文伟1,吴吉梅2△
(1.南京医科大学附属淮安第一医院产科,江苏淮安 223300;2.江苏省淮安市妇幼保健医院科教科 223002)
目的探讨无保护会阴分娩法应用过程中的会阴处理及其对会阴结局的影响。方法 对2012年7月1日到2013年2月1日,在淮安市第一人民医院产房分娩的701例产妇进行回顾性分析,依分娩方法的不同分为两组,常规会阴切开法493例(常规组),无保护会阴法208例(无保护组)。并对两组会阴结局进行对比分析。结果无保护组会阴结局明显优于常规组,但无保护组仍有50例需要行产时会阴切开术,48例分娩过程中需行托肛保护。结论无保护会阴分娩法不是绝对放弃会阴保护,在特定的情况下必须 进行干预。
分娩;会阴切开术;会阴干预
会阴损伤是指源于分娩过程中的会阴切开或自发裂伤造成的生殖器区域的任何创伤,损伤会造成产后的短期和长期不良影响,短期影响包括产后出血、会阴伤口的缝合及产后康复延迟[1],长期影响包括盆底肌群功能减弱造成的不良影响,如大小便失禁、性交疼痛和会阴疼痛[2-4]。主要相关因素有产钳助产、第二产程延长、高龄初产、产力过强、巨大儿及枕后位[5-10]。在我国明令禁止重度会阴损伤(含肛门裂伤)病例的发生。会阴切开术是最常见的产科会阴保护手术,可有效避免严重的会阴、肛门括约肌损伤和减低婴儿的分娩创伤[3],但会阴切开术也会带来一定的会阴损伤。为有效解决此问题,近年很多学者推荐采用无保护会阴分娩法(非切开分娩法),但对在此法应用过程中是否行会阴保护,理解不一,为了解该方法实施过程中的会阴保护效果,作者对淮安市第一人民医院的701例资料进行了对比分析研究。现报道如下。
1 资料与方法
1.1 一般资料 对2012年7月1日到2013年2月1日,淮安市第一人民医院产房701名顺产产妇进行研究,采用回顾性的调查方式,查阅病例资料并进行记录。其中采用常规会阴切开法493例(常规组),采用无保护会阴法208例(无保护组),并对无保护组分娩中50例会阴切开者及48例托肛保护者资料进行重点收集。无保护组及常规组中位年龄分别为25岁(20~43岁)和26岁(19~42岁);中位孕周数均为39周(33~41、34~40周)。两组产妇资料差异无统计学意义(P0.05),具有可比性。
1.2 方法 无保护会阴分娩法:宫口开全后指导产妇自主用力,不予腹部加压,不予人为扩张产道,不做会阴按摩,不向内上顶托会阴。会阴后联合紧张时开始控制胎头娩出速度,以每次宫缩时胎头直径增大不超过1cm为宜,宫缩间隙时可用医用石蜡油润滑产道,不要刻意协助胎头仰伸,根据产力情况,指导产妇在宫缩间歇期或宫缩期缓慢娩出胎头,等待下次宫缩再娩肩。常规会阴切开分娩法:宫口开全后指导产妇用力,胎头着冠会阴膨隆时行会阴切开并用右手大鱼际肌向内上顶托会阴体,左手向前下府屈胎头,协助仰伸,顺势复位外旋转,下压前肩,上托后肩,松开右手,娩出胎儿。分娩方法的选用原则:采用常规会阴切开分娩法的产妇原则上在胎头着冠会阴膨隆时行会阴切开术;采用无保护会阴分娩法的产妇在应用前述无保护会阴分娩方法过程中,需全程监测母婴情况,在有明显的会阴切开指征出现时行会阴切开术,预测可能产生严重会阴裂伤时行托肛保护。采用回顾性的调查方式,通过查阅病例资料进行比较分析。
1.3 统计学处理 采用SPSS17.0软件进行数据统计,计量资料采用±s表示,比较采用t检验,计数资料采用χ2检验,以P0.05为差异有统计学意义。
2 结 果
2.1 两组产程时间及新生儿结局 无保护组在第1、2产程时间、新生儿结局(出生体质量、新生儿Apgar评分及转科)与常规组差异无统计学意义(P0.05),在产时出血量、缝合材料用量及住院时间明显少于常规组(P0.01),见表1。
2.2 两组会阴结局 无保护组的会阴切开率明显低于常规组(P0.01),会阴完整率明显高于常规组(P0.01),但无保护组的Ⅰ度裂伤增加(χ2=15.765,P0.01),Ⅱ度及以上裂伤与常规组比较差异无统计学意义(P0.05),见表2。
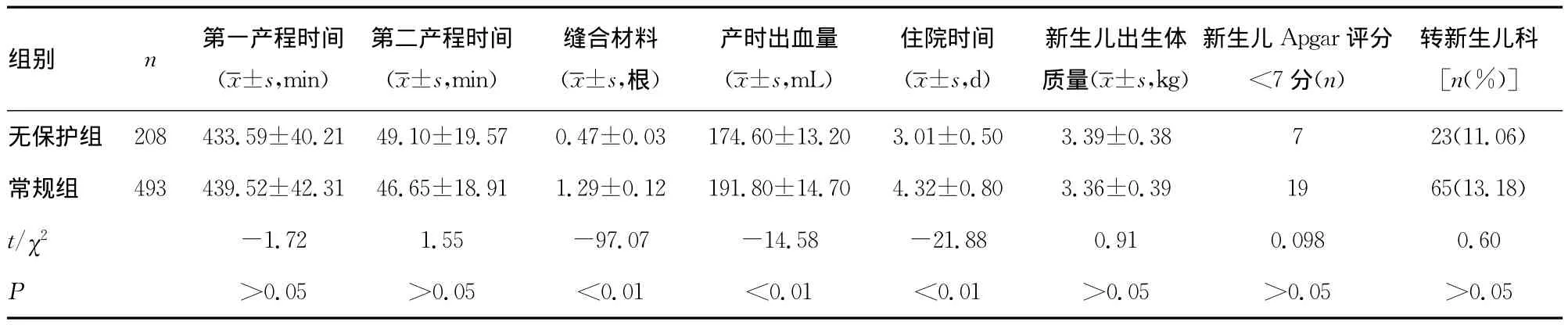
表1 两组产妇产程及新生儿情况

表2 两组产妇会阴结局比较[n(%)]
3 讨 论
3.1 会阴切开 国外上世纪70年代以前阴道分娩产妇常规行会阴切开术,Hartmann等[3]报道常规会阴切开率50%~95%,80年代后期,限制性会阴切开方案得到认可,自90年代后国外会阴切开率明显下降至10%~45%[3],自2010年无保护会阴分娩法在我国推广应用,但对无保护会阴分娩法的概念及性质的认识有很大差异,出现过分强调会阴的不保护。从本文资料中可以发现,无保护会阴分娩法分娩过程中仍有50例需行产时会阴切开术,其中,着冠前37例,着冠后13例,切开率为24.04%,无保护会阴分娩法只是降低会阴切开率,而不能杜绝会阴切开病例的出现;无保护会阴分娩法仍有部分产妇行托肛保护,同样说明无保护会阴分娩法可以减低会阴切开率,但不能完全放弃托肛保护对预防肛门裂伤的关键作用。
3.2 会阴撕裂 本研究资料中,无保护组与常规组数据如下:会阴完 整 率 (31.25%vs.15.8%)、总 裂 伤 率 (47.59%vs.29.61%)、Ⅰ度裂伤(39.90%vs.24.95%),均有统计学差异(P0.01)。Ⅱ度裂伤有所增加但未见差异,两组均未见严重裂伤病例,这与国外学者报道有较大差异,可能与中国禁止重度裂伤出现的制度有关[9,11-12]。无保护组中切口延伸病例比例较常规组高。由于裂伤率的提高及切口容易延伸,因此在实施无保护分娩过程中,不能过分强调对产程的不干预,产程中有异常情况时,应予以及时处理;作者强调无保护会阴分娩法中仍应合理应用产时会阴切开术和托肛保护,但要严格掌握指征。国外学者报道分娩过程中肛门括约肌裂伤发生率初产妇3%,经产妇0.8%[13],常采用指导产妇缓慢用力和控制胎头娩出速度减低其发生率[14-15],肛门裂伤造成产妇大便失禁,及性功能障碍[16]。本组无保护会阴分娩法需托肛保护的48例中未见严重裂伤(伤及肛门)病例,说明托肛保护在无保护会阴分娩过程中在出现异常情况时对会阴及肛门刮约肌有关键的保护作用。
3.3 无保护分娩法实施过程中的注意事项 本文资料显示无保护组50例产时行会阴切开术中,大部分胎头着冠前评估有会阴切开指征,在胎头着冠会阴膨隆时行会阴切开术,在会阴后联合紧张时按传统方法向内上托住会阴体,按分娩机娩出胎儿。部分产妇在采用无保护会阴法分娩过程中,在胎头着冠5 cm以上,出现会阴体皮肤菲薄或正中撕裂达1cm以上,可能造成严重会阴裂伤时,采用右手向上向前托住肛门,嘱产妇在宫缩间隙期用力,缓慢娩出胎儿。因此,在应用无保护会阴分娩法时,胎头着冠前必须对产妇及胎儿进行评估,会阴切开指征包括产妇不良会阴状况、妊娠并发症,胎儿的异常情况如早产、巨大儿、宫内窘迫及异常胎方位;拔露后监测有胎儿宫内窘迫、第二产程延长倾向时行会阴切开术,如有严重会阴损伤风险,则及时行托肛保护。
无保护会阴分娩法强调最大限度地减少产时会阴干预,实为一种自然分娩法。本方法更强调尽可能减少在产程中人为干预的理念,而非绝对放弃保护,在明显的产妇及新生儿指征出现时,仍应采取会阴切开或托肛保护等措施。
[1]Johanson R.Perineal massage for prevention of perineal trauma in childbirth[J].Lancet,2000,355(920):250-251.
[2] Aasheim V,Nilsen AB,Lukasse M,et al.Perineal techniques during the second stage of Labour for reducing perineal trauma[J].Cochrane Database Syst Rev,2011,7(12):CD006672.
[3] Hartmann K,Viswanathan M,Palmieri R,et al.Outcomes of routine episiotomy:a systematic review[J].JAMA,2005,293(17):2141-2148.
[4] Carroli G,Mignini L.Episiotomy for vaginal birth[J].Cochrane Database Syst Rev,2009,21(1):CD000081.
[5] Gottvall K,Allebeck P,Ekéus C.Risk factors for anal sphincter tears:the importance of maternal position at birth[J].BJOG,2007,114(10):1266-1272.
[6] Dahl C,Kjolhede P.Obstetric anal sphincter rupture in older primiparous women:a case-control study[J].Acta Obstet Gynecol Scand,2006(85):1252-1258.
[7] Prager M,Andersson KL,Stephansson OA,et al.The incidence of obstetric anal sphincter rupture in primiparous women:a comparison between two European delivery settings[J].Acta Obstet Gynecol Scand,2008,87(2):209-215.
[8] Lowder.Risk factors for primary and subsequent anal sphincter lacerations:a comparison of cohorts by parity and prior mode of delivery[J].Am J Obstet Gynecol,2008,198(3):348.
[9] Groutz A,Hasson J,Wengier A,et al.Third-and fourthdegree perineal tears:prevalence and risk factors in the third millennium[J].Am J Obstet Gynecol,2011,204(4):213-216.
[10]Rognant S,Benoist G,Creveuil C,et al.Obstetrical situations with a high risk of anal sphincter laceration in vacuum-assisted deliveries[J].Acta Obstet Gynecol Scand,2012,91(7):862-868.
[11]De Leeuw JW,Struijk PC,Vierhout ME,et al.Risk factors for third degree perineal ruptures during delivery[J].BJOG,2001,108(4):383-387.
[12]Landy HJ,Laughon SK,Bailit JL,et al.Characteristics associated with severe perineal and cervical lacerations during vaginal delivery[J].Obstet Gynecol,2011(117):627-635.
[13]Harkin R,Fitzpatrick M,O′Connell PR,et al.Anal sphincter disruption at vaginal delivery:is recurrence predictable?[J].Eur J Obstet Gynecol Reprod Biol,2003,109(2):149-152.
[14]Hals E,Oian P,Pirhonen T,et al.A multicenter interventional program to reduce the incidence of anal sphincter tears[J].Obstet Gynecol,2010,116(4):901-908.
[15]Laine K,Pirhonen T,Rolland R,et al.Decreasing the incidence of anal sphincter tears during delivery[J].Obstet Gynecol,2008,111(5):1053-1057.
[16]Signorello LB,Harlow BL,Chekos AK,et al.Postpartum sexual functioning and its relationship to perineal trauma:a retrospective cohort study of primiparous women[J].Am J Obstet Gynecol,2001,184(5):881-888.
R719
C
1671-8348(2015)16-2252-03
10.3969/j.issn.1671-8348.2015.16.033
* 基金项目:江苏省淮安市科技支撑计划(HAG2013053)。
王凤琴(1966-),主管护师,本科,主要从事妇产科工作和研究。△
,Tel:1377035983;E-mail:sww13511556595@126.com。
2014-11-10
2015-02-20)
•临床研究•

