急救护理在急性脑卒中患者院前抢救中的应用
李 宁
西安市第四医院神经内科,陕西西安 710004
脑血管破裂或阻塞与脑卒中的发生密切相关,是引起脑卒中的常见的原因。脑血管破裂或阻塞的患者其脑部血液循环发生明显的障碍,因而导致脑部的神经出现局灶性的功能缺失[1]。近年来,我国脑卒中的发病率呈不断上升的趋势, 流行病学调查结果显示,我国每年新增的脑卒中患者可达150 万例,其中大部分患者会遗留不同程度的残疾,由于脑卒中的发病率、致残率和病死率均较高,因而明显增加了家庭和社会的负担。脑卒中包括缺血性脑卒中和出血性脑卒中两大类,是一种急症,多急性起病,起病后患者主要表现为不省人事、猝然昏扑、口眼歪斜、舌强言蹇、智力障碍、半身不遂等临床特征[2-3]。由于脑卒中起病急骤且常在院外发病,因此,及时、有效、正确的院前急救护理措施对脑卒中患者的抢救十分关键,可一定程度上提高患者的抢救成功率,还能降低致残率和病死率。 多数学者的研究发现,脑卒中发病后的6 h 是院前急救的最佳抢救时机,此时及时、合理、有效的院前急救护理程序的建立及急救护理措施的干预对患者生命的挽救十分重要,还能对患者的预后起到很好的保证作用[4-5]。以往临床上对脑卒中患者的院前急救多采取常规急救护理,但急救效果往往欠佳,受到较大限制,致残率及病死率仍较高。合理的院前急救干预措施是保证患者生命安全的必要条件,近年来,各大医院改进了脑卒中患者院前急救护理干预措施,并将寻求最佳的院前急救护理方法作为研究的热点[6]。 本研究中对脑卒中患者采取改良后的急救护理干预措施,即急救护理路径模式,取得的护理效果十分满意,现将结果报道如下:
1 资料与方法
1.1 一般资料
回顾性分析2012 年1 月~2013 年1 月西安市第四医院(以下简称“我院”)急诊科收治的60 例急性脑卒中患者的临床资料,将其作为对照组(院前急救采取常规急救护理措施); 回顾性分析2013 年2 月~2014 年2 月我院急诊科收治的70 例急性脑卒中患者的临床资料,将其作为观察组(院前急救采取急救护理路径模式)。纳入标准:选取的研究对象均经头部CT 或MRI 等影像学检查确诊为脑卒中,并且符合全国第四届脑血管病学术会议制订的脑血管病诊断标准[7],所有患者的脑卒中发作均为首次发作,患者发病后均出现不省人事、猝然昏扑、口眼歪斜、舌强言蹇、半身不遂等临床症状。排除标准:合并心、肝、肺、肾等器官严重疾病的患者;存在脑手术病史的患者;合并其他脑部疾病的患者,如老年痴呆、帕金森综合征等;合并造血异常、恶性肿瘤、贫血等疾病的患者;既往存在急性期动脉或静脉溶栓治疗、既往有尿失禁等情况的患者。 对照组患者中男33 例,女27 例;年龄56~83 岁,平均(70.5±3.2)岁;疾病类型:缺血性脑卒中和出血性脑卒中分别为40、20 例;每例患者入院时均有1 名接诊医生负责。 观察组患者中男39 例,女31 例;年龄57~82 岁,平均(69.9±3.7)岁;疾病类型:缺血性脑卒中和出血性脑卒中分别为44、26 例;每例患者入院时均有1 名接诊医生负责。两组患者在性别、年龄、疾病类型等一般资料方面比较,差异无统计学意义(P >0.05),具有可比性。
1.2 护理方法
对照组患者的院前急救采取常规急救护理措施,急诊科医护人员在接到“120”呼救后,立即出车到达抢救现场, 在现场对患者进行基本的现场急救处理,包括简单的评估及判断病情、呼吸道护理、建立静脉通道以及对症处理等,急救处理完毕后立即将患者安全转运入院,入院后行进一步的检查及治疗。
观察组患者的院前急救采取急救护理路径模式指导下的急救护理,护理路径计划由急救中心的护理人员事先制订,有效的急救护理措施是护理人员通过收集大量资料后整理制订出来的。 具体护理措施包括:(1)出诊途中的快速反应及院前观察:医院急诊中心接到患者的紧急呼救电话后立即派出救护车,最好在1 min 内派出救护车,不应超过5 min,保证最快抵达抢救地点以免耽误患者的抢救。护理人员在救护车上应尽快联系上患者的家属, 详细询问患者的病史、发病时间、意识状态、肢体活动情况、用药等情况,并保持与患者家属的通话联系,通过家属提供的描述对患者的病情进行快速的判断,嘱咐患者家属禁止搬动患者,使患者保持静卧状态,并指导患者家属进行一些家庭急救措施,如垫高头部、冰敷或冷敷、清除患者口腔内异物等。抢救人员到达现场后立即观察患者的病情,监测患者的生命体征如呼吸、脉搏、意识等,同时观察患者的神志状态及瞳孔变化情况,通过格拉斯昏迷指数(GCS)初步评估患者的病情,以便判断患者的危重程度而进一步制订抢救措施。 若患者的GCS评分在8 分以上(包括8 分),应立即转运至医院进行治疗;若GCS 评分在8 分以下,应立即给予相关院前急救措施。 (2)院前急救护理:对于GCS 评分<8 分且生命体征不稳定、处于昏迷的患者,应立即给予急救护理措施,包括呼吸道护理、建立静脉通道、对症处理等,急救护理措施如下:①呼吸道急救护理:护理人员应将患者放置在平卧位,背部垫一平木板,迅速松解患者的衣领及裤带以免加重呼吸道窒息,将患者的头偏向一侧, 用手指清除患者口腔内的异物及分泌物,对于舌后坠的患者,可放置口咽通气道,以免舌后坠阻塞呼吸道导致窒息;对于抽搐的患者,应在口腔内放置开口器,以免抽搐发作时咬伤舌部。 护理人员观察患者的脉搏、呼吸及股动脉搏动情况,一旦发现呼吸心跳骤停,应立即施行气管插管,插管成功后迅速连接至呼吸器,以保证患者的正常呼吸。 ②呼吸道处理完毕后,护理人员立即建立有效的静脉通道,一般需要开展2 条静脉通道,静脉通道建立过程还应注意患者的表现,以便及时预防并发现患者身体晃动导致的静脉针头脱出。 ③对症处理:对于颅内压明显升高的患者,应快速静滴250 mL 的甘露醇以降低颅内压,注意控制滴注速度,使其保持在120 滴/min;同时,采用冰敷对患者进行降温处理,在患者的颈动脉处放置冰袋,有利于降低局部体温以保护脑细胞;对于血压明显升高(>220/120 mmHg,1 mmHg=0.133 kPa)的患者,应立即给予硝普钠进行降压处理;对于合并糖尿病的患者,可给予胰岛素药物治疗;对情绪波动严重的患者,可给予患者适量的镇定镇静类药物治疗。(3)转运途中的护理:待现场急救患者的各项生命体征较为稳定后,立即转运患者。若患者意识尚清醒,可给予静卧并适当抬高头部;若患者昏迷,应去枕平卧并将头偏向一侧,以免误吸的发生。对于怀疑脑出血的患者,应抬高头部30°左右, 以利于脑水肿的减轻。 救护车在返回医院的过程中嘱咐司机尽量平稳行驶,避免行驶途中的颠簸,且患者的头部放置应与救护车行进方向相反,以免急刹车导致的血液再灌注。 转运过程中应注意固定并保护患者的头部, 避免头部震荡的发生,同时继续监测患者的呼吸、脉搏、意识、瞳孔变化等生命体征情况,并给予输液、供氧等措施。 转运途中,护理人员还应尽快联络院内急救中心,保证院内救护准备的在入院前准备完毕,入院后护理人员详细报告患者的基本情况如病史、病情变化、用药情况等。
1.3 观察指标
观察两组患者从“120”呼救到实施院前急救护理、从呼救至入院接受专业治疗的时间间隔,并进行比较。 评价两组患者的治疗效果,包括死亡率和致残率的比较。对每例患者以及每例患者的接诊医生发放护理工作满意度调查表, 调查表内容包括关爱患者、心理支持、技术水平、护理态度等方面,各项内容均有非常满意、满意、一般、不满意4 个选项,满意率=(非常满意+满意)/总例数×100%。
1.4 统计学方法
采用SPSS 13.0 统计学软件进行数据分析, 计量资料数据用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,组间比较采用χ2检验,以P <0.05 为差异有统计学意义。
2 结果
2.1 两组患者院前抢救中从“120”呼救到实施院前急救护理及入院接受专业治疗的时间比较
院前抢救过程中,观察组患者从“120”呼救到实施院前急救护理及入院接受专业治疗的时间均明显短于对照组,组间比较差异有统计学意义(P <0.05)。见表1。
表1 两组患者院前抢救中从“120”呼救到实施院前急救护理及入院接受专业治疗的时间比较(min,±s)
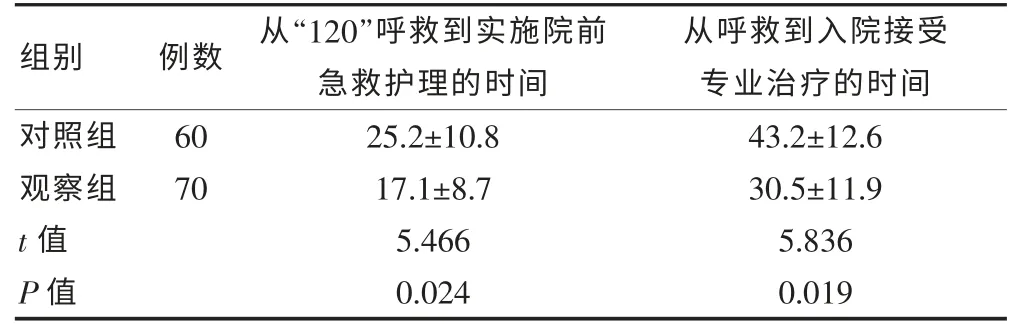
表1 两组患者院前抢救中从“120”呼救到实施院前急救护理及入院接受专业治疗的时间比较(min,±s)
组别 例数 从“120”呼救到实施院前急救护理的时间从呼救到入院接受专业治疗的时间对照组观察组t 值P 值60 70 25.2±10.8 17.1±8.7 5.466 0.024 43.2±12.6 30.5±11.9 5.836 0.019
2.2 两组患者院前抢救后致残率及死亡率的比较
院前急救护理后,两组患者的致残率分别为71.7%、54.3%,死亡率分别为20.0%、7.1%,观察组患者的致残率和死亡率均明显低于对照组,两组比较差异有统计学意义(χ2=4.16、4.70,P <0.05)。 见表2。
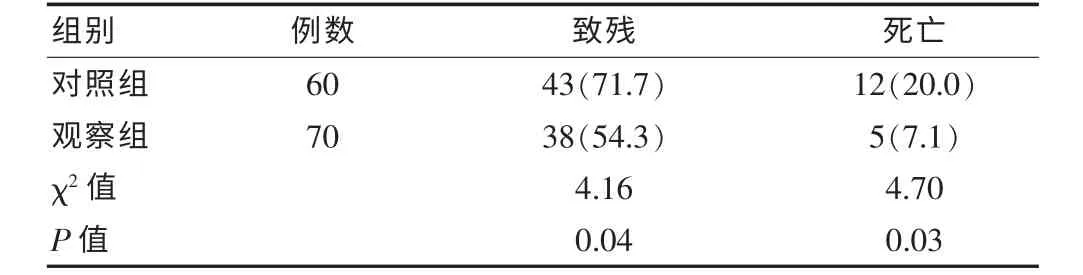
表2 两组患者院前抢救后致残率及死亡率的比较[n(%)]
2.3 两组患者及入院后接诊医生对急救护理人员的满意度比较
观察组患者及入院后接诊医生对急救护理人员的满意度明显高于对照组,组间比较差异有统计学意义(χ2=6.15、5.50,P <0.05)。 见表3。

表3 两组患者及入院后接诊医生对急救护理人员的满意度比较[n(%)]
3 讨论
脑卒中作为一种脑血管疾病,具有“三高”特征,即发病率、死亡率、致残率均较高。流行学统计结果显示, 近年来我国脑卒中的发病率呈逐年递增的趋势,每年的新增病例数可达到150 万, 且存在70%~80%的患者最终出现不同程度的致残[8-9]。脑卒中可分为缺血性和出血性脑卒中两大类,其中以缺血性脑卒中最为常见,脑卒中患者多起病急骤,且病情进展较快。由于脑卒中是一种由脑血管破裂或阻塞引起的脑血液循环障碍性疾病,脑部组织常出现缺血、缺氧,因此病情凶险, 患者的神经功能可出现局灶性的功能缺失,给患者的生命安全造成了严重的威胁,加重了家庭及社会的负担[10]。 大量循证医学证据显示,脑卒中尤其是缺血性脑卒中患者,发病后进展十分迅速,发病后的3~6 h 是其抢救治疗的最佳黄金时间,在这一段时间内越早对患者实施抢救护理干预,患者的抢救成功率越高,预后更佳,死亡率和致残率也明显下降[11-12]。故一套合理的院前急救护理、转运、治疗路径的建立对脑卒中患者的院前抢救十分关键,因此,急救护理路径的制订是当前急救工作者亟需研究的热点问题,各医疗机构应对院前急救护理措施进行加强改进,以提高对患者的抢救成功率[13-14]。
院前急救护理的目的在于及时、有效地救治入院前的危重患者,使其能够安全地转入医院接受进一步专业的治疗,帮助提高患者的抢救成功率[15]。 近年来,临床急救中心引入的一种全新的临床医学护理模式即急救护理路径,在急救工作中的效果显著,该护理路径具有时间性和顺序性两大特点,危重症患者在发病时未能及时入院接受专业救治,此时在急救护理路径模式的指导下对患者实施急救护理干预, 可规范、有序、合理的对患者进行抢救,避免护理措施的遗漏,有助于护理效果的提高[16]。
本研究对脑卒中患者院前急救过程中采取急救护理路径进行急救护理,该急救护理路径模式对脑卒中患者的急救护理程序进行了规范化,包括出诊途中的快速反应、院前观察、院前急救护理、转运途中的护理,与常规急救护理相比,急救护理路径模式指导下的护理措施实施更加规范、合理,并加强了在场家属对患者家庭急救知识的了解,有效防止家属错误做法导致的病情加重,如拖拉、乘出租车、摇晃等;同时还科学指导家属实施家庭急救措施,为急救人员到现场实施急救护理赢得了机会和时间,有利于对患者的抢救,并且节约了急救人员院前救护的时间,相关文献报道中也提到了这一点[17]。 研究中对比了两种不同院前急救护理方法从“120”呼救到实施院前急救护理、从呼救至入院接受专业治疗的时间间隔, 结果显示,观察组患者从呼救到实施院前急救护理及入院时间均明显短于对照组患者,表明急救护理路径模式下的急救护理干预能够有效缩短脑卒中患者的院前急救时间,使其得到更及时的治疗。 这与全华[18]的报道较为一致。研究结果还显示,观察组患者死亡率、致残率分别为7.1%、54.3%,均明显低于对照组(χ2=4.16、4.70,P <0.05),表明急救护理路径能够更有效抢救患者的生命,提高抢救存活率,提高患者预后。这与马俊[19]的研究结果较为一致。 研究中还比较了两组患者及接诊入院医生对急救护理人员的满意度情况,从满意度情况看,观察组患者及医生对急救护理人员的满意度明显较高,说明急救护理路径模式明确了护理人员的职责,强化了其与医生的协调,增强了其团队协作的配合性, 有利于急救护理程序的规范化进行,这与陈兰等[20]的研究结果相似。
综上所述,在急性脑卒中患者院前抢救过程中运用急救护理路径措施效果较好,既能缩短患者的院前急救时间,为院内的后续救治赢得了机会和时间,还能有效抢救患者,大大降低死亡率和致残率,保证患者的预后更佳,值得在临床上推广应用。
[1] 吴荣.院前急救护理路径在脑卒中患者院前急救中的应用[J].现代临床护理,2011,10(8):41-43.
[2] 严红柱.浅谈62 例急性脑卒中患者的院前急救护理干预措施[J].中国民族民间医药,2013,22(21):98.
[3] 黄惠萍.重症急性脑卒中院前急救护理[J].齐齐哈尔医学院学报,2011,32(10):1680-1681.
[4] 龙家玲,彭风云.86 例脑卒中重症患者的急救护理分析[J].医学信息:下旬刊,2011,24(10):3,5.
[5] 黄尧.86 例老年脑卒中病人的院前急救护理[J].全科护理,2012,10(16):1486-1487.
[6] 林小玲.急性脑卒中病人的院前急救护理[J].全科护理,2010,8(2):111.
[7] 钟娥.院前急救护理路径在脑卒中患者院前急救中的应用效果[J].实用心脑肺血管病杂志,2014,22(2):88-89.
[8] 石玉新.院前急救护理路径在脑卒中患者院前急救中的应用[J].中国伤残医学,2015,14(6):181-182.
[9] 杨香.院前急救护理路径在脑卒中患者院前急救中的应用[J].健康必读:中旬刊,2013,12(12):355.
[10] 潘青.院前急救护理路径在脑卒中患者院前急救中的应用[J].延边医学,2014,33(28):119-120.
[11] Song S,Saver J. Growth of regional acute stroke systems of care in the United States in the first decade of the 21st century [J]. Stroke:Journal of Cerebral Circulation,2012,43(7):1975-1978.
[12] Park SJ,Shin SD,Ro YS,et al. Gender differences in emergency stroke care and hospital outcome in acute ischemic stroke: A multicenter observational study [J]. The American Journal of Emergency Medicine,2013,31(1):178-184.
[13] Navarrete-Navarro P,Murillo-Cabeza F,Bono-De-Seras R,et al. Development of an acute ischemic stroke management course for hospital physicians in emergency departments and intensive care units [J]. European Journal of Emergency Medicine: Official Journal of the European Society for Emergency Medicine,2012,19(2):108-111.
[14] Berglund A,Svensson L,Sjostrand C,et al. Higher prehospital priority level of stroke improves thrombolysis frequency and time to stroke unit:The hyper acute stroke alarm(HASTA)study [J]. Stroke:Journal of Cerebral Circulation,2012,43(10):2666-2670.
[15] Madej-Fermo OP,Staff I,Fortunato G,et al. Impact of emergency department transitions of care on thrombolytic use in acute ischemic stroke[J].Stroke:A Journal of Cerebral Circulation,2012,43(4):1067-1074.
[16] 温晓兰,何玲.院前急救护理路径在脑卒中患者院前急救中的应用[J].医药前沿,2013,42(30):313-314.
[17] 王丽琴.院前急救护理路径在脑卒中患者院前急救中的应用研究[J].临床医药文献电子杂志,2014,25(14):2731,2733.
[18] 全华.院前急救护理路径在脑卒中患者院前急救中的应用[J].中国现代药物应用,2014,37(24):181-182.
[19] 马骏.院前急救护理路径在脑卒中患者院前急救中的应用研析[J].中国卫生标准管理,2014,5(5):106-108.
[20] 陈兰,黄亚娟,张霞明,等.脑卒中急救护理小组模式在脑卒中病人抢救中的应用效果[J].护理研究,2014,28(4):489-490.

