胰岛素强化治疗对糖尿病肾病患者色素上皮衍生因子及血管内皮生长因子水平的影响
许秀萍 程千鹏 吕肖锋
北京军区总医院内分泌科,北京100700
胰岛素强化治疗对糖尿病肾病患者色素上皮衍生因子及血管内皮生长因子水平的影响
许秀萍 程千鹏 吕肖锋▲
北京军区总医院内分泌科,北京100700
目的观察不同时期糖尿病肾病患者血清色素上皮衍生因子(PEDF)、血管内皮生长因子(VEGF)水平的差异,并探讨胰岛素强化治疗对其血清PEDF及VEGF水平的影响。方法选取2012年12月~2013年12月在北京军区总医院住院的2型糖尿病患者(符合1999年WHO糖尿病诊断标准)85例,根据尿白蛋白/肌酐比值(UACR)分为三组:正常白蛋白尿组(A组)30例(UACR<30 mg/g);微量白蛋白尿组(B组)28例(30 mg/g≤UACR<300 mg/g);大量白蛋白尿组(C组)27例(UACR≥300 mg/g)。分别给予14 d的胰岛素强化治疗,于治疗前后测定空腹血糖(FPG)、餐后2 h血糖(2hPBG)、糖化血清蛋白(GSP)、PEDF、VEGF、UACR,并对各指标进行分析。结果①治疗前B、C组PEDF、VEGF明显高于A组(P<0.01),且C组明显高于B组(P<0.01)。②胰岛素强化治疗后,三组FPG、2hPBG、GSP、PEDF和VEGF均较治疗前明显下降(P<0.05或P<0.01)。结论①糖尿病肾病患者的PEDF、VEGF水平明显高于正常蛋白尿的糖尿病患者,随着白蛋白尿的增加,PEDF、VEGF水平明显升高。②无论是否合并糖尿病肾病,胰岛素强化治疗均可以在降血糖的同时,改善其PEDF、VEGF水平。
胰岛素强化治疗;糖尿病肾病;色素上皮衍生因子;血管内皮生长因子
1 资料与方法
1.1 一般资料
选取2012年12月~2013年12月在北京军区总医院住院治疗的2型糖尿病患者(符合1999年WHO糖尿病诊断标准[7])85例,年龄42~73岁,根据尿白蛋白/肌酐比值(urine albumin creatinine ratio,UACR)分为三组:正常白蛋白尿组(A组)30例(UACR<30 mg/g);微量白蛋白尿组(B组)28例(30 mg/g≤UACR<300 mg/g);大量白蛋白尿组(C组)27例(UACR≥300 mg/g),分别给予为期14 d的胰岛素泵强化治疗。入选标准为空腹血糖(FPG)≥10 mmol/L和(或)餐后2 h血糖(2hPBG)≥15 mmol/L。同时排除近期(1个月内)使用过抗氧化药物者;排除糖尿病酮症、酮症酸中毒、严重低血糖、高渗性高血糖状态者;排除伴有其他内分泌疾病、自身免疫性疾病或结缔组织病者;排除观察前1个月内有感染病史者;排除有药物或酒精依赖史者;排除有严重缺氧及应激状态(如心脑血管事件、创伤、手术)和消耗性疾病等者。所有研究对象均签署知情同意。
1.2 方法
胰岛素强化治疗采用美敦力胰岛素泵进行持续胰岛素皮下注射,使用门冬胰岛素笔芯(诺和锐300 U/支)。对研究对象进行为期14 d的胰岛素强化治疗。
1.3 观察指标
治疗前后分别测定FPG、2hPBG、糖化血清蛋白(GSP)、UACR、PEDF与VEGF,并对各指标进行分析。PEDF和VEGF采用酶联免疫吸附测定(ELISA)方法测定,试剂盒购于美国R&D公司和深圳晶美工程公司。GSP检测采用酶联法测定,试剂购自日本旭化成制药株式会社。
1.4 统计学方法
采用SPSS 17.0统计软件进行统计分析,计量资料采用均数±标准差(x±s)表示,组间比较采用t检验,组内治疗前后比较采用配对t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 三组一般资料比较
三组年龄、性别、病程等一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
表1 三组一般资料比较(x±s)
2.2 三组治疗前后实验室指标比较
①治疗前三组FPG、2hPBG、GSP比较,差异均无统计学意义(P>0.05)。治疗前B、C组PEDF、VEGF、UACR明显高于A组(P<0.01),且C组明显高于B组(P<0.01)。②各组FPG、2hPBG、GSP、PEDF与VEGF治疗前后比较,差异均有统计学意义(P<0.05或P<0.01);A组UACR治疗前后差异无统计学意义(P>0.05),B、C组UACR治疗前后差异有统计学意义(P<0.05或P<0.01)。③治疗后B、C组FPG、2hPBG、GSP、PEDF、VEGF、UACR均明显高于A组(均P<0.01),且C组PEDF、VEGF、UACR明显高于B组(P<0.01)。见表2。
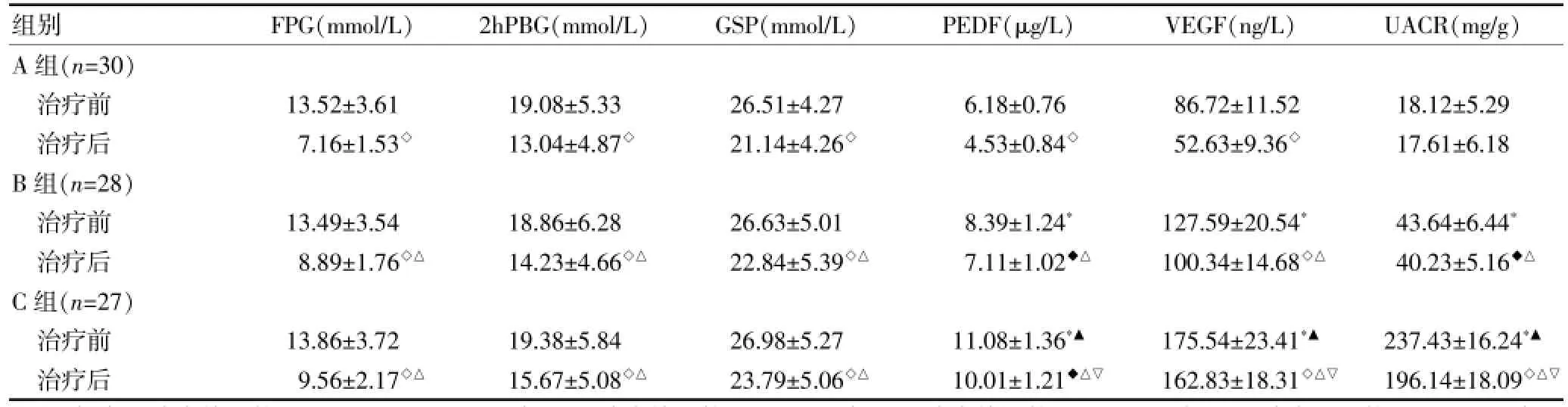
表2 三组治疗前后实验室指标比较(x±s)
3 讨论
DN是糖尿病严重的微血管并发症之一,严重影响患者的生活质量。DN起病隐匿,早期无临床症状,但一旦进入大量蛋白尿阶段,损伤将不可逆转,肾功能进行性下降。其主要病理表现为:肾小球毛细血管基膜增厚,肾小球细胞外基质积聚引起的微血管病变以及肾小球毛细血管通透性增高,其实只是血流动力学及代谢紊乱导致的微血管病变[5-6]。血管通透性是维持血管内环境稳态的关键因素,它与体内促血管生成因子和血管生成抑制因子的动态平衡密切相关[7]。因此,研究这两类因子与DN的关系以及如何保持这两类因子的动态平衡是非常有必要的。
VEGF是目前已知的最强的促血管生成因子,是血管内皮细胞特异性的丝裂原,具有促进内皮细胞分裂、增殖和迁徙,促进细胞外基质聚集,促进新生血管生成和增强血管通透性等作用[8]。在生理状态下,VEGF表达处于低水平状态,仅维持血管密度的生理稳态,在特殊因素下如氧化应激和高糖等,可导致VEGF表达的异常增多[9]。减少VEGF的分泌以及降低其活性,对于减少DN蛋白尿和减轻肾脏损伤有重要意义[10-11]。在本研究中发现,在DN患者中,VEGF水平显著高于正常蛋白尿组,且随着蛋白尿的增多VEGF水平逐渐增加,提示,VEGF可能与DN的发生发展有一定关系,这与文献报道一致[12]。
PEDF属于丝氨酸蛋白酶抑制剂家族,是一种抗血管生成及抗氧化应激的多功能蛋白质,同时具有抑制肿瘤细胞生长及侵袭的生物学特性[13-16]。PEDF有多个脏器合成,包括肝脏、肺、脑、肾、脂肪组织。以往的研究发现,PEDF在DN大鼠的肾脏表达显著下降,有效地抑制新生血管,从而达到保护肾脏的目的[17-22]。然而,在DN患者的血清中PEDF的水平随蛋白尿的增多而增加,这与本研究结果相一致[23-26]。这可能是因为:循环中PEDF的主要来源是肝脏和脂肪细胞,DN患者长期处于慢性炎症状态中,促使肝脏和脂肪细胞过多地分泌PEDF,从而起到代偿性的保护作用。具体机制仍需进一步深入研究。
在本研究中不仅发现,随着蛋白尿的增加,PEDF和VEGF的水平明显升高,而且还发现,给予胰岛素强化治疗后,无论是否合并DN,及在不同期DN,PEDF和VEGF的水平均明显下降。这可能与胰岛素泵可以明显改善血糖水平、降低高糖毒性、改善氧化应激有关。同时提示,在DN发展不同阶段血糖的控制都是有益的,能更好地维持体内促血管生成因子和血管生成抑制因子的动态平衡,但无疑早期血糖强化治疗获益更大。
综上所述,DN患者的PEDF和VEGF的水平明显高于无蛋白尿患者,且大量蛋白尿组明显高于微量蛋白尿组。经胰岛素强化治疗后,PEDF和VEGF的水平均明显降低。故在无禁忌证的情况下,可尽早应用胰岛素强化治疗,维持血管内环境稳态,延缓DN的发生与发展。
[1]Xu Y,Wang L,He J,et al.Prevalence and control of diabetes in Chinese adults[J].JAMA,2013,310(9):948-959.
[2]Zachary TB.Diabetes:East meets West.The Joint American Association of Clinical Endocrinologists-Chinese Society of Endocrinology(AACE-CSE)Symposium[J].J Diabetes,2012,4(3):221-226.
[3]Packham DK,Alves TP,Dwyer JP,et al.Relative incidence of ESRD versus cardiovascular mortality in proteinuric type 2 diabetes and nephropathy:results from the DIAMETRIC(Diabetes Mellitus Treatment for Renal Insufficiency Consortium)database[J].Am J Kidney Dis,2012,59(1):75-83.
[4]崔静,李竞,王蜀鄂.色素上皮衍生因子和血管内皮生长因子在糖尿病大鼠肾脏的不平衡表达[J].中国微循环,2008,12(3):155-157.
[5]Stehouwer CD,Schaper NC.The pathogenesis of vascular complications of diabetes mellitus:one voice or many[J]. Eur J Clin Invest,1996,26(7):535-543.
[6]张丰姣,康志强,王继萍,等.糖尿病肾病患者血清血管内皮生长因子和血管生成素-2的测定及临床意义[J].中国老年学杂志,2014,3(34):1260-1261.
[7]付彩雯.1型糖尿病大鼠肾组织PEDF、VEGF的表达变化及坎地沙坦干预研究[D].石家庄:河北医科大学,2013.
[8]李慧,钱毅,薛耀明,等.血管内皮生长因子和内皮抑素与2型糖尿病肾病的关系[J].实用医学杂志,2014,30(11):1764-1767.
[9]Li JJ,Kwak SJ,Jung DS,et al.Podocyte biology in diabetic nephropathy[J].Kidney Int,2007,106:S36-S42.
[10]Ku CH,White KE,Dei Cas A,et al.Inducible overexpression of sFlt-1 in podocytes ameliorates glomerulopathy in diabetic mice[J].Diabetes,2008,57(10):2824-2833
[11]Kosugi T,Nakayama T,Li Q,et al.Soluble Flt-1 gene therapy ameliorates albuminuria but accelerates tubulointerstitial injury in diabetic mice[J].Am J Physiol Ren Physiol,2010,298(3):609-616.
[12]李竞,李珍瑾,崔静,等.VEGF和色素上皮衍生因子的表达失衡对糖尿病肾病的影响[J].中华内分泌代谢杂志,2009,25(2):203-205.
[13]李瑞霞,陆俊茜,于浩泳,等.血清色素上皮源性因子与2型糖尿病胰岛素抵抗的关系[J].中国临床保健杂志,2012,15(2):119-122.
[14]杨廷强.糖尿病足患者血清色素上皮衍生因子水平的变化及意义[J].海南医学院学报,2012,18(11):1568-1570,1573.
[15]李艳,李筱荣,袁佳琴,等.糖尿病大鼠视网膜中VEGF、PEDF的表达与血-视网膜屏障损伤[J].眼科新进展,2013,33(1):29-32.
[16]Notari L,Baladron V,Aroca-Aguilar JD,et al.Identification ofa lipase-linked cellmembrane receptorfor pigment epithelium-de-rived factor[J].JBiolChem,2006,281(49):38022-38037.
[17]Ye X,Xu G,Chang Q,et al.ERK1/2 signaling pathways involved in VEGF release in diabetic rat retina[J].Invest O phthalmol Vis Sci,2010,51(10):5226-5233.
[18]曹卫广,刘珊,王战建.2型糖尿病肾病患者血清PEDF的表达及意义[J].河北医药,2014,36(9):1293-1295.
[19]李俊如,黄静.血清视黄醇结合蛋白(RBPs)和尿N-乙酰-β-D氨基葡萄糖苷酶(NAG)在糖尿病肾病诊断中的价值[J].成都医学院学报,2013,8(6):706-708.
[20]黄波,黄文芳,刘华,等.应用SELDI-TOF-MS技术筛选2型糖尿病肾病血清差异表达蛋白[J].成都医学院学报,2012,7(4):576-578.
[21]李敏州,高彦彬,马鸣飞,等.糖尿病肾病发病机制研究进展[J].中国实验方剂学杂志,2012,18(22):344-349.
[22]彭小静,朱虹,徐道亮,等.加味栝楼瞿麦汤对糖尿病肾病大鼠肾组织HGF,IGF-1及VEGF的影响[J].中国实验方剂学杂志,2012,18(17):215-218.
[23]管录宇.葛根素注射液对糖尿病肾病早期患者血液流变学和肾功能的影响[J].中国医学创新,2012,9(9):24-25.
[24]何义.糖尿病肾病患者血清TGFβ1、Ⅳ型胶原水平的变化及临床意义[J].中国医学创新,2012,9(6):24-25.
[25]陈锁胜,刘子永,严建伟,等.厄贝沙坦联合阿托伐他汀对早期糖尿病肾病患者血清炎症因子的影响[J].现代医院,2014,14(1):26-28.
[26]沈慕群,韦艳玲,秦测,等.瑞格列奈联合厄贝沙坦治疗2型糖尿病肾病的临床观察[J].现代医院,2013,13(8):52-53.
The impact of intensive insulin therapy on levels of pigment epithelium derived factor and vascular endothelialgrowth factor in diabetic nephropathy
XUXiupingCHENGQianpengLUXiaofeng▲
Department of Endocrinology,Beijing Military General Hospital,Beijing 100700,China
ObjectiveTo observe the differences of serum pigment epithelium derived factor(PEDF),vascular endothelial growth factor(VEGF)levels of patients with diabetic nephropathy in different periods and to explore the impact of intensive insulin therapy on patients'levels of serum PEDF,VEGF.Methods85 cases of type 2 diabetes inpatients (comply with the 1999 WHO diagnostic criteria for diabetes)treated in the Department of Endocrinology of Beijing Military General Hospital from December 2012 to December 2013 were selected,and the subjects were divided into three groups according to the urine albumin creatinine ratio(UACR):30 cases with normal albuminuria(UACR<30 mg/g) in group A;28 cases with light albuminuria(30 mg/g≤UACR<300 mg/g)in group B and 27 cases with macroalbuminuria(UACR≥300 mg/g)in group C.The subjects in each group were given 14-days treatment of intensive insulin therapy.FPG,2hPBG,GSP,PEDF,VEGF,UACR before and after treatment were measured and each indicator was analyzed.Results①The levels of PEDF,VEGF before treatmentin group B and C were higher than those of group A(P<0.01),and group C was obviously higher than group B(P<0.01).②FPG,2hPBG,GSP,PEDF,VEGF were obviously declined after intensive insulin treatment in three groups(P<0.05 or P<0.01).Conclusion①PEDF,VEGF levels of diabetic nephropathy are significantly higher than those with normal albuminuria,and with the increase in albuminuria, PEDF,VEGF levels increase significantly.②Whether diabetes combines with nephropathy or not,intensive insulin therapy can improve the PEDF and VEGF levels while lowering blood glucose.
Intensive insulin therapy;Diabetic nephropathy;PEDF;VEGF研究显示,我国18岁以上成年人糖尿病患病率高达11.6%[1],其并发症可累及全身各重要器官。其中,糖尿病肾病(diabetic nephropathy,DN)是糖尿病患者致残、致死的严重微血管并发症之一,随着糖尿病患病率的增加,DN已成为终末期肾病的首位原因[2-3]。然而,DN的发病机制尚未完全阐明。近年来,色素上皮衍生因子(PEDF)与血管内皮生长因子(VEGF)在DN中的作用受到越来越多的关注。研究发现,PEDF与VEGF的表达失衡,可能参与DN的发生和发展[4]。胰岛素强化治疗作为临床上有效控制血糖和改善氧化应激的治疗方案,在是否可以改善PEDF和VEGF的水平上的研究较少。本研究以不同时期DN患者为研究对象,观察其PEDF和VEGF的水平,并探讨胰岛素强化治疗对其PEDF和VEGF的影响。
R587.1
A
1673-7210(2015)04(c)-0083-04
2014-12-12本文编辑:张瑜杰)

