高龄冠心病患者PCI后院内死亡危险因素分析
李茂巍 张必利 郑 兴 赵仙先 陈 峰
·临床研究·
高龄冠心病患者PCI后院内死亡危险因素分析
李茂巍 张必利 郑 兴 赵仙先 陈 峰
目的:探讨高龄冠心病患者接受经皮冠状动脉介入治疗(PCI)后发生院内死亡事件的危险因素。 方法:连续入选我院2005年1月至2010年12月确诊为冠心病并接受PCI的高龄患者(年龄≥75岁)共1 007例,回顾性分析病历资料,通过单因素及多因素Logistic回归分析确定患者院内死亡的独立危险因素,并通过该多因素Logistic回归模型的受试者工作特征(ROC)曲线下面积和Hosmer-Lemeshow拟合优度检验,判断其对PCI后发生院内死亡事件的预测能力。 结果:所有高龄冠心病患者中共33例发生院内死亡,死亡率为3.3%。PCI后患者院内死亡的独立危险因素包括急诊PCI(OR=8.59)、肾功能不全(OR=4.53)、急性心肌梗死(OR=6.83)、左室射血分数<50%(OR=3.53),左主干病变(OR=6.12)、C型病变(OR=5.90)、置入支架数≥3(OR=4.64),ROC曲线下面积为0.96,Hosmer-Lemeshow拟合优度检验P=0.48。 结论:急诊PCI治疗、肾功能不全、急性心肌梗死、左室射血分数<50%、左主干病变、C型病变、置入支架数≥3是高龄冠心病患者PCI后发生院内死亡的独立危险因素,该回归模型对PCI后院内死亡事件的发生有较高的预测能力。
高龄患者;冠心病;经皮冠状动脉介入治疗;院内死亡;危险因素
随着技术及设备的不断完善,经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)的适用人群范围不断拓展,越来越多的高龄患者从中获益[1]。然而,高龄冠心病患者各组织器官存在不同程度的生理性退化,大部分患者往往合并其他多种疾病,PCI术后不良心血管事件的发生率明显升高[2-3]。因此,明确高龄冠心病患者PCI后院内死亡的危险因素,对指导医务人员进行全程、全面评估,主动开展风险管理具有重要意义。
1 对象和方法
1.1 研究对象
连续入选我院2005年1月至2010年12月确诊为冠心病并接受PCI的高龄患者(年龄≥75岁)共1 007例。PCI定义为导丝通过病变的介入手术操作,包括支架置入术及球囊成形术。入选对象均经股动脉途径PCI。排除标准:临床资料不完整、入院时已发生心源性休克、合并严重感染、甲状腺相关疾病、严重肝功能不全、恶性肿瘤的患者。
1.2 资料收集
通过文献回顾和我院心血管病专家调研,初步设定PCI后院内死亡的临床相关变量,包括年龄、性别、住院天数、有无周围血管疾病、脑血管疾病、肾功能不全、纽约心脏协会(NYHA)心功能分级、入院诊断、是否行急诊PCI、入院左室射血分数(LVEF)、既往高血压病史、糖尿病史、高脂血症、慢性阻塞性肺疾病(COPD)史、吸烟史、冠心病史、心肌梗死病史、PCI史、冠状动脉搭桥治疗(CABG)史、冠状动脉血管病变支数(冠状动脉或其主要分支狭窄≥70%)、冠状动脉血管病变分型、左主干病变(狭窄≥50%)、术中使用支架个数、术中并发症等。收集入选患者的上述相关资料。
1.3 相关定义
终点事件定义为住院期间各种原因导致的死亡。肾功能不全定义为既往诊断为慢性肾脏病3~5期或入院时血肌酐水平>2.0 mg/dl。根据1998年美国心脏病学会/美国心脏协会(ACC/AHA)制定的标准将冠状动脉血管病变分为A型、B型及C型,其中B型又分B1及B2型。周围血管疾病定义为有明确的周围动脉狭窄,包括颈动脉及下肢动脉。急诊PCI定义为急性心肌梗死发病24 h内行直接PCI、溶栓失败行补救PCI和患者出现血流动力学不稳定甚至心源性休克时的紧急PCI。
1.4 统计学分析
2 结果
2.1 患者临床基线资料
入选患者平均年龄为(78.8±3.3)岁, 61.5%为男性,平均住院 (11.9±7.8) d,平均置入支架(1.9±0.9)枚。65.2%的患者主要诊断为不稳定型心绞痛,26.1% 主要诊断为急性心肌梗死,稳定型心绞痛患者仅占8.7%。患者多伴其他合并症,冠状动脉病变复杂,多支血管病变及C型复杂病变高发。院内死亡患者共33例,死亡率为3.3%。
2.2 单因素Logistic回归分析
年龄、既往冠心病史、糖尿病史、高脂血症、肾功能不全、脑血管疾病史、周围血管疾病史、急性心肌梗死、急诊PCI、NYHA心功能≥Ⅲ级、LVEF<50%、多支血管病变、左主干病变、C型病变、置入支架数≥3及术中发生并发症是发生院内死亡事件的潜在危险因素(P<0.10),除年龄(P=0.068)、高脂血症(P=0.087)、周围血管疾病(P=0.057)外,其余入选变量P值均<0.05(见表1)。
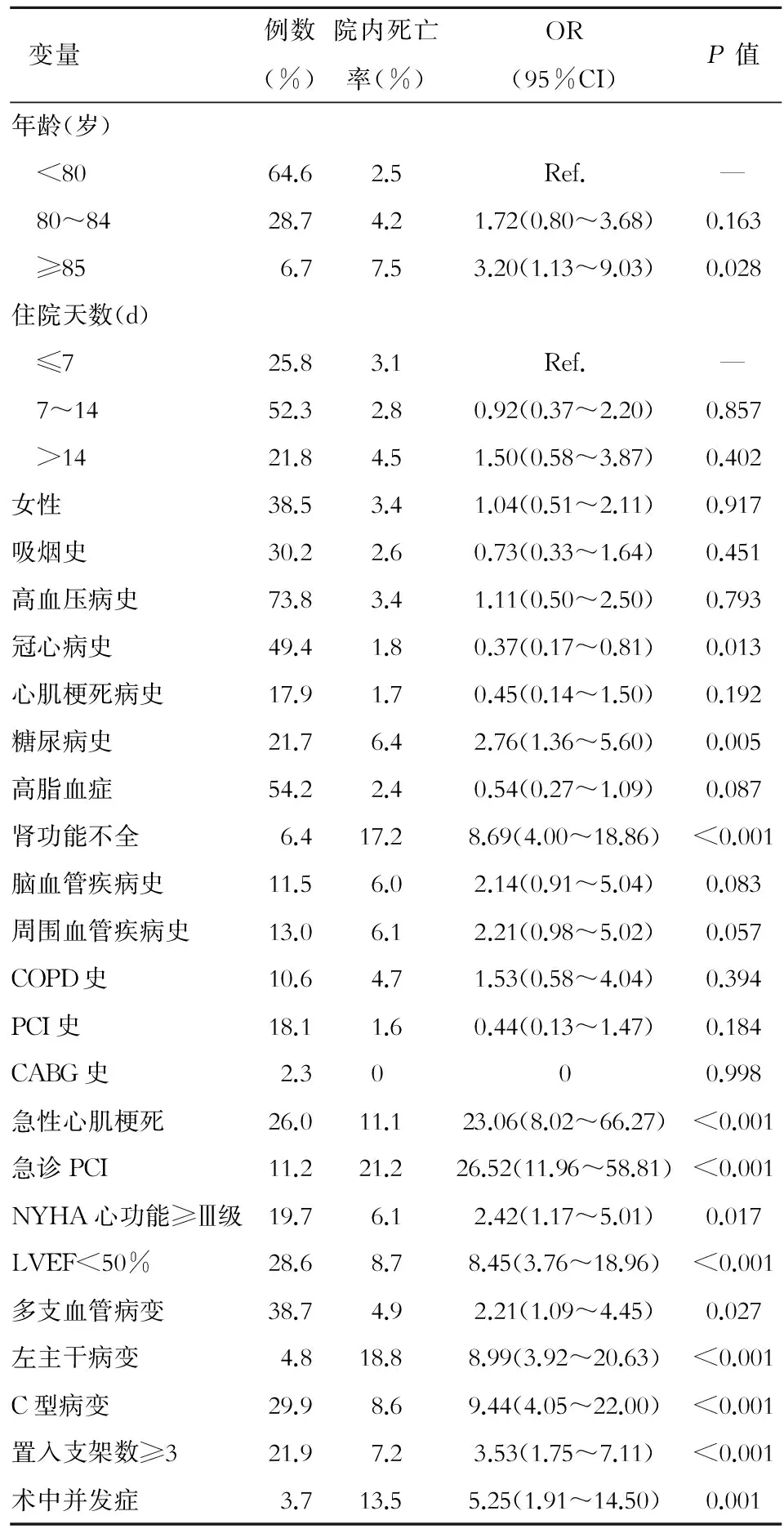
表1 PCI后院内死亡事件的单因素Logistic回归分析
2.3 多因素逐步Logistic回归分析及效果判断
将单因素Logistic回归分析筛选出的潜在危险因素作为候选协变量,以院内死亡事件作为因变量,进行多因素Logistic逐步回归分析。结果显示,急诊PCI、肾功能不全、急性心肌梗死、LVEF<50%、左主干病变、C型病变、置入支架数≥3是PCI后高龄冠心病患者发生院内死亡的独立危险因素。 ROC曲线下面积为0.96,提示该模型对PCI后院内死亡事件的发生有较高的辨识度,Hosmer-Lemeshow拟合优度检验P=0.48,提示该模型对终点事件的预测与实际观察结果具有较高的一致性(见表2)。
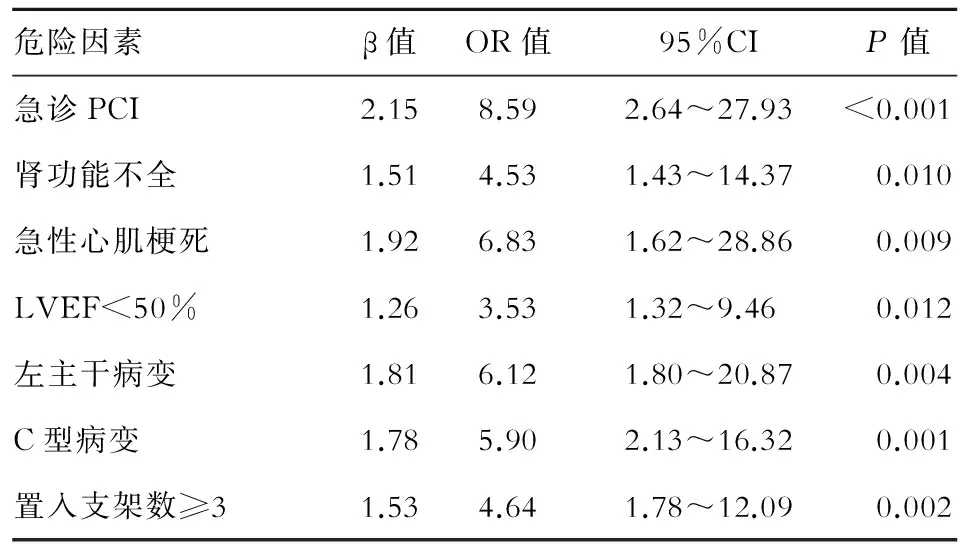
表2 PCI后院内死亡事件的多因素逐步Logistic回归分析
3 讨论
当前欧美等国接受PCI的患者中有25%为75岁以上的高龄患者,12%的患者超过80岁[4-5],我国接受PCI的高龄冠心病患者数量也在不断增长。多项研究显示,高龄冠心病患者PCI后院内死亡事件发生率较高,高龄是PCI后患者院内死亡的独立危险因素[6-9]。近年针对PCI后院内死亡危险因素的研究主要针对欧美非高龄患者,对高龄冠心病患者院内死亡危险因素的研究较少,尚无针对高龄冠心病患者进行PCI风险管控的有效措施[10]。
研究发现,高龄、血流动力学不稳定、LVEF、急性心肌梗死、糖尿病、周围血管疾病、心力衰竭、恶性室性心律失常、COPD、肾功能不全、多支血管病变、左主干病变、急诊PCI、休克等是冠心病患者PCI后院内死亡的危险因素[6,8-9,11]。本研究发现,急诊PCI、肾功能不全、急性心肌梗死、LVEF<50%、左主干病变、C型病变、置入支架数≥3是高龄冠心病患者PCI后院内死亡的危险因素,与上述研究涉及危险因素有交集。然而,本研究多因素Logistic回归分析中高龄、心功能、血流动力学不稳定、糖尿病、COPD、心律失常、周围血管疾病等并没有作为PCI后院内死亡的独立危险因素被筛选出。我们认为这与回顾性研究的局限性有关,心律失常、血流动力学状态等临床资料无法全面收集;其次,既往研究主要针对欧美非高龄人群,而本研究针对我国高龄患者,入选对象不同可能导致研究结果有差异;同时,本研究排除了心源性休克患者,入选患者相对风险降低,可能导致研究结果有偏倚[12]。
Appleby等[9]研究发现,高龄冠心病患者PCI后院内死亡事件发生率较高,行急诊PCI时死亡率更高。本研究显示,在各独立危险因素中,急诊PCI对高龄患者院内死亡的影响最为显著。其原因可能是接受急诊PCI的患者病情往往较危重,临床医生缺乏足够时间进行危险评估及采取相应预防措施,因此院内死亡事件的发生率更高。
本研究是回顾性研究,而非随机性、前瞻性研究,也并未对出院后情况进行随访。因此,我们将进一步开展对高龄冠心病患者PCI的前瞻性研究,并通过延长随访时间、增加样本数量,进一步评价高龄患者PCI的获益与风险。
[1] 陈漫天,沈成兴. 老年冠心病的介入治疗[J]. 实用老年医学, 2012, 26(5): 354-357.
[2] Brenes-Salazar JA, Forman DE. Advances in percutaneous coronary interventions for elderly patients[J]. Prog Cardiovasc Dis, 2014, 57(2): 176-186.
[3] Miura T, Miyashita Y, Motoki H, et al. In-hospital clinical outcomes of elderly patients (≥80 years) undergoing percutaneous coronary intervention[J]. Circ J, 2014, 78(5): 1097-1103.
[4] Bauer T, Mollmann H, Weidinger F, et al. Predictors of hospital mortality in the elderly undergoing percutaneous coronary intervention for acute coronary syndromes and stable angina[J]. Int J Cardiol, 2011, 151(2): 164-169.
[5] Singh M, Peterson ED, Roe MT, et al. Trends in the association between age and in-hospital mortality after percutaneous coronary intervention: National Cardiovascular Data Registry experience[J]. Circ Cardiovasc Interv, 2009, 2(1): 20-26.
[6] Hannan EL, Farrell LS, Walford G, et al. The New York State risk score for predicting in-hospital/30-day mortality following percutaneous coronary intervention[J]. JACC Cardiovasc Interv, 2013, 6(6): 614-622.
[7] Peterson ED, Dai D, Delong ER, et al. Contemporary mortality risk prediction for percutaneous coronary intervention: results from 588 398 procedures in the National Cardiovascular Data Registry[J]. J Am Coll Cardiol, 2010, 55(18): 1923-1932.
[8] Chowdhary S, Ivanov J, Mackie K, et al. The Toronto score for in-hospital mortality after percutaneous coronary interventions[J]. Am Heart J, 2009, 157(1): 156-163.
[9] Appleby CE, Ivanov J, Mackie K, et al. In-hospital outcomes of very elderly patients (85 years and older) undergoing percutaneous coronary intervention[J]. Catheter Cardiovasc Interv, 2011, 77(5): 634-641.
[10] 王 豪,马 瑾,吴 波,等. 老年冠心病患者冠状动脉不同血运重建结果的临床疗效[J]. 国际心血管病杂志, 2014, 41(3): 198-201.
[11] de Mulder M, Gitt A, van Domburg R, et al. EuroHeart score for the evaluation of in-hospital mortality in patients undergoing percutaneous coronary intervention[J]. Eur Heart J, 2011, 32(11): 1398-1408.
[12] Singh M, Rihal CS, Lennon RJ, et al. Prediction of com-plications following nonemergency percutaneous coronary interventions[J]. Am J Cardiol, 2005, 96(7): 907-912.
(收稿:2014-10-22 修回:2014-12-01)
(本文编辑:梁英超)
Risk factors of in-hospital mortality in elderly patients undergoing percutaneous coronary intervention
LIMaowei,ZHANGBili,ZHENGXing,ZHAOXianxian,CHENFeng.
DepartmentofCardiovasology,ChanghaiHospital,SecondMilitaryMedicalUniversity,Shanghai200433,China
Objective:To investigate the risk factors of in-hospital mortality in elderly patients undergoing percutaneous coronary intervention (PCI) . Methods:A cohort of 1 007 consecutive elderly patients over 75 years old with coronary heart disease who underwent PCI from January 2005 to December 2010 was recruited in this study. Clinical data were retrospectively analyzed. Univariate and multivariate logistic regression analyses were performed to determine the risk factors of in-hospital mortality. The area under the receiver operating characteristic (ROC) curve and the Hosmer-Lemeshow goodness of fit statistic were calculated to assess the performance and calibration of the model. Results:In 1 007 cases of elderly patients with coronary heart disease, 33 patients were dead, and the in-hospital mortality rate was 3.3%. Univariate and multivariate logistic regression analyses indicated that urgent PCI (OR=8.59), renal insufficiency (OR=4.53), acute myocardial infarction (OR=6.83), left ventriculer ejection fraction<50% (OR=3.53), left main coronary artery disease (OR=6.12), type C lesion (OR=5.90) and stents implanted≥3 (OR=4.64) were independent risk factors of in-hospital mortality. The area under ROC curve was 0.96 andP-value of Hosmer-Lemeshow goodness of fit test was 0.48. Conclusion:Urgent PCI, renal insufficiency, acute myocardial infarction, ejection fraction <50%, left main coronary artery disease, type C lesion and stents implanted ≥3 are independent risk factors of in-hospital mortality in elderly patients undergoing PCI and the model has excellent discrimination and calibration.
Elderly patients;Coronary heart disease;Percutaneous coronary intervention;Hospital mortality;Risk factors
上海市科委科技支撑项目(13411950302)
200433 上海,第二军医大学长海医院心血管内科
郑 兴,Email:zhengxing57530@163.com
10.3969/j.issn.1673-6583.2015.01.017

