腹腔镜与经腹全子宫切除术比较研究
章文,姚红
(六安市立医院,安徽六安237000)
腹腔镜与经腹全子宫切除术比较研究
章文,姚红
(六安市立医院,安徽六安237000)
目的比较腹腔镜全子宫切除术与经腹全子宫切除术的疗效。方法回顾性分析子宫良性病变和宫颈上皮内瘤变III级患者开展的腹腔镜下全子宫切除术54例,经腹全子宫切除术112例。比较两种手术方式的手术持续时间、术中出血量、术后排气时间、住院天数、术后并发症。结果两组术中出血量及并发症比较差异无显著性(P>0.05),而腹腔镜组的手术时间、术后排气时间以及住院天数明显优于经腹组,差异有显著性(P<0.05)。腹腔镜全子宫切除临床疗效明显优于经腹全子宫切除术。结论腹腔镜全子宫切除术具有创伤小、疼痛轻、手术时间短、排气早、住院天数短、术中出血不多、术后并发症不高等优点,明显优于经腹全子宫切除术。
腹腔镜;经腹,全子宫切除术/外科手术
由于腹腔镜技术的迅速发展,为腹部疾病和妇科疾病的治疗带来了新的方法和途径,腹腔镜其切口小,并发症少,手术时间短,住院时间短为优势,使得全子宫切除术选择腹腔镜越来越多[1-3]。为了解腹腔镜全子宫切除与经腹全子宫切除术的区别。为此,我们自2012年6月—2013年3月在治疗子宫良性疾病时采用不同的术式,现报道如下。
1 临床资料
1.1 一般资料子宫良性病变以及宫颈上皮内瘤变Ⅲ级的患者166例,随机分为腹腔镜组54例,经腹全子宫切除术组112例。两组患者均无严重的内外科合并症。腹腔镜组54例,平均年龄47.7岁、平均妊娠3次、平均分娩3次,有盆腔手术史者19例,子宫≤12孕周者46例,子宫>12孕周者8例。经腹全子宫切除术组112例,平均年龄48.26岁、平均妊娠3.12次、平均分娩1.5次,有盆腔手术史者44例,子宫≤12孕周者84例,子宫>12孕周者28例。两组比较,差异无显著性(P>0.05),故具有可比性。
腹腔镜组54例,子宫平滑肌瘤31例,子宫腺肌病12例,功能失调性子宫出血2例,子宫内膜不典型增生3例,宫颈上皮内瘤变III级6例。经腹全子宫切除术组112例,子宫平滑肌瘤66例,子宫腺肌病25例,功能失调性子宫出血3例,子宫内膜不典型增生1例,宫颈上皮内瘤变III级17例。
1.2 方法1)经腹全子宫切除术组:采用日本奥林巴斯公司的腹腔镜仪器设备、超声刀、单、双极电凝以及举宫器等基本器械。体位取膀胱截石、头低足高位。选择气管插管、静脉联合麻醉。手术步骤:(1)常规手术野皮肤消毒、铺巾,置尿管,置人举宫器。(2)于脐孔上缘、右下腹、左下腹麦氏点与反麦氏点处分别做10mm、5mm、10mm切口,穿刺气腹针,建立人工气腹,气腹压力为12~13mmHg,置入Trocar并置入腹腔镜及器械。(3)双极电凝凝固圆韧带、输卵管狭部及卵巢固有韧带,并用超声刀剪断,同样方法处理对侧。(4)超声刀分别分离阔韧带前后叶腹膜,前叶达膀胱腹膜反折处,后叶达子宫骶骨韧带处,用超声刀切开膀胱腹膜反折及膀胱宫颈韧带。分离膀胱、宫颈间隙及膀胱阴道间隙,并下推膀胱。(5)分离宫旁的疏松结缔组织,暴露双侧子宫动静脉,于子宫峡部水平双极电凝子宫动静脉,超声刀切断。(6)超声刀沿子宫血管内侧并紧贴宫颈切断双侧子宫骶主韧带。(7)取出举宫器,用卵圆钳钳夹纱布团,塞入阴道穹窿处,超声刀沿举宫器边缘环形切开阴道,切下子宫,自阴道取出。如子宫体积过大则行肌瘤剥除或分解子宫缩小体积后取出。(8)经阴道1-0可吸收线全层缝合阴道残端。(9)换手套,重新置镜,清洗、吸引盆腔积血,必要时电凝止血,探查腹盆腔无活动性出血后,自阴道常规置盆腔引流管一根,撤镜、放气。(10)脐轮上及左下腹10mm穿刺孔皮下予2-0可吸收线皮内缝合,无菌小敷贴覆盖。2)经腹全子宫切除术组:采用常规妇科手术包器械,进入手术室后协助患者取平卧位,选择气管插管、静脉联合麻醉。手术步骤:采用常规标准术式。3)术后处理与随访:术后常规应用抗生素预防感染。一般术后第一日拔除导尿管,有引流管者术后第二日视引流情况拔除。凡是术中误伤输尿管、膀胱、肠管或腹部血管;术后麻醉意外;术后体温>38.5℃;术后发生局部血肿、皮下气肿、大出血;伤口裂开、感染、脂肪液化;全身感染;静脉血栓形成;严重并发症需二次手术者,均列为术后并发症发生。并随访至少半年了解术后有其他无并发症发生。
1.3 统计学处理采用SPSS13.0统计学分析软件包所获数据采用方差分析、t检验和χ2检验。
2 结果
2.1 手术完成情况及术后并发症通过比较分析得出:54例经腹全子宫切除术组手术,绝大部分顺利完成。2例患者术中有盆腔粘连,术后6例有并发症:3例术后最高体温>38.5℃;1例因术中盆腔粘连,子宫如孕3个半月大小,出血较多,止血困难后中转进腹手术;1例患者因阔韧带肌瘤,术中因处理血管较困难,先行肌瘤挖除,缝合子宫创面止血后再行子宫切除,术中出血300mL;1例皮下气肿;无切口脂肪液化、切口裂开者。112例经腹全子宫切除术组手术均获得成功,11例术中有盆腔粘连,有并发症者17例:12例术后最高体温>38.5℃;4例切口脂肪液化,经换药对症处理愈合后出院;1例因阔韧带肌瘤较大且合并盆腔粘连严重,术中出血较多,约500mL,手术时间长达140 min。9例患者术后随访出现阴道残端炎性肉芽,伴点滴出血症状,经摘除、局部用药治疗好转,其中经腹全子宫切除术组5例(9.25%),经腹全子宫切除术组4例(3.57%),经腹全子宫切除术组阴道残端炎的发生率明显高于经腹全子宫切除术组。
2.2 两组手术术中及术后腹腔镜下全子宫切除术术中出血量与经腹手术比较,差异无显著性(P>0.05);腹腔镜组手术时间、术后排气时间、住院天数均短于经腹组;差异有显著性(P<0.05),共有23例患者发生一种及一种以上并发症,但均未出现一例严重并发症。两种手术并发症发生率间差异无显著性(P>0.05),见表1。
表1 两组术中、术后情况比较()
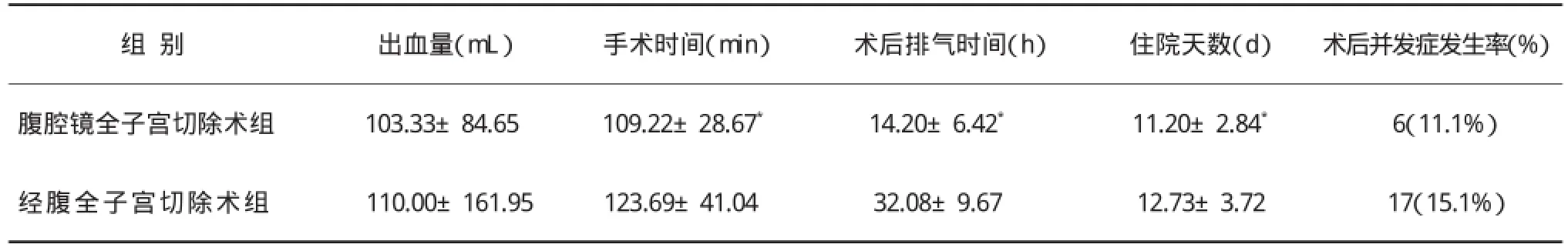
表1 两组术中、术后情况比较()
注:两组比较,*P<0.05。
组别出血量(mL)手术时间(min)术后排气时间(h)住院天数(d)术后并发症发生率(%)腹腔镜全子宫切除术组103.33±84.65 109.22±28.67*14.20±6.42*11.20±2.84*6(11.1%)经腹全子宫切除术组110.00±161.95 123.69±41.04 32.08±9.67 12.73±3.72 17(15.1%)
3 讨论
腹腔镜全子宫切除术手术时间明显短于经腹组。原因其一,腹腔镜手术行腹部穿刺打孔,节约了进腹、关腹的时间;其二,术中使用超声刀机械能[4],无烟雾,视野清晰,一次性止血、分离切割的功能,减少了手术中多次更换器械的麻烦。腹腔镜组的术后肛门排气时间明显短于经腹手术组,可能由于腔镜组在封闭的环境下手术,不直接暴露腹腔内脏器,可以维持内环境的稳定,故术后肠道恢复快[4-6]。腹腔镜全子宫切除术组住院天数短于经腹全子宫切除术组,这是由于腹腔镜组手术时间短、切口小、次日即可下床活动,排气早、住院时间相对较短。腹腔镜组术后并发症的发生率不高于腹式组,但是经腹手术组发热12例(10.7%),高于腹腔镜手术组3例(5.56%)。可能由于腹腔镜术后Th1/Th2细胞的偏移程度小,炎性因子和抗炎因子变化小,对机体的细胞免疫影响小,有利于术后恢复[7]。且腹腔镜手术操作是在一个封闭的空间完成,减少了感染的发生率。术中出血量有显著性差异,纠其原因:腹腔镜术中需建立人工气腹,CO2气体形成的腹腔内压力产生压迫止血的作用;其次,腹腔镜手术中一般先用双极电凝对组织进行彻底凝固,再用超声刀进行切割、分离,减少了术中出血的机会;再者,腹腔镜下可以清晰的暴露手术切除的组织与周围临近组织的关系,包扩子宫血管及其小分支都能清晰可见,可以电凝离断血管彻底后再将之切断,又大大减少了出血机会。
腹腔镜手术虽然有很多经腹手术无法比拟的优点,可与手术者自身腹腔镜技术的熟练程度有重要关系。其次,行该术式需严格手术适应证的患者。中转进腹一例,主要是术中盆腔粘连,子宫大于12孕周,处理子宫血管困难,为止血及避免损伤输尿管膀胱等脏器选择中转进腹。因此,腹腔镜全子宫切除术的局限性主要在于子宫大小及盆腔粘连程度两方面。一般认为腹腔镜子宫切除术适用于≤12孕周的患者,>12孕周的子宫开腹手术更为适合。对于严重的盆腔黏连、特殊部位的子宫肌瘤,因子宫血管和输尿管等重要脏器解剖位置可能出现变异,而腹腔镜手术缺乏直观性,故不可强制行此类手术。
腹腔镜手术并发症的发生率约为1.02%~5.7%,上海市报道为1.51%[8]。医生的手术经验、手术方式及范围是影响腹腔镜手术并发症发生的类型及严重性的关键因素。
针对我院腹腔镜全子宫切除术出现的并发症,分析其发生原因及防范处理原则:1)术中术后出血:资料表明:腹腔镜下全子宫切除术组手术有1例因术中出血较多,止血困难中转进腹,1例因阔韧带肌瘤处理困难,出血300mL。主要原因可能为子宫偏大,大子宫血供丰富,盆腔有黏连,手术视野暴露困难,处理子宫血管及附件时出血多。子宫较大时,可先阻断子宫血管,再切除肌瘤或粉碎肌瘤使子宫体积缩小后切除子宫。手术结束时,需降低负压,仔细查看电凝创面是否渗血。术后可常规放置盆腔引流管,术后观察引流量及引流液性状及颜色,方便了解有无出血增多可能。阴道残端炎:术后门诊随访有9例患者术后出现阴道残端炎性肉芽,其中腹腔镜下全子宫切除术组5例(9.25%),经腹全子宫切除术组4例(3.57%),腹腔镜全子宫切除术组阴道残端炎的发生率明显高于经腹全子宫切除术组。阴道残端炎的发生可能由于阴道壁与盆底腹膜间止血不彻底,形成积血并感染,或者经阴道缝合残端,阴道内相对是有菌的环境,残端现结暴露于阴道内易于感染,或者术前阴道炎症治疗不彻底等等都可能造成残端炎的发生。如在腹腔镜下缝合阴道残端,不留死腔,可能减少这一术后并发症的发生,故我们尚需进一步改善操作技术水平并继续观察比较。皮下气肿:通常是穿刺针未完全进入腹腔而连接CO2充气导致。故在打脐部穿刺孔时,需拎起腹壁,穿刺针进针后可先用装有5mL生理盐水的注射器连接穿刺针,观察如生理盐水下降顺利,则说明穿刺针已进入腹腔,此时可CO2气体充气,如气腹压显示1~2mmHg,则更加证实穿刺针在腹腔内,否则气腹压力会骤然升高,达10mmHg以上。
经腹全子宫切除术是全子宫切除的传统手术方式,手术在直视下操作,可以直接以手触摸感觉病灶,更加直观;对于一些盆腔粘连严重,子宫相对较大,既往多次盆腔手术史的患者,开腹手术为首选。经腹全子宫切除术组术后有12例术后最高体温> 38.5℃;4例切口脂肪液化,经换药对症处理愈合后出院。开腹手术创伤大,切口长,术后留疤影响美观,且在空气中暴露时间长,增加了术后的感染率、切口脂肪液化发生率。故开腹手术逐渐被腹腔镜手术所代替。
腹腔镜全子宫切除术具有切口小、损伤小、手术时间短、术后排气早、住院天数少、恢复快且术中出血不多、并发症不高于经腹手术的优点,是一种安全可靠、疗效明显的治疗方式,值得广泛开展。但手术者需不断地提高自己的技术水平,根据现有水平及医院器械条件,严格筛选病例,适时中转开腹,以减少并发症的发生,进而将微创理念发扬光大。
[1]来邱骏,郭玉娜,钟蕙芳.妇科腹腔镜手术73例并发症的临床分析[J].实用妇产科杂志,2010,26(3):212-215.
[2]曹泽毅.中华妇产科学[M].北京:人民卫生出版社,1999:508-521.
[3]高劲松,冷金花,郎景和,等.妇科腹腔镜手术中输尿管损伤的临床特点及处理[J].中华妇产科杂志,2004,39(5):311-314.
[4]李莉,施永鹏,王敏芳,等.超声刀在72例腹腔镜子宫切除术中的应用[J].中国内镜杂志,2002,8(3):66-67.
分析戊型肝炎家庭聚集性出现的可能原因有:1)水污染。戊肝主要以消化道传播为主,且出现爆发流行时,主要通过水污染传播。在家庭中,人员之间亲密接触,饮用被戊肝患者污染的水或食物后,其感染的几率大大增加。2)食品安全。家庭饮食卫生条件较差或外出进食餐饮条件较差,人群卫生意识不强,均成为易感因素。3)人体免疫功能。当人体免疫力低下,且在短时间内摄入大量被戊肝病毒污染的水或食物,较易发病。4)家庭中出现戊肝患者后,未及时采取有效的隔离措施,如给予餐具隔离,及时就诊治疗等。5)对戊肝疫苗的预防性认识不够,且戊肝疫苗价格贵,不能广泛普及,导致戊肝疫苗注射率低。6)HEV跨物种变异和传播有待进一步研究,HEV感染人和畜(猪)基因序列同源性>99%,是否通过基因溯源的方式揭示戊肝聚集性和爆发疫情有待进一步探讨[2]。
针对以上原因而采取的措施有:1)加强粪便管理,保护水资源。2)加强食品卫生管理,提高人群卫生意识,以及养成良好的卫生习惯。3)对于戊型肝炎患者要及时就诊,及时治疗,及时消化道隔离。4)切断感染途径。5)保护易感人群,尤其是家庭中的老年人及孕妇,及时做好卫生管理,注射戊肝疫苗。6)提高人群的预防意识,降低戊肝疫苗的价格,做到广泛普及。
参考文献:
[1]郭廷敏,姜祥坤,刘永清,等.2004-2011年聊城市戊型病毒性肝炎流行特征分析[J].预防医学论坛,2012,11(11):850-851.
[2]任宏,李艳婷,周欣.等.上海市1997-2012年戊型肝炎流行病学特征和基因分型研究[J].中华流行病学杂志,2013,5(5):419-423.
[3]沈建勇,韩建康,金玫华,等.湖州市甲型、戊型病毒性肝炎及其重叠感染的家庭分布研究[J].中国预防医学杂志,2008,9(5):355-357.
[4]吴效普,马法宪,张勇.七型肝炎[M].天津科学技术出版社,2001:281-297.
[5]云雪霞,刘建华,蔡衍珊,等.广州地区甲型、乙型、戊型肝炎病毒感染家庭聚集性特征分析[J].现代预防医学,2011,(19):3877-3880.
[6]李立明.流行病学[M].第四版,北京:人民卫生出版社,2001:308-310.
R713..2
A
1008-4118(2015)01-0033-04
10.3969/j.issn.1008-4118.2015.01.015
2014-12-01
章文,女,29岁。研究方向:妇科疾病。

