学龄前唇腭裂患儿术后疼痛的护理干预效果评价
龚彩霞 严苗 蒋菲 陈泽华 隆渊 陈丽先 郑谦 石冰
口腔疾病研究国家重点实验室 华西口腔医院唇腭裂外科(四川大学),成都 610041
唇裂和腭裂是口腔颌面部最常见的先天性畸形,手术修复是唯一的治疗方法。唇腭裂术后常发生疼痛,会引起患儿不良的情绪和生理反应,如哭闹及烦躁,严重者可以造成伤口裂开,影响治疗效果。如何缓解术后疼痛,是临床医护人员较为关注的问题。由于学龄前儿童对疼痛的表述困难,因此准确评估患儿的疼痛程度及镇痛效果较为困难。本文采用综合评估法对3~7岁的患儿术后疼痛发生率及疼痛指数进行量化评估,探究心理护理干预以及口服药物镇痛在唇腭裂患儿术后镇痛中的应用价值。
1 材料和方法
1.1 临床资料
选取2011年5—10月在四川大学华西口腔医院唇腭裂外科住院治疗的学龄前唇腭裂患儿120例为研究对象。120例患儿中,男63例,女57例,年龄3~7岁,平均年龄4岁7个月。患儿诊断均为唇裂、腭裂,唇裂术后鼻唇畸形,腭裂术后腭咽闭合不全;若为综合征性唇腭裂,则不纳入研究。
1.2 研究方法
将120例患儿随机分为4组:对照组及试验组1、2、3,每组各30例。对照组术后采用常规护理方法。试验组1在常规护理基础上,增加口服镇痛药物的治疗方法;试验组2在常规护理基础上,增加心理护理干预方法,如由最亲近的人陪伴、抚抱,进行宁握护理,及时满足生理需要,口服葡萄糖,听音乐,放松训练,分散注意力,以及鼓励,积极想象技术,故事,游戏等。试验组3在常规护理基础上,增加心理护理干预并辅以镇痛药物。镇痛药物为口服布洛芬混悬液,其剂量及用法如下:婴幼儿参照说明书服用;若疼痛不缓解,每隔4~6 h重复用药1次,24 h不超过4次。在麻醉完全清醒后4 h,即术后第1次进食时即开始服用1次布洛芬混悬液,之后按照常规用法服用。
在不同时间点(术后6、12、24、48 h),对4组患儿术后疼痛的发生比例及疼痛指数进行统计。患儿的疼痛指数分别由患儿本人,家长和护士进行3次评估。将患儿自评、家长评分及护士评分的分数相加即是总评分。
患儿自评参照Wong-Baker的方法[1]。采用Wong-Baker face疼痛评估法[1],运用6张面部表情图片,用从微笑、悲伤至痛苦得哭泣6张图画来表达疼痛程度(图1),让儿童自己选择一个面孔来表达其感受,分值为0~10分。大部分3岁及以上儿童能区分有无疼痛。
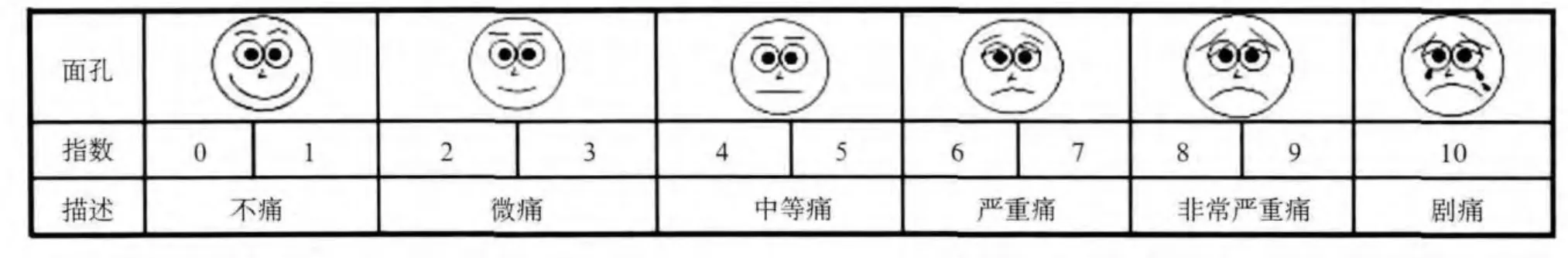
图1 Wong-Baker face疼痛评估法Fig 1 The Wong-Baker face pain scale
家长、护士对患儿的疼痛评估采用FLACC量表法(表1),该量表可以客观评估2个月到7岁患儿手术后疼痛[2]。量表包括5个方面:面部表情(face)、腿部动作(leg)、躯体活动度(activity)、哭闹(cry)和可安抚性(consolability),每项内容按0~2分评分,最高分数为10分[2]。评分前需观察患儿5~10 min。疼痛分数由家长及护士根据观察到的患儿情况与量化表中的内容对照而得出。
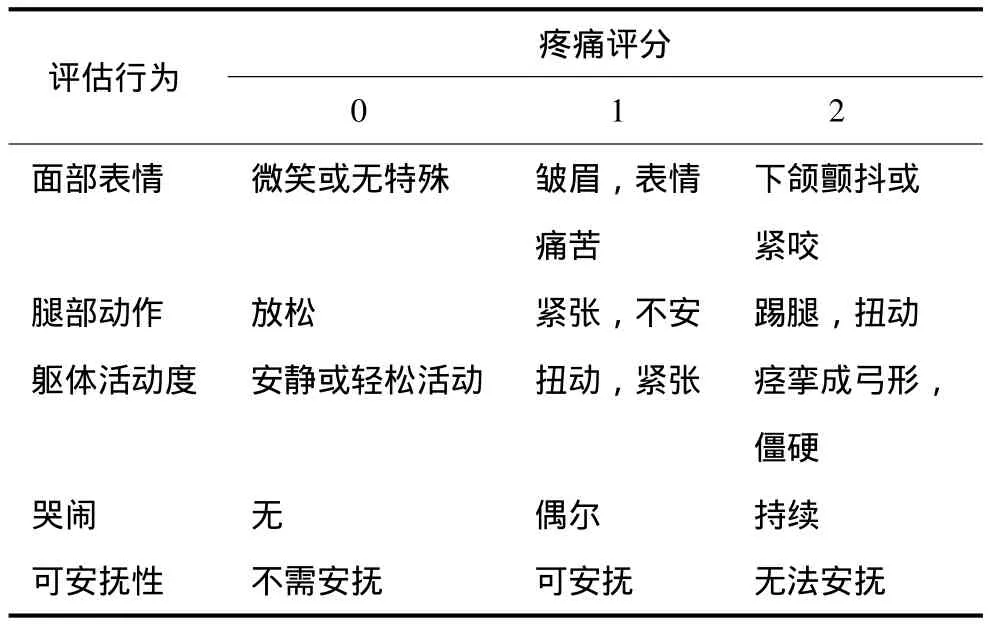
表1 FLACC疼痛评估量表Tab 1 The FLACC pain rating scale
1.3 质量控制及统计学方法
在研究开始前,对研究小组内的人员进行培训,统一疼痛的评估标准,并预选5个患儿分别评分,使评分一致率达到95%以上;对患儿家长也进行培训,术前由研究人员对家长进行疼痛客观评估的宣教演示,以使评分结果尽量准确。
采用SPSS 17.0统计学软件,对4组患儿术后不同时间点的疼痛总评分进行方差分析,检验水准为双侧α=0.05。
2 结果
4组患儿术后不同时间点的疼痛发生例数以及量化评分见表2。由表2可见,术后疼痛发生较为普遍的比例为50.0%~73.3%。经方差分析,4组之间疼痛评分的差异具有统计学意义(P<0.001);进一步行两两比较,对照组与试验组1、2之间的差异无统计学意义(P=0.871),而对照组与试验组3,试验组1、2与试验组3之间的差异均有统计学意义(P<0.001)。
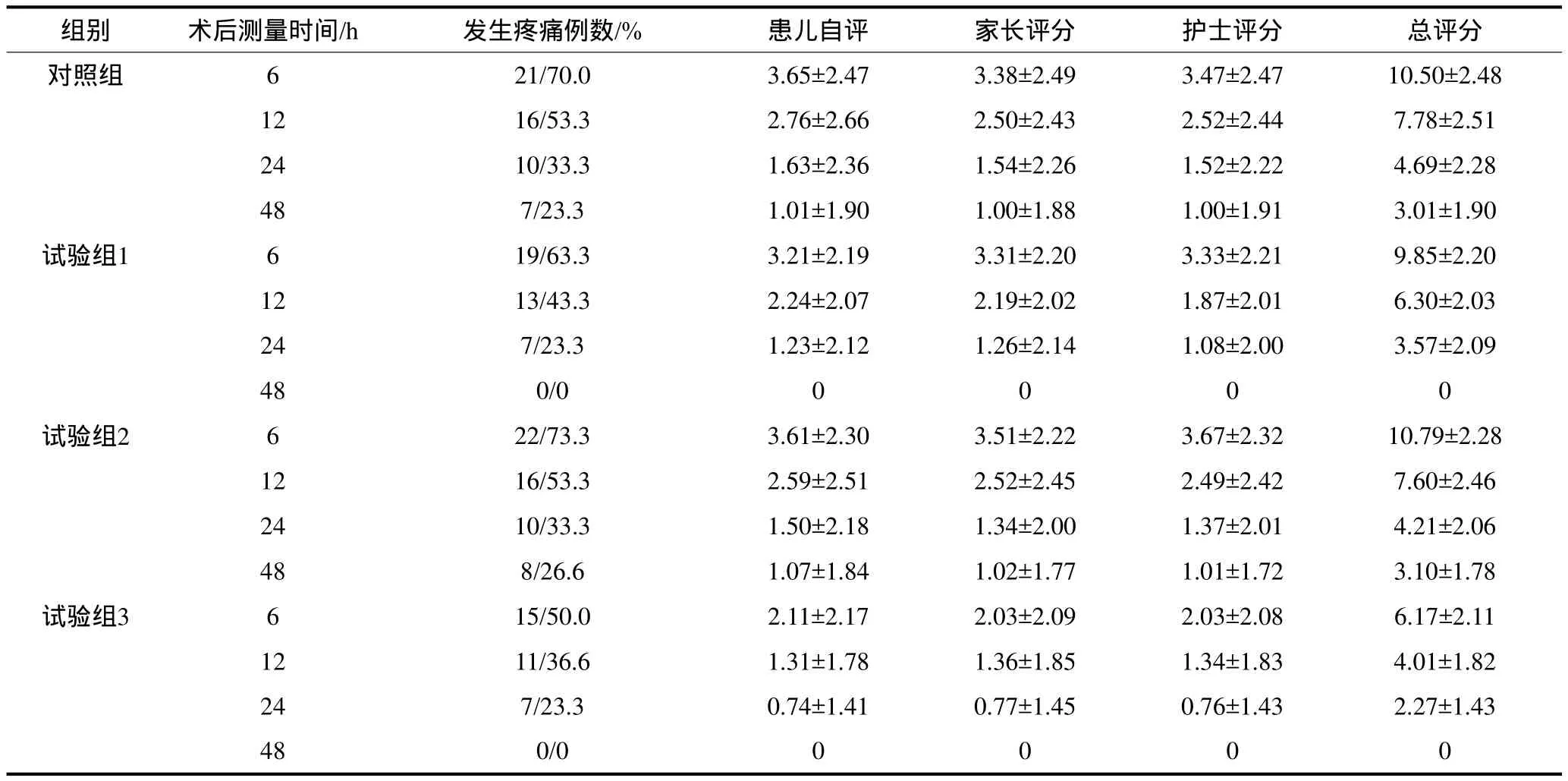
表2 4组术后疼痛不同时间点的量化评分Tab 2 The postoperative pain scores of the 4 groups at different times n=30
3 讨论
3.1 学龄前唇腭裂患儿术后疼痛的评估方法
疼痛已被护理人员作为除体温、脉搏、呼吸和血压以外的“第5个生命体征”来评估与处理[3]。与成人相比,学龄前(3~7岁)儿童身体的中枢机制发育不完全,对疼痛的感受更加明显,会引起其不良的情绪和生理反应,直接影响患儿的睡眠和进食,伤口愈合以及手术效果,并可在患儿心理上造成长期负面的影响。由于学龄前患儿的认知、情感以及表达尚不成熟,因此对疼痛的表达尚不准确,不能准确地描述疼痛;此外,儿童对疼痛的敏感性高,反应强烈,对疼痛的回避性强,表达疼痛时行为夸张[4]。这些因素给儿童的疼痛评估造成困难,直接影响对患儿术后疼痛的评估和镇痛效果的评价。
虽然幼小患儿不能准确地描述疼痛,但医护人员可以通过患儿的行为反应,如面部表情是放松还是痛苦,腿部动作及躯体活动度,有无哭闹及其持续时间,触摸伤口时的表情及身体反应的表现,以及能否被安抚等来判断患儿有无疼痛,并评估镇痛效果[2]。本文采用FLACC量表和Wong-Baker face评估表,对学龄前(3~7岁)唇腭裂患儿术后疼痛发生率、疼痛程度以及镇痛效果进行综合评分(患儿自评、家长评分以及护士评分),可有效避免一种评估方法带来的偏倚,能更加真实地反应出患儿术后疼痛的情况。FLACC 量表法是一种客观评估2个月到7岁患儿手术后疼痛的有效方法。Wong-Baker face评估方法则适合于任何年龄,无文化背景及性别要求,方法简单、直观、形象,易于掌握,不需要任何附加设备[5],具有较好的信度与效度[6]。
3.2 学龄前唇腭裂患儿术后疼痛的护理干预措施
术后疼痛的干预措施包括:药物镇痛以及认知与行为,心理干预等非药物性干预措施[7]。药物镇痛的疗效较为肯定,但其不良作用不易控制,有些药物术后镇痛技术的应用方法较为复杂[8],且药物的作用有一定的时效性,需要重复使用,尤其临床上儿童用药有许多限制与干扰因素。非药物性干预措施,如音乐、安抚、心理干预等更易被患儿及家长接受,可用于轻度及中度疼痛的治疗[9]。
目前,多途径、多时间点的复合镇痛技术是术后镇痛技术的发展方向[10]。研究[11]表明,采用适量的药物镇痛并辅以非药物干预措施(心理干预)可产生较好的术后镇痛效果。本研究使用的口服布洛芬混悬液是非甾体类解热镇痛消炎药,通过抑制前列腺素的合成发挥解热、镇痛、消炎作用。
3.3 唇腭裂患儿术后疼痛的规律及镇痛疗效分析
本研究结果表明,学龄前唇腭裂患儿术后疼痛较为普遍,其影响因素较多,如裂开程度,术后是否感染,手术部位,不同的医生及麻醉师的操作等。这些影响因素不易控制,因此本研究设计为随机对照试验,随机分组可较好地将各种偏倚因素在组间均衡,尽量减少偏倚对试验结果的影响。
对照组30例患儿术后仅进行常规护理,术后6 h疼痛发生的比例为70.0%,疼痛程度最高,疼痛表现为无法安抚、表情痛苦,持续呻吟或持续哭闹;随着时间的延长,疼痛发生率及严重程度逐渐降低。3个试验组也存在类似规律,但疼痛程度与对照组有所不同(P<0.001)。试验组1在术后常规护理的基础上增加了镇痛药物;试验组2增加了非药物干预的心理护理措施,如音乐疗法,放松训练,鼓励,积极想象技术,意象治疗,故事疗法,游戏治疗等;试验组3增加了心理护理干预加镇痛药物治疗措施。经统计学分析,对照组的疼痛评分与试验组1、2之间没有统计学差异(P=0.871),3组间的疼痛无明显差别。这可能是由于药物的作用有一定的时效性所致;此外,学龄前唇腭裂患儿的情绪表达以及对疼痛的反应受其性格和家庭教养方式等因素的影响较大,对疼痛的敏感性高,反应强烈,家长对患儿疼痛过分关注,这些原因导致单纯的心理护理措施不能完全满足患儿及家长的需求。由此可见,单纯药物治疗以及单纯心理护理对缓解患儿术后疼痛的作用有限。试验组3的术后疼痛发生率和程度明显降低,与对照组和试验组1、2之间的差异均有统计学意义(P<0.001),说明镇痛药物加心理干预措施优于一般护理及单纯药物、单纯心理护理干预措施,是唇腭裂患儿术后镇痛的有效方法。
由本研究结果可以得出,学龄前(3~7岁)唇腭裂患儿术后较易发生疼痛,口服镇痛药物并辅以心理护理干预措施,可有效缓解术后疼痛。
[1]Wong DL, Baker CM. Pain in children: comparison of as-sessment scales[J]. Pediatr Nurs, 1988, 14(1):9-17.
[2]Malviya S, Voepel-Lewis T, Burke C, et al. The revised FLACC observational pain tool: improved reliability and validity for pain assessment in children with cognitive impairment[J]. Paediatr Anaesth, 2006, 16(3):258-265.
[3]McCaffery M, Pasero CL. Pain ratings: the fifth vital sign[J].Am J Nurs, 1997, 97(2):15-16.
[4]王静, 张元菊, 杨健, 等. 儿童疼痛评估工具及选择的研究进展[J]. 护理研究, 2010, 24(19):1698-1700.
[5]申萍, 施毅. 用面部表情量表法评估疼痛[J]. 国外医学护理学分册, 1998, 17(3):29.
[6]谭婉儿, 张国萍, 冼敏茜, 等. Wong-Baker面部表情量表在口腔科术后疼痛评估中的应用[J]. 广东牙病防治, 2001,9(3):232-233.
[7]左彭湘. 儿童疼痛的评估及护理对策[J]. 农垦医学, 2005,27(4):74-76.
[8]郑萍, 胡敏燕, 张庆, 等. 解热镇痛抗炎药使用情况调查[J]. 第一军医大学学报, 2003, 23(4):346-348.
[9]何红姑, 姜小鹰, Katri Vehvil inen-Julkunen, 等. 对非药物方法减轻儿童术后疼痛的调查研究[J]. 中华护理杂志,2004, 39(3):4-7.
[10]赵晓丽, 黄秋华, 纪丽娟, 等. 综合护理减轻扁桃体切除术后疼痛效果评价[J]. 中国误诊学杂志, 2007, 7(29):6991-6992.
[11]张永芬, 杨炳丽. 心理干预对患者术后焦虑与疼痛的影响[J]. 中国健康心理学杂志, 2011, 19(2):174-175.

