食管癌、贲门癌术后胃瘫综合征的预防与非手术治疗
胡 彬,庄 翔,杨晓军,谢天鹏,肖 平,荣 昊,李 强
(四川省肿瘤医院胸外科,成都610041)
术后胃瘫综合征(postsurgical gastroparesis syndrome,PGS)是指食管及胃肠外科等可能涉及上消化道的外科手术后发生的以胃排空障碍为主的一系列胃肠道功能紊乱综合征。非机械性或非器质性的胃潴留为主要临床表现。本院于2010年4月开始针对PGS采取系统性的预防措施,并对PGS采取非手术的综合治疗措施,取得良好效果,现报道如下。
1 资料与方法
1.1 一般资料
本院2007年5月至2010年3月间诊治食管、贲门癌患者573例,在手术过程中未采取或未系统性采取预防措施,为对照组。2010年4月至2013年6月间诊治食管、贲门癌患者867例,在手术中采取了系统性的预防措施,为观察组。观察组的胃瘫病例采用了非手术的综合性治疗措施,对照组未采取综合性治疗措施。两组患者的一般情况见表1。
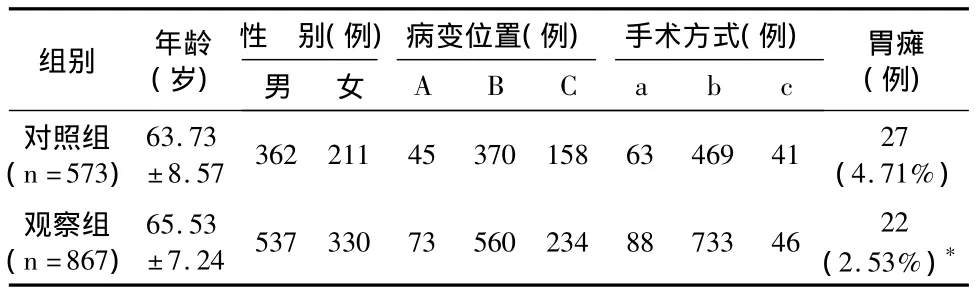
表1 两组患者的一般情况及胃瘫发生率
1.2 诊断标准
PGS确诊通过临床表现、x线、胃镜等检查综合考虑。PGS的诊断标准[1]:首先必须排除手术后机械性或器质性梗阻的可能性,(1)胃肠减压引流量大于600~800 ml/天,持续一周;(2)客观检查排除胃肠机械性或器质性梗阻;(3)胃肠蠕动减弱或消失;(4)无水电解质紊乱和酸碱失衡;(5)未使用抑制胃肠平滑肌收缩药物;(6)排除糖尿病,结缔组织疾病等引起胃瘫的基础疾病。
1.3 系统性预防措施
(1)术中操作轻柔,避免过度牵拉或挤压胃壁;不对幽门部进行操作,减少术后幽门水肿;(2)管形胃代食管,将胃切割缝合成管形,缩小了术后胸胃体积,降低了术后胸胃张力;(3)胸胃纵隔胸膜悬吊固定;(4)术中常规放置鼻胃管于胃窦处供术后胃肠减压,十二指肠营养管置人十二指肠远端或空肠近端供术后早期肠内营养支持;(5)术后常规使用抑酸药减少胃壁张力;(6)避免使用抑制胃肠平滑肌收缩药物;(7)保持水电解质和酸碱平衡,内环境稳定。
1.4 综合治疗措施
观察组患者采用非手术方式治疗:(1)禁食水;(2)一旦发现PGS立即给予持续胃肠减压,高枕卧位,防误吸,给予温盐水250ml/天经胃管注入,以减轻胃粘膜水肿,冲洗食物残渣;(3)待胃肠减压引流液少于600ml/天,间断关闭胃管;(4)患者术后常规留置的十二指肠营养管,在出现PGS后继续保留,通过十二指肠营养管继续给予肠内营养。患者短期营养管再置入困难给予全静脉营养;(5)出现PGS后管喂促进胃动力药物用多潘立酮10 mg 1日3次,甲氧氯普胺10mg每日1次,红霉素150mg 1日2次,或使用甲氧氯普胺10mg肌注每日1次和红霉素500mg静滴每日1次;(6)维持水电解质酸碱内环境平衡;(7)监控血糖水平;(8)区别于机械性和器质性狭窄,对功能性幽门狭窄的患者可行胃镜下幽门扩张,术后两周进行为宜;(9)患者超过3周未愈,加用中药胃肠复原汤管喂[2]。
1.5 统计学方法
采用SPSS 14.0统计学数据处理软件进行分析处理,计数资料采用χ2检验。连续资料首先进行方差齐性检验,方差齐时均数以±s表示,并采用t检验,P <0.05表示差异有统计学意义。方差不齐时均数以“中位数(最小值~最大值)”表示,并使用秩和Mann—Whitney U检验。双侧P <0.05认为存在统计学差异。
2 结果
2007年5月至2010年3月间诊治食管、贲门癌患者(对照组)573例发生27例 PGS,发生率为4.71%;2010年4月至2013年6月间诊治食管、贲门癌患者(观察组)867例,出现PGS 22例,发生率为2.53%。采取系统性预防措施后,我院PGS发生率明显降低(P=0.04),见表1,经过非手术综合治疗,见表2,22例患者的症状均得到有效控制;无死亡病例;营养管留置时间,平均48.35(17~69)天;患者术后恢复情况良好康复平均53.23(19~71)天出院。2007~2010年的27例患者,其中因胃瘫胃液引流多,导致误吸肺部感染死亡2例,合并吻合口瘘死亡3例,余患者逐渐好转,营养管留置时间平均50(20~71)天,平均住院时间54.71(24~78)天。采取非手术综合治疗后PGS未合并致死性并发症,营养管留置时间(P=0.02)与住院时间(P=0.03)明显缩短,患者明显获益。

表2 两组PGS患者的恢复情况
3 讨论
PGS是食管癌、贲门癌术后的常见并发症之一,食管、贲门癌手术后PGS的发生机制尚不明了,根据食管、贲门癌手术具体操作内容,结合胃动力生理,目前考虑原因如下:迷走神经在食管、贲门癌手术时被切断,影响胃蠕动和排空;胃被提至胸腔,可能会影响胃的蠕动;胃窦部承受腹部的压力为正压,压力上传至胸胃,正压的胸胃在负压的胸腔内,两者之间的压力梯度使胃体膨胀,产生胸闷,气短的症状;手术牵拉、搓揉胃壁,使胃肠道相对缺血,胃肠壁粘膜损伤,渗血,水肿,造成胃蠕动减慢;患者术后紧张、焦虑引起交感神经兴奋,抑制胃肠神经丛的兴奋神经元来抑制胃动力,也可能通过交感神经末梢释放儿茶酚胺,抑制平滑肌细胞收缩,出现胃排空障碍[3]。
系统性预防措施有助于减少PGS。手术操作应轻柔,避免过度牵拉或挤压胃壁。无需常规对幽门部进行干预,减少术后幽门水肿机会。幽门成形术,会引起术后的倾倒综合症和胆汁反流,一直存在着争论[2]。保留迷走神经的食管切除术[4],有利于胃肠功能恢复,可在具备技术条件的医院开展。术中放置胃管与营养管,术后早期既可进行充分的胃肠减压,又可通过营养管早期开始肠内营养,有利于促进胃肠功能的早期恢复。管形胃代食管,胸胃体积缩小,胃内留存量少,胃排空负担减少。胸胃纵隔胸膜悬吊固定,为胸胃蠕动提供支撑点。术后常规使用抑酸药减少胃液留存量,减少胃壁张力。采取系统性预防措施后,我院PGS发生率明显降低,与国内外报道约0.3%~22%发生率[5-6]相比相对较低。
PGS属功能性病变而非机械性梗阻,经非手术综合治疗可获得满意疗效。本研究中观察组胃瘫患者经非手术综合治疗病死率明显降低,胃肠功能恢复时间缩短,住院时间等临床指标明显好转。观察组中的胃瘫病例已经历了系统性的预防措施,而对照组的胃瘫病例未经历系统性预防措施,故两组中的胃瘫患者的均一性存在偏差。尤其是已经历了预防措施,在观察组中仍然发生胃瘫的病例,病情更重些。非手术综合治疗在观察组的疗效是满意和可靠的。持续胃肠引流,减轻胃的张力。可每天用高渗温热盐水洗胃,减轻胃壁及吻合口水肿,使胃充分休息。若无十二指肠营养管,可给予静脉营养支持,维持电解质及酸碱平衡,补充足够的热量、维生素、微量元素和白蛋白。肠内营养可通过反射刺激胃肠蠕动。胃肠动力药(包括胃复安、吗丁啉)和对胃肠道的具有刺激反应的红霉素等药物被广泛采用治疗PGS[7-8]。PGS本身不致命,但若合并胃液误吸和合并吻合口瘘则很可能导致患者死亡。PGS每日胃液引流量多,极有可能发生返流误吸,即使安置了胃肠减压,也不能放松警惕,误吸可能在胃管阻塞引流不畅时突然发生。PGS胃排空障碍,残胃受牵张力大,吻合口受牵拉,是食管癌贲门癌术后吻合口瘘发生的重要原因之一,需积极预防和治疗,本研究对照组发生2例误吸死亡,3例吻合瘘致严重感染死亡,而观察组无死亡病例。较长时间未恢复的病例可结合中医中药等综合治疗,中医认为,手术致脉络受伤,中气受损,脾失健运,胃失和降,传导失职,血瘀气滞,中焦气机不畅。依中医学“六腑以通为用,以降为顺”理论,确立本病治则为行气通腑,化瘀健脾[2]。治疗还需注意的重要内容是:需向家属及患者耐心解释,PGS恢复时间可能较长,住院时间长,尽量消除其紧张和疑虑情绪。
综上,食管、贲门癌术后PGS是非机械性非器质性梗阻,是功能性疾病,围术期有针对地系统性预防措施可尽量减少和避免其发生。术后7天后进食,勤观察,早发现,通过积极的非手术综合治疗,PGS患者可以获得满意疗效。
[1] BarNatan M,Larson GM,Stephens G,et al.Delayed gastric emptying after gastric surgery[J].Am J Surg,1996,172(1):24-28.
[2] 崔 贵,黄 坤,朱铁峰,等.中西医结合治疗食管贲门癌术后胃瘫18例[J].中国中西医结合外科杂志,2012,16(6):690-692.
[3] Kung SP,Lui WY,Peng FK.An analysis of the possible factors contributing to the delayed return of gastric emptying after gasrojejunostomy[J].Surg Today,1995,25(10):911-915.
[4] Peyre CG,DeMeester SR,Rizzetto C,et al.Vagal-sparing esophagectomy:the ideal operation for intramucosal adenocarcinoma and barrett with high-grade dysplasia[J].Ann Surg,2007,246(4):671-674.
[5] Lanuti M,DeDelva P,Morse CR,et al.Management of delayed gastric emptying after esophagectomy with endoscopic balloon dilatation of the pylorus[J].Ann Thorac Surg,2O11,91(4):1019-1024.
[6] 蔡华荣,张在空,羽 平,等.18例食管、贲门癌术后胸胃排空障碍的诊治体会[J].重庆医学,2009,38(5):576-579.
[7] Kendall BJ,Kendall ET,Soykan I,et,al.Cisapride in the long term treatment of chronic gastroparesis:a 2-year label study[J].J Int Med Res,1997,25(4):182-189.
[8] Salameh JR,Aru GM,Bolton W,et,al.Electrostimulation for intractable delayed emptying of intrathoracic tomach after esophagectomy[J].Ann Thorac Surg,2008,85(4):1417-1419.

