心电向量的临床应用系列讲座讲义(6):预激综合征的心电向量图诊断
陈有昌
窦性或房性激动从正常房室传导通道及附加旁道下传心室,附加旁道能较快地提早激动一部分或全部心室肌而形成心室预激。我们将并发或曾并发旁道参与的快速性室上性心律失常称为预激综合征(简称“预激”)。
对于有旁道存在的患者,窦性或房性激动就有可能从正常房室传导通道及旁道同时下传心室。由于旁道能较快地下传并预先激动一部分心室肌,因此在心电图上表现为QRS波群的起始处模糊,呈明显粗钝或切迹,其与希腊字母Δ相似,故又称 δ波[1]或预激波;δ波与窦性激动形成室性融合波(或室性融合环)。若心室完全由旁道下传的激动所支配,则会产生最大预激,即所谓的“全预激”;若激动经正常房室传导下传心室,则其逆传激动使旁道下传激动未到达心室时被抵消而不出现预激波,或称为“无预激”[1-5]。
1 预激的心电图诊断难点
对于典型的预激,包括顺传型房室折返性心动过速,其心电图诊断比较容易,但旁道沿房室瓣环的不同分布及其下端附着部位的高低不同,会导致δ波的形态、方向及与QRS波的融合程度都不一致,个别造成QRS波形态完全改变而使心电图诊断困难,甚至误诊。例如:原本呈RS型的QRS波在负向δ波的影响下变成QS型,易使经验不足的心电图医师误诊为心肌梗死[1-2,4]。又如 A 型预激,旁道在房室环的左后间隔,下端附着部位低至隔面,从而下壁导联预激部位的心肌除极由下向上进行,导致产生的负向δ波与正常下壁导联的R波向量互相抵消而变成QS型波。在横面预激部位除极过程中,激动由后向前传导,从而预激向量指向左前,面对预激旁道方向的V1~V6导联δ波都正向,于是就有可能抵消心肌梗死的异常Q波,使心肌梗死被掩盖。
此外,由于宽QRS形态相似,因此逆传型房室折返性心动过速与束支阻滞、逆传型房室折返性心动过速与室速,以及马海姆氏预激与束支阻滞的鉴别诊断变得十分困难。部分束支阻滞和预激也较难通过常规心电图诊断出来,尤其是预激程度大的B型预激与左束支阻滞。马海姆氏预激时,因Mahaim纤维起于房室结或房室束的不同水平,P-R间期多为正常,所以尽管QRS间期增宽,起始部有δ波,但有时仍与束支阻滞难以区别。还有极个别类型预激的P-R间期≥0.20 s或无P-R间期[2],很难通过心电图诊断,而借助心电向量图中特殊的预激向量就能确诊。
2 预激的心电向量图诊断
预激的心电向量图特征[1-5]如下:
①QRS环起始向量出现光点密集、形态扭曲的预激向量,时限20~70 ms(部分学者认为30~80 ms[3]或 20 ~80 ms[1]);
②QRS环总时限>100 ms;
③ST向量及T环与QRS环最大向量方向相反。
本文旨在介绍典型与非典型预激的心电向量图特征,使初学者在此基础上广泛开展相关的诊断工作,从而逐步提高预激的诊断水平。
根据心电向量图的横面QRS环预激向量的方位,可将预激分为 A、B、C三型。A型位于左前、B型位于左后、C型位于右前。
2.1 A型预激的心电向量图诊断
A型预激,在水平面上预激向量位于左前象限(第Ⅰ象限),预激部位在左心室后基底部,激动由右后向左前传导,预激向量及QRS环最大向量位于第Ⅰ象限。心电图上胸导联的δ波及QRS主波均向上,形态酷似右心室肥大、右束支阻滞及后壁心肌梗死,因而容易误诊。
例1:患者女,28岁,心电图(图 1)示:心率94 次/min,P-R 间期 0.107 s,QRS 时限 0.149 s,QRS起始部有典型的δ波;V1~V4导联ST段呈下斜型或水平型压低0.05 ~0.2 mV,V1~V3导联T 波倒置;P-J间期 0.25 s(<0.27 s);胸导联 δ 波及QRS主波均向上,故符合A型预激。该图中δ波清晰可辨,胸导联δ波电压较高。
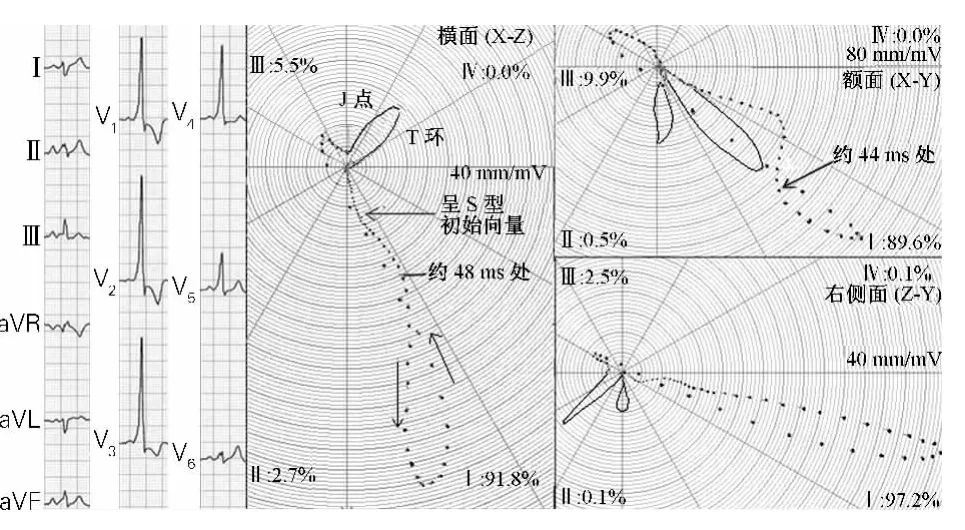
图1 A型预激的心电图和心电向量图(病例1)
心电向量图QRS环的起始部有位于左前下的扭曲的预激向量,该向量泪点显著密集,时限约40~50 ms。
横面QRS环环体呈狭长形,先顺钟向、后逆钟向作“8”字形运行;起始泪点密集部分向量呈S形迂曲,泪点密集,约48 ms,符合预激的向量特征。预激向量在左前,环体绝大部分也在左前,最大向量指向约77°,电压2.025 mV,这是心电图胸导联QRS主波均向上的原因。T环指向左后-47°,QRS-T夹角 >120°,这是 V1~ V3导联 T 波倒置、V4~V6导联T波正向的原因。
额面QRS环环体也呈狭长形,先顺钟向、后逆钟向作“8”字形运行;起始向量明显迂曲,略呈 S形,时限约44 ms,故心电图肢导联 δ波较宽,其QRS最大向量指向+40°,电压0.825 mV;终末向量在右上跨左上,终止于左下O点附近。由于T环与QRS环方向一致,因此心电图肢导联的T波与QRS波也方向一致。
右侧面QRS环实际也是呈“8”字形,作先逆钟向、后顺钟向运行;起始向量泪点明显密集,时限约44 ms,呈明显迂曲。QRS环最大向量指向15°,电压2.025 mV;终末向量在后上;环体绝大部分位于前下方。
例2:患者男,35岁,心电图(图 2)示:心率103 次/min,P-R 间期 0.10 s,QRS 时限 0.14 s;各导联QRS起始处有δ波,其中Ⅲ、aVR导联的δ波负向,Ⅰ、Ⅱ、aVL、aVF导联及 V1~V6导联 δ 波向上,V1~V5导联均以R波为主。符合A型预激的心电图特征。

图2 A型预激的心电图和心电向量图(病例2)
注意在图2中,Ⅲ、aVF导联呈QS型,Ⅱ导联呈rS型,兼有ST段轻度抬高,易与下壁心肌梗死相混淆。
心电向量图3个面的QRS环起始向量明显迂曲、泪点密集,时限约40 ms;预激向量在左前下,QRS环主体向量在左前上,符合A型预激的心电向量图特征。
由于额面预激向量在左侧稍偏下,因此Ⅰ、aVL导联的δ波正向,aVF导联δ波大部分在等电位线。此外,由这份A型预激心电向量图可见,额面QRS环呈略长的扇形,逆钟向运行;起始向量呈S形弯曲,40 ms内泪点密集,指向左下,不符合下壁心肌梗死。
横面QRS环呈顺钟向运行;起始向量指向左前,仅呈轻度弯曲;泪点明显密集,约40 ms。因为预激向量在左前方,所以胸导联δ波均为正向。
该例患者的旁道考虑在左后间隔附近,下端直达左心室隔面;其心室下壁心肌除极时,所产生的预激向量指向上方,投影在下壁导联上,致使Ⅱ、Ⅲ、aVF导联QRS波群呈QS型或rS型。
2.2 B型预激的心电向量图诊断
对于B型预激,预激向量位于左后象限(第Ⅳ象限),预激部位在右心室侧壁(少数在右心室后基底部);激动由右下前向左上后传导,预激向量及QRS环最大向量位于第Ⅳ象限,预激部位在右心室基底部外侧缘,激动传导由右下前指向左上后,预激向量位于左后 -30°~ -60°[1,4]。心电图上 V1导联的δ波和QRS波主波向下(少数δ波向上),V6导联的δ波和QRS主波向上。此型预激易误诊为左心室肥大、左束支阻滞,以及前壁或前间壁心肌梗死。
例3:患者男,26岁,心电图(图3)示:P-R间期0.09 s,QRS时限0.146 s;各导联 QRS 起始部有 δ 波,Ⅲ、aVR导联的δ波负向,V1导联的δ波正负双向,其他胸导联δ波正向。V1~V3导联QRS均呈rS型,V4~V6导联呈R型。符合B型预激的心电图特征。
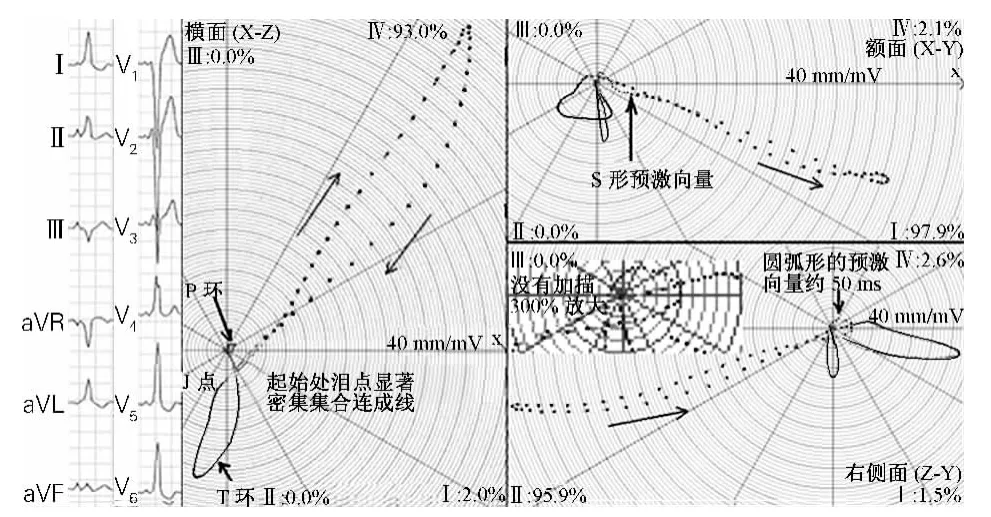
图3 B型预激的典型心电图和心电向量图
B型预激的心电图与左束支阻滞很相像,主要差别是前者的P-R间期短、QRS起始部位有δ波。个别δ波电压高、时限窄者,容易与左束支阻滞伴短P-R间期综合征相混淆;伴房颤者就更难判断。但二者在心电向量图上却有明显差别。
心电向量图3个面的QRS环起始向量明显迂曲、泪点密集,时限约50 ms。右侧面放大300%的图围绕着O点近圆形的起始向量泪点密集、较清晰可见。预激向量在左前上跨左前下,QRS环主体向量在左后下,符合B型预激的心电向量图特征。
额面QRS环呈狭长重“8”字形,作先顺钟向、后逆钟向、再顺钟向运行;QRS环起始向量呈S形弯曲,初始40 ms内泪点密集,起始部分约22 ms在左上,呈近弧形,随后转到左下;最大向量指向约18°,电压1.925 mV;终末向量在左上跨右上,T环呈底边向下的三角形,在右下为主。
由于预激向量在左上跨左下,因此Ⅰ、aVL导联δ波正向,aVF导联δ波大部分在等电位线,aVR导联δ波负向。T环呈底边向下的三角形,在右下为主,故心电图下壁导联T波正向,Ⅰ、aVL导联T波倒置。
横面QRS环呈顺钟向运行,起始向量指向左前约60°方向;泪点密集呈线样,振幅达 0.15 mV(6 mm)处突然反折,与初始部分构成约70°直指左后运行;98%的环体在第Ⅳ象限,最大向量指向约-56°方向,电压2.25 mV,回心支泪点无明显密集,终末向量止于右前约105°处,O-J向量0.25 mV,T环指向105°。
由于最大向量指向约-56°方向,终末向量止于右前约 105°处,O-J向量 0.25 mV,T 环指向 105°,因此心电图上V1、V2导联呈rS型,ST段呈上斜型抬高,T波正向,V5、V6导联呈R型,ST段呈下斜型压低,T波倒置。此外,预激向量与V1导联轴基本垂直,从而其心电图的V1导联δ波接近水平,其他胸导联δ波均为正向。
例4:患者男,36岁,临床无器质性心脏疾病。心电图(图4)示:心率76 次/min,P-R 间期0.113 s,QRS时限0.134 s;各导联QRS起始部有 δ波,Ⅲ、aVR、aVF、V1、V2导联的 δ 波为负向,其他导联 δ 波正向。V1、V2导联 QRS呈 QS型,V4~V6导联呈R型;R波为主导联ST段呈水平型或略下斜型压低(0.05~0.1 mV),伴T波低平或浅倒置。符合B型预激的心电图特征。
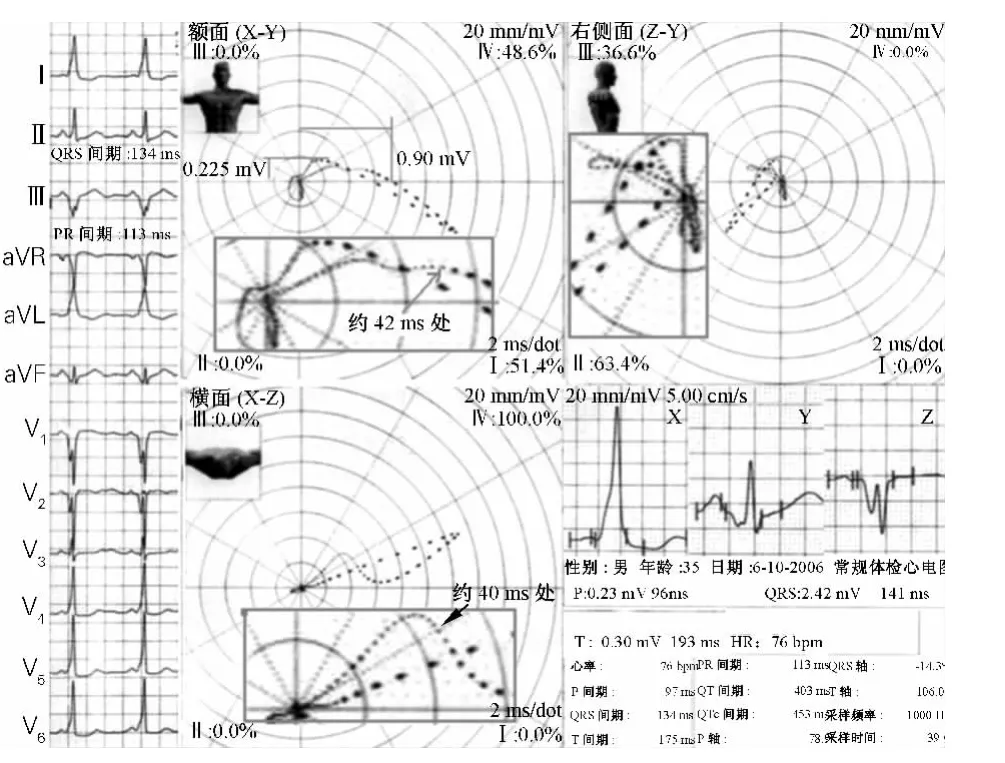
图4 B型预激的心电图和心电向量图
心电向量图3个面的QRS环起始向量明显迂曲、泪点密集,时限约40 ms;预激向量在左后上,QRS环主体向量在左后下。这是V1、V2导联有负向δ波的B型预激的心电向量图特征。
额面QRS环环体呈狭长弯曲的“8”字形,作先逆钟向、后顺钟向运行;最大向量约18°,起始向量泪点密集,位于左上方(约40 ms),与离心支的一部分构成M形迂曲;向上电压0.225 mV,左上向量0.9 mV,此为预激向量所致,不能凭此诊断下壁心肌梗死。由于预激向量在左上,因此Ⅰ、aVL导联的δ波正向,Ⅲ、aVF、aVR导联的δ波负向。
横面QRS环呈先顺钟向、后逆钟向运行,起始向量指向左后约-45°;泪点密集,呈显著的S形弯曲,左右跨度约40°,长度接近R向量的1/2。该预激向量投影于V1、V2导联轴负侧,所以其心电图上V1、V2导联δ波为电压较大的负向波。
右侧面QRS环起始部迂曲、扭结,较难分辨其走向,但QRS环主体呈顺钟向运行,最大向量指向后下方,起始部扭曲、泪点密集。
例5:患者男,38岁,可疑冠心病。心电图(图5a)示:平均心室率约177次/min,P波消失,QRS时限140 ms;R-R间期绝对不规则,最长的R-R间期>短 R-R 间期的2 倍;QRS波Ⅰ、aVL、V5、V6导联呈 R型,ST段呈下斜型压低0.1~0.3 mV,T波倒置。室壁激动时间 >0.05 s(图 5a),甚至 >0.065 s,酷似完全性左束支阻滞的心电图特征。此外,Ⅱ、Ⅲ、aVF导联呈rS型,有时呈QS型,ST段呈上斜型抬高0.1~0.2 mV,T波正向,易与下壁心肌梗死相混淆。通常遇到这样的心电图都会诊断:房颤伴完全性左束支阻滞,心电轴左偏,下壁导联异常QS波。

图5 房颤伴B型预激的心电图和心电向量图
根据这份心电图,真的要诊断为房颤伴完全性左束支阻滞吗?还是应该诊断为房颤伴B型预激?由于临床上针对二者治疗的用药策略不同,特别是在心力衰竭的情形下,房颤伴预激是不允许使用洋地黄制剂的,因此还是确诊后再治疗为好。
图5b为该患者经治疗后的转复图,是经心电向量图确诊为房颤伴预激后所追踪记录的心电图。图中各导联QRS起始处均有较清晰的δ波,下壁导联的QRS与δ波依然为负向,符合B型预激的心电图特征。
基于图5b,由图5a诊断房颤伴预激就有了依据。但如果借助于心电向量图,则用不着分析转复图便可下预激诊断。故临床上如果做出这样的心电图,最好通过心电向量图来协助诊断。图6是例5患者所做的心电向量图。
该心电向量图3个面的QRS环起始向量传导延缓,时限约30~48 ms,QRS环的主体在左后上,符合B型预激的心电向量图特征。
额面QRS环呈纺锤形,逆钟向运行;起始向量泪点密集,回心支的泪点比离心支明显稀疏;最大向量指向左上约-22°处,电压2.05 mV,终末向量在右下,QRS-T夹角约160°。
横面QRS环呈半圆形,逆钟向运行;82.1%的环体在左后,起始向量泪点密集,指向左前,时限约40 ms,最大向量指向左后 - 30°,电压 2.15 mV,QRS-T夹角约167°。
右侧面QRS环呈狭长的“8”字形,先逆钟向、后顺钟向运行;起始向量指向前上,泪点密集,时限约48 ms,最大向量电压1.39 mV,终末向量在前上跨前下。
额面QRS环99.4%的环体在X轴上方,故其心电图上Ⅱ、Ⅲ、aVF导联呈QS型;离心支的泪点比回心支明显密集,可以排除完全性左束支阻滞;3个面中有2个面的最大向量>2.0 mV;预激情况下,QRS环的电压可增大,易误诊为左心室肥大,也可掩盖左心室肥大。
例7:患者男,45岁,心电图(图7)示:符合房性早搏二联律的心电图特征。平均心率96次/min,P-R间期0.14 s;QRS波起始部均有δ波,QRS时限136 ms,V1~V6导联均呈R波为主伴ST段下斜型压低及T波倒置,符合马海姆氏预激的心电图特征。Ⅰ导联S波与aVR导联r波略宽钝,时限为0.04 ~0.05 s,需考虑合并右束支阻滞。

图7 马海姆氏预激伴房性早搏二联律
心电向量图(图8)3个面QRS环起始向量扭曲,泪点密集,时限约40~46 ms。结合心电图考虑为马海姆氏预激。
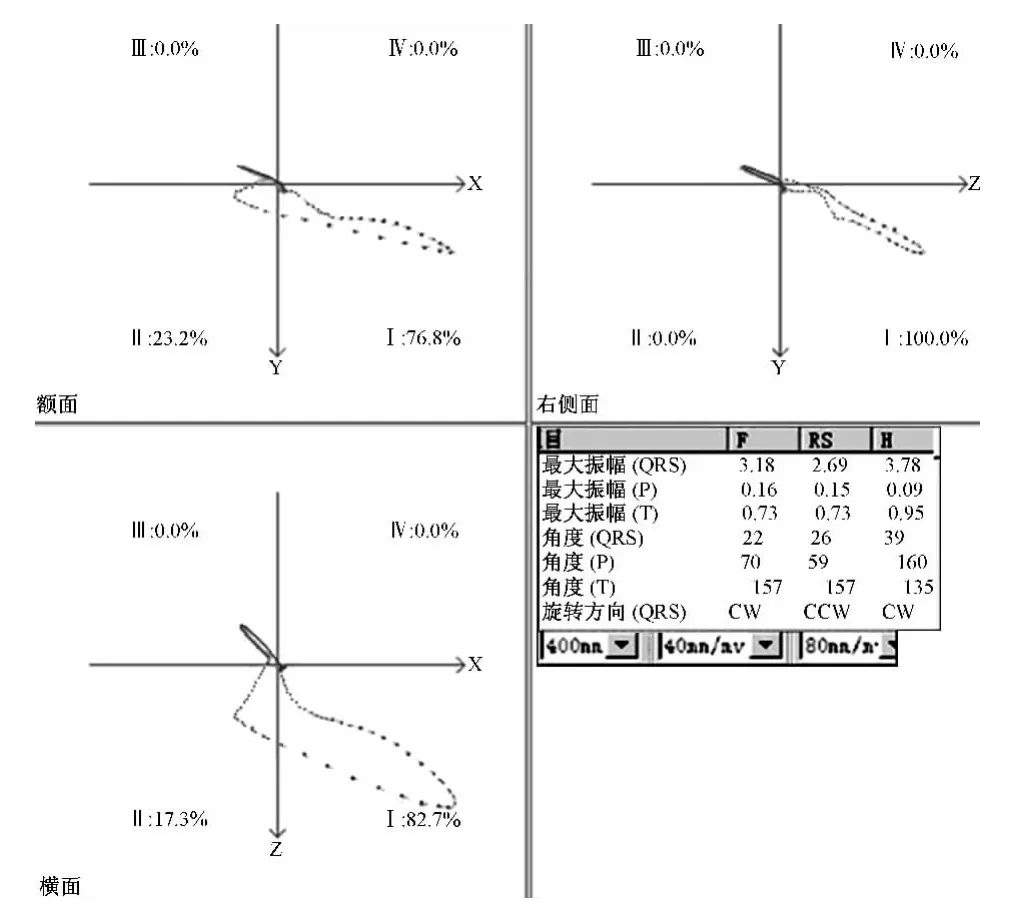
图8 马海姆氏预激的心电向量
注意QRS环终末部分泪点也明显密集,时限约34~38 ms,但横面QRS环终末向量部分在右前不呈附加环,而是呈直线形,考虑其为终末传导延缓还是右束支阻滞?结合心电图,Ⅰ导联S波与aVR导联 r波略宽钝,时限0.04 ~0.05 s,V1导联呈上升支显著切迹的R波型,考虑合并右束支阻滞。
例9:患者男,30岁,临床诊断为非梗阻性肥厚型心肌病。心脏超声示:左房左室肥大、左室壁及室间隔肥厚。心电图(图9)示:心电轴左偏-19°,P-R间期0.113 s,QRS 时限 0.191 s,Q-Tc 0.548;Ⅱ、V1~ V3导联 P 波高,电压 0.4 ~0.8 mV;Ⅰ、aVL、V1、V2、V5、V6导联R波电压均明显增高,其中V1、V2导联的R波电压高达 3.5 ~4.0 mV,R/S <1,V5、V6的 R 波电压分别达到3.8 mV、4.7 mV,且以R波为主的导联ST段呈明显下斜型压低0.1~0.5 mV,T波倒置。
由图9可见,QRS波特别宽,电压显著增高,又有明显增高的先心性P波,非常类似于右房肥大、双室肥大伴ST-T改变的心电图表现。但超声显示仅左房左室肥大、左室壁及室间隔肥厚(左房4.6 cm×5.2 cm,左室4.2 cm ×6.8 cm,右房3.2 cm ×4.4 cm,右室2.7 cm ×5.2 cm;左室后壁舒张厚度1.6 cm,室间隔舒张厚度1.8 cm),未见右房右室肥大。该图中几乎所有导联的QRS波起始部有顿挫或有电压较高的切迹波形,酷似碎裂QRS波[6]。
图10与图9为同一患者的心电向量图。由图10可见,额面QRS环呈逆钟向运行,起始向量在左下并出现扭结,泪点密集,时限约66 ms;最大向量指向左下约22°,电压2.7 mV,T环与 QRS环方向相反。
横面QRS环呈先逆钟向、后顺钟向的“8”字形运行,起始向量泪点密集,指向左偏前,时限约58 ms,并出现扭结;最大向量指向左后 -32°,电压为3.2 mV。T环与QRS环方向相反。

图10 肥厚型心肌病伴A型预激的心电向量图
右侧面QRS环呈顺钟向运行,起始向量指向前下约10°,电压1.2 mV;最大向量指向后下约146°,电压1.9 mV。终末向量在后下,时限约26 ms。
心电向量图3个面QRS环的起始向量泪点明显密集、迂曲伴扭结,时限约58~66 ms,符合预激心电向量图的特征。预激向量在左前下 ,QRS环主体在左后下,考虑A型预激的心电向量图特征。心电图上酷似碎裂R波的不是异常Q波,而是δ波。额面与横面最大向量分别达到2.7 mV和3.2 mV,高于左室肥大诊断标准所述。
由于额面与横面T环与R向量方向相反,因此心电图中以R波为主的导联T波倒置,以S波为主的导联T波正向。至于为何Q-J向量(额面不在右上、横面不在右前)与心电图实际ST-T改变不相符,其是否与心脏不对称性肥厚、形态不规则和不同层面QRS环终末部分方位有明显差别有关,值得读者进一步研究。建议对这种难以解释的向量图,加做上1、2肋间层面的心电向量图来辅助诊断。
从心电图上看,例9的患者既不像A型预激,也不像B型预激,而可能与心脏畸形、心肌除极异常改变有关。注意到该患者心电图的横面起始向量位于左前,故考虑为A型预激。
[1]刘子文.临床心电学辞典[M].武汉:湖北科学技术出版社,1998:391-428.
[2]Surawicz B,Knilans T.周氏实用心电图学[M].5版.郭继鸿,洪江,译.北京:北京大学医学出版社,2004:456-478.
[3]姜树本.心电向量图诊断与图解[M].西宁:青海人民出版社,1987:92-102.
[4]王莉.预激综合征研究进展[J].现代中西医结合杂志,2011,20(32):4178-4179.
[5]邸丕凡,赵兴洲,许金鹏,等.临床心电向量学[M].石家庄:河北科学技术出版社,2009:259-272.
[6]郭继鸿.碎裂QRS波[J].临床心电学杂志,2008,17(1):60-68.

