环肺静脉消融联合去迷走神经化治疗心房颤动的临床研究
于宏颖, 潘震华, 李艳红, 邢丽娜, 黎 辉
心房颤动(房颤)是临床上最为常见的心律失常,占人口总数的1%~2%,老年患者房颤发生比例更高。房颤患者发生脑卒中与充血性心力衰竭的风险分别是正常人群的5倍和3倍。在过去的10余年中,导管消融治疗是房颤治疗领域最具突破意义的进展。然而,目前各种房颤消融策略已趋于稳定,波动于60%~85%之间,因此迫切需要进一步提高成功率。自主神经活动与房颤发生维持均有很大关系,本研究回顾性总结了房颤射频消融过程中发生去迷走效应(vagal denervation,VD)的病例,为提高房颤消融的成功率寻找方法。
1 材料与方法
1.1 病例资料
收集2011年6月—2013年6月本院住院行射频消融(RAF)治疗的心房颤动(房颤)患者50例,其中男38例、女12例,平均年龄(52.8±8.9)岁。入选标准:症状明显、服用抗心律失常药物无效或不能耐受药物治疗的阵发性房颤患者。所有患者术前均应用华法林抗凝,术前3 d改用低分子肝素5 000 u皮下注射,2次/d,手术当天停用1次;术前常规行动态心电图检查,术前1 d常规检查经食管心脏超声排除左心耳血栓。术前6 h禁食。
1.2 手术经过
所有患者局部麻醉后常规穿刺左锁骨下静脉及右股静脉,分别置入10极至冠状静脉窦。穿刺房间隔,置入2支SWART S-SL1长鞘至左心房,于前后位造影显示各肺静脉。在三维标测系统(EnSite-Velocity,St.Jude medical公司)指导下建立左心房图像,行肺静脉前庭隔离,消融温度上限43℃,功率上限30~35 W(4 mm大头电极导管),维持冷盐水(肝素盐水)灌注(17 ml/min),保证消融导管远端与心房壁贴靠良好的情况下,放电逐点消融并取点,每次消融30 s左右,或局部心房电位幅度明显降低(下降 >80%或电位振幅绝对值 <0.1 mV),每例患者的消融终点达到肺静脉完全隔离。观察并记录消融术中发生VD的情况,其定义为,消融后10 s内出现窦性心动过缓,心率 <50次/min,房室阻滞或伴有低血压,此时在70次/min起搏下,继续消融直至迷走反射消失。记录发生VD的消融靶点位置。出现VD的患者归为VD阳性组,其余为VD阴性组。
1.3 术后处理和随访
患者服用抗心律失常药物3个月,给予普罗帕酮450 mg/d,共3个月;华法令抗凝治疗调整药物剂量达凝血酶原时间国际正常化比值(INR)2.0~3.0,治疗3个月。术后3个月复查超声心动图。术后早期心律失常复发的处理:术后1周内发生房颤、房性心动过速(房速),不论阵发性或持续性不进行再次消融,可加用美托洛尔等药物控制心室率,1周后仍持续发作的房速或房颤则给予电复律。再次消融在术后3个月以后进行。
1.4 统计学方法
采用SPSS13.0软件进行统计学分析,所有计量资料用均数 ±标准差s)表示,计数资料用χ2检验,组间比较用配对t检验,P<0.05为差异有统计学意义。
2 结果
本组50例患者中,36例患者的房颤被消融终止且不能再被诱发,19例患者在术中出现VD,表现为窦性心动过缓,长RR间歇2 350 ms,平均心率30~40次/min(图1)。平均随访6个月,VD阳性组和阴性组分别有84.2%(16/19)和64.5%(20/31)的患者不服药物亦无房颤发生。VD阳性组疗效明显高于VD阴性组,差异有统计学意义(P<0.05)。产生VD的消融位点多位于右上下肺静脉口(图2)。
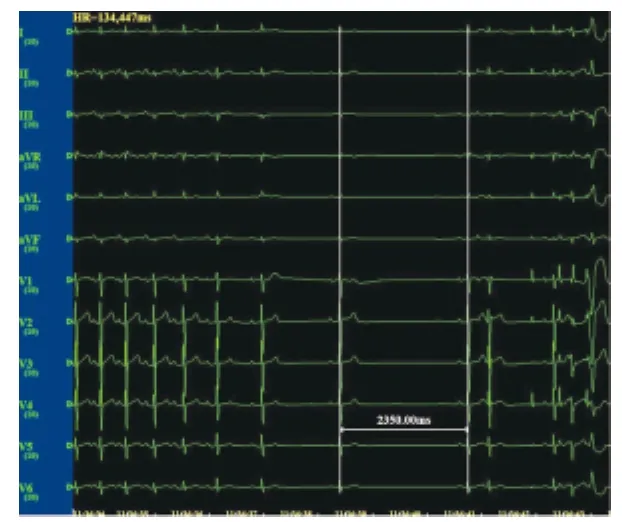
图1 术中迷走反应RR间期2.3 s
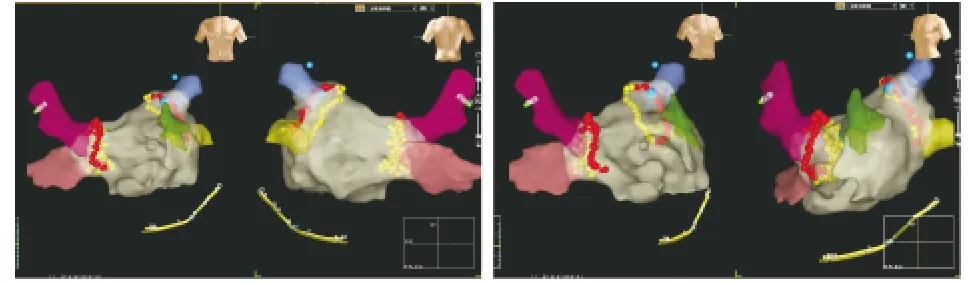
图2 左心房三维图像及消融靶点
3 讨论
近年的研究表明,迷走神经过度兴奋与一部分房颤的发生机制密切相关。以迷走神经丛为消融靶点,实现心房去迷走神经化,或与其他消融策略联用能进一步提高房颤治愈率。迷走神经的节前神经元位于延髓的迷走神经背核和疑核,节前纤维与其他神经混合后汇成颈迷走神经干下行至心脏,在心脏表面形成神经节(ganglionatedplexi,GP),神经节分布在心脏表面的脂肪垫中,人类至少有7个神经节,其中4个主要的神经节临近肺静脉与左心房交界外侧1~2 cm处,分别为左上神经节、左下神经节、右上神经节和右下神经节[1-4]。上腔静脉神经节位于上腔静脉与右心房后壁连接处[5](图3)。每个神经节内含有200~2 000个神经元,这些神经元发出节后纤维支配心脏。本研究记录发生去迷走效应的消融靶点多位于右上下肺静脉口,与图3中神经节分布位点相似。

图3 心脏表面神经节示意
房颤的发生与交感神经与迷走神经的兴奋性增高有关,房颤的维持在更大程度上则有赖于心房肺静脉肌袖动作电位时程(APD)和心房有效不应期(ERP)的缩短,而APD和ERP的缩短则主要由迷走神经末梢释放其递质乙酰胆碱所介导[6]。这成为很多心脏中心房颤RFA治疗过程中以神经节为消融靶点的理论依据。Pappone等[7]在房颤RFA治疗过程中,发现297例患者中的34%左房内某些位点对高能量射频电流产生显著心动过缓等迷走反应,针对这些位点继续消融可使迷走反应消失。经过12个月的随访,术中有迷走反应的患者99%无房颤复发,而术中没有迷走反应的患者仅有74%患者无房颤复发。唐闽等[8]研究发现肺静脉口周围消融过程中发生VD可伴有房颤消融成功率的明显增加(VD阳性组与VD阴性组比较96.17%比58.18%)。根据GP解剖学定位,并结合消融过程中出现VD,即消融后10 s内出现窦性心动过缓,心率 <50次/min,或房室传导时间>2.0 s,房室阻滞或伴有低血压,确定为迷走神经节分布区。本组50例患者中19例(38%)出现迷走反应,经肺静脉口联合去迷走消融后,VD阳性组疗效明显高于VD阴性组(84.21%比64.51%,P<0.05),随访6个月VD阳性组房颤成功率明显高于阴性组。因此,可推测在房颤RFA中联合去迷走化,可提高房颤RFA的成功率,但仍缺少进一步长期随访数据,无法证明长期效果。此外,消融神经节同时存在一定的风险。由于左房后壁的两组神经节与食管均紧密相邻,因此,当经心内膜消融神经节时,消融能量有时会影响到食管,轻则会损伤分布到食管的迷走神经纤维,导致胃运动减弱,胃排空障碍等胃麻痹症状[9],重者则可能导致左房-食管瘘这一致命性并发症。虽然,这一并发症少有报道,但房颤去迷走神经节消融的长期效果需进一步随访观察。
[1] Po SS, Nakagawa H, Jackman WM.Localization of left atrial ganglionated plexi in patients with atrial fibrillation [J].J Cardiovasc Electrophysiol, 2009, 20: 1186-1189.
[2] Katritsis D, Giazitzoglou E, Sougiannis D, et al.Anatomic approach for ganglionic plexi ablation in patients with paroxysmal atrial fibrillation[J].Am J Cardiol, 2008, 102: 330-334.
[3] Danik S, Neuzil P, d’Avila A, et al.Evaluation of catheter ablation of periatrial ganglionic plexi in patients with atrial fibrillation[J].Am J Cardiol, 2008: 578-583.
[4] Pokushalov E, Romanov A, Shugayev P, et al.Selective ganglionated plexi ablation for paroxysmal atrial fibrillation [J].Heart Rhythm,2009,6:1257-1264.
[5] Pauza DH, Skripka V, Pauziene N, etal.Morphology,distribution,and variability of the epicardiac neural ganglionated subplexuses in the human heart[J].Anat Rec, 2000, 259: 353-382.
[6] Patterson E, Po SS, Scherlag BJ, et al.Triggered firing in pulmonary veins initiated by in vitro autonomic nerve stimulation[J].Heart Rhythm, 2005, 2: 624-631.
[7] Pappone C, Santinelli V, Manguso F, et al.Pulmonary vein denervation enhances long-term benefit after circumferential ablation for paroxysmal atrial fibrillation [J].Circulation, 2004,109:327-334.
[8] 唐 闽,姚 焰,张劲林,等.肺静脉口周消融造成去迷走效应对心房颤动消融效果的影响 [J].中华心律失常学杂志,2005, 9: 110-114.
[9] Pisani CF, Hachul D, Sosa E, et al.Gastric hypomotility following epicardial vagal denervation ablation to treat atrial fibrillation [J].J Cardiovasc Electrophysiol, 2008, 19: 211-213.