22例胰腺实性-假乳头状瘤患者的CT结果分析
汪黎明 张静静
1.武警浙江省总队嘉兴医院影像科,浙江嘉兴 314000;2.南京医科大学,江苏南京 210029
经济水平的提升使得人们的生活质量得到了一定程度的改善,现代人们对于医疗保健的重视程度也随之增高,而消化道疾病作为临床上发病率较高的一类疾病,更是受到了社会各界的广泛关注。消化道肿瘤在消化道疾病中占有较大的比重,然而胰腺实性-假乳头状瘤(SPTP)却是一种在临床上较为少见、发病率较低,组织来源尚未得到统一定论的分化程度较低的恶性肿瘤[1]。据统计,这类肿瘤在所有胰腺良性与恶性肿瘤中的比例仅为2.7%,且绝大多数的发病群体为年轻女性[2]。在临床上常用的辅助诊察手段有CT、超声诊察等,对于疾病的发现与确诊有着重要意义。因此,本研究对胰腺实性-假乳头状瘤患者的CT报告与病程记录进行回顾性分析,探讨了该疾病的CT诊断与鉴别诊断。
1 资料与方法
1.1 一般资料
选取2012年11月~2013年 1月武警浙江省总队嘉兴医院消化内科收住入院的胰腺实性-假乳头状瘤患者22例为观察对象,患者年龄16~42岁,平均(24.3±2.1)岁,其中男 1例,女 21例。5例患者在腹部触诊时可扪及包块,其余患者未出现任何阳性体征。临床表现:主要症状表现为腹部疼痛且伴有反酸、纳差等消化道症状的有7例;无明显疼痛的有15例,其中体检时发现腹部占位的有11例,其余4例均为已行过 SPTP切除手术后 5~10年内复发腹腔肿瘤,见表1。选取标准:①所有患者均接受手术切除治疗,并经过病理学以及免疫组织化学证实所患疾病为胰腺实性-假乳头状瘤;②所有患者均未患有影响本研究结果的任何其他脏器或系统疾病,且患者的精神意识均为正常。

表1 22例患者的临床资料
1.2 方法
1.2.1 病理学检查方法 对采用所选取的患者在接受手术治疗时在病灶范围内选择多个点取样做病理标本检查,观察治疗范围内的组织与周围组织的关系。病理学检查按照常规病理学切片检查的步骤进行:首先对病理切片进行苏木精-伊红染(HE)色以及过碘酸反应(PAS)染色处理,免疫组织化学染色依照Envision法进行,同时假设阳性对照与阴性对照;然后,将染色后的病理切片进行脱蜡水洗处理,放置于pH为6的柠檬酸缓冲液中煮沸并保温各10 min,进行抗原修复处理;最后,选择适当的第一抗体,并根据二氨基联苯胺(DAB)显色结果判断病理切片染色的阴性与阳性。
1.2.2 CT检查方法 CT扫描前对患者进行静脉造影处理,使用二丙醇胺乙酰胺酸(优维显)溶液(90±10)mL作为造影剂,以3.25 mL/s的速度沿肘静脉注射入检查者体内,动脉期及门静脉期的延迟时间分别为(25±5)、(62±3)s[3]。 所有患者均在美国 GE 螺旋 CT 机的条件下行扫描检查[4],调整CT机参数,电压设定为120 kV,电流 150 mA,扫描层厚度设定为 0.5 cm,螺距为1,层间距离0.5 cm,扫描位为横轴,扫描范围为横膈顶端至肾脏下级之间区域,扫描方式为平扫以及增强CT扫描。CT扫描需要在两名临床工作经验丰富的医师操作下进行,并采用两名医师同时阅片的方式,对患者CT图像中显示的病灶的形状、大小、病灶边缘清晰程度、囊性成分与实性成分比例、囊壁特点以及CT强化特点进行分析。
2 结果
患者的CT检查结果:癌变部位在胰脏头部9例,胰脏体部或尾部10例,腹膜后2例;CT平扫结果提示肿瘤为圆形、卵圆形或呈现分叶形,边缘较清楚,大多可见完整的包膜;CT下可见肿瘤内部有囊性与实性成分,但囊实性成分的比例不同,其中,以囊性成分为主13例,囊实成分相仿6例,实性成分为主3例。见表2。病变部位在胰头部和的CT图像如图1所示:呈囊实性,以囊性成分为主,见强化包膜,中心可见高密度钙化灶。病变部位在胰尾部分别如图2所示:呈椭圆形,密度稍低,较均匀。

表2 22例患者CT报告结果
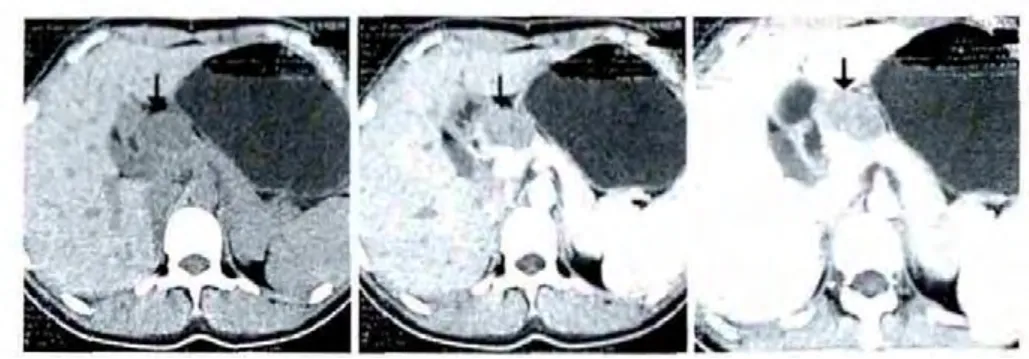
图1 病变部位在胰头部的CT表现
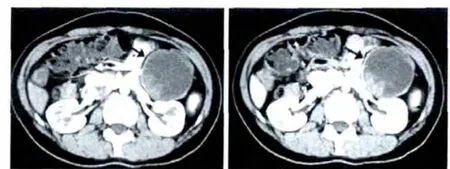
图2 病变部位在胰尾部的CT表现
3 讨论
在临床上的病理学领域中,SPTP又可称为实性-乳突状上皮肿瘤、乳头状囊性肿瘤等,是一类发病率较低、恶性分化程度较低的消化道肿瘤。SPTP早在20世纪50年代末期被首次发现,并以首次发现者的名字命名,直至1996年被世界卫生组织更名为SPTP并沿用至今[5]。
3.1 胰腺实性-假乳头状瘤的发病特点
SPTP可见于胰腺的任何位置,在临床上以发生于胰腺头部与胰腺尾部最为常见,病灶部位在腹膜后与肝脏处也偶尔可见,且病灶通常以单个独立形态出现,复合发生在胰腺以外器官及系统的较为少见[6]。据报道,SPTP的患者通常无临床体征,少数会出现腹部胀痛及胃肠道反应[7]。本研究中病灶部位在胰脏头部的有11例,病灶部位在胰脏体部或尾部的有10例,病灶部位在腹膜后的有1例,且22例患者中只有7例患者有腹部不适等症状发生,其余15例均无任何症状,与文献中记载无异。此外,SPTP的高发人群为年轻女性[6],据统计,该疾病在 10例患者中有 9例为女性患者,且该疾病的平均发病年龄为(22.00±2.17)岁。由于该疾病的恶性分化度较低,通常在手术治疗后患者的存活率较高。本研究中的22例患者的平均年龄为(24.3±2.1)岁,且其中有 22例女性患者,与文献中的数据相吻合。
3.2 CT在SPTP诊断和鉴别诊断中的作用
通常来说,在胰腺疾病的诊断与鉴别诊断过程中,CT技术往往担当了重要的角色。就STPT而言,其CT检查报告具有较强的特异性,肿瘤在CT下可见明显包膜,且包膜完整性高、厚度较大、边界清晰,且不同患者的CT提示肿瘤存在有不同比例的囊性成分与实性成分两种结构[7]。在CT平扫下的实性成分呈现密度较低的影像,造影后动脉期呈现较轻程度的强化,门静脉期则强化明显,囊性结构在CT平扫与增强扫描下均呈现较低密度的影像。例如,在CT下还可见到其他表象如病灶钙化、周围血管受累等,而这些情况都在临床上较为少见的。此外,SPTP一般不会造成胰管与胆道系统的扩张,只有部分病变部位在胰腺头部且肿瘤体积较大的病灶会对胰管与胆道系统产生压迫作用。
3.3 鉴别诊断要点分析
除上述几点之外,在诊断SPTP时还应注意与无功能性胰岛细胞瘤、胰腺囊腺瘤、胰腺癌等病症的区分[7],上述几种疾病的鉴别诊断要点如下所述:
3.3.1 无功能性胰岛细胞瘤 疾病患者的临床体征大多数不明显,CT结果提示多为突出胰腺表面的囊性与实性占位病变,病灶周围可出现钙化,然而在增强CT扫描下患者的动脉期与门静脉期的强化度明显高于胰腺组织,此外,动脉期病变强化度比门静脉期的高,这与SPTP的强化程度不同,后者在CT增强下的强化度比胰腺组织低,且强化呈渐进性改变。
3.3.2 胰腺囊腺瘤 此病在中老年女性患者中常见,囊性结构占有大部分比例,病灶内部可发现分隔与壁结节,且在增强CT下会呈现强化。
3.3.3 胰腺癌 该病是一种消化道恶性肿瘤,高发于中老年人,病灶边缘不清晰,增强CT下无明显变化,病变易侵袭周围组织、血管与脏器[8-10]。
综上所述,通过本研究中对STPT的CT诊断及鉴别要点的阐述,认清该疾病的CT表现特点与类似疾病的鉴别诊断注意事项,从而可有效避免误诊的发生。
[1]缪飞,展颖,王晓颖,等.胰腺实性-假乳头状瘤的 CT诊断和鉴别诊断[J].中华放射学杂志,2013,10(5):101-102.
[2]李斌,秦明伟,肖雨,等.胰腺实性假乳头状瘤的CT诊断及鉴别诊断[J].中国医学科学院学报,2011,12(2):128-129.
[3]胡良波,杜瑛,杨全,等.胰腺实性-假乳头状瘤的 CT和MRI诊断及鉴别诊断 [J].中国临床医学影像杂志,2009,7(3):314-316.
[4]韩金霞,韩桂华,王静,等.胰腺实性-假乳头状瘤病理分析及鉴别诊断初探[J].中国社区医师:医学专业,2013,8(3):108-109.
[5]林增如,董铿,郑春红.胰腺实性假乳头状瘤的CT诊断[J].中国 CT 和 MRI杂志,2011,6(12):264-265.
[6]苏宇征,孙斌,薛蕴菁,等.胰腺实性假乳头状瘤的 CT和 MRI诊断[J].中国 CT 和 MRI杂志,2010,4(20):253-254.
[7]王佳,张伟强,王立章,等.胰腺实性假乳头状瘤的 CT诊断 9 例分析[J].肿瘤学杂志,2013,2(14):367-368.
[8]周海洋,吴剑挥,郝纯毅.胰腺实性假乳头状瘤 27例临床诊疗分析[J].临床肝胆病杂志,2013,29(1):54-57.
[9]陈杰.胰腺肿瘤的病理诊断和鉴别诊断[J].临床肝胆病杂志,2013,29(1):45-49.
[10]张杰,温平贵,杜秀琴.胰腺实性假乳头状瘤 CT表现与鉴别诊断[J].医药论坛杂志,2011,04(30):189-191.

