门冬胰岛素与人胰岛素对糖代谢异常患者的效果研究
司丽娟
糖代谢异常若得不到合适的治疗则可能发展成为糖尿病,糖代谢异常患者其发生心血管疾病的几率也会随之增加,从而增加患者死亡的风险[1]。随着我国国民生活水平的提高以及临床血糖筛查水平的提高,目前我国血糖异常者的检出率逐年上升[2]。糖代谢异常患者可经口服降糖药物达到降低血糖的目的,但仍有部分患者经口服降糖药物后效果仍不理想的,对于此类患者对其进行胰岛素补充治疗,其临床治疗效果目前已普遍获得临床医师的认可及接受[3]。门冬胰岛素通过基因重组技术改变原来胰岛素的结构,从而让其临床疗效更佳[4]。与可溶性人胰岛素相比,门冬胰岛素起效更快,其作用时间短[5]。由于药效快速起效,因此患者只需在须紧邻餐前注射门冬胰岛素即可在短时间内达到降低血糖的效果[6]。基于门冬胰岛素纵多的优点,因此自上市以来一直获得不错的反响,与人胰岛素相比其具有更好的代谢动力学,能有效控制患者餐后血糖水平及低血糖的发生[7]。我院对糖代谢异常患者分别采用门冬胰岛素及人胰岛素进行治疗,报告如下。
1 资料与方法
1.1 一般资料 选取我院2011年6月至2012年6月收治的糖代谢异常患者60例,男32例,女28例;年龄28~81岁,平均年龄(58±6)岁;Ⅰ型糖尿病患者6例,Ⅱ型糖尿病患者54例。患者随机分为观察组及对照组,每组30例。2组患者性别比、年龄、疾病分型差异无统计学意义(P<0.05)。所有患者均符合1999年世界卫生组织对糖尿病的临床诊断标准。纳入标准:(1)持续口服降糖药物超过3个月以上而血糖得不到有效控制;(2)空腹血糖(FBG)7.0~13 mmol/L;(3)体重指数19~30 kg/m2。排除有严重心、肝、肺、肾疾病的患者。
1.2 方法 患者入院后严格限制饮食,每天进行相应的运动。观察组患者于晚餐前注射门冬胰岛素(诺和诺德中国制药有限公司),对照组患者分别于早晚餐前30 min注射人胰岛素(诺和诺德中国制药有限公司),每天监测患者早、午、晚餐前及餐后2 h的血糖水平,并根据患者血糖水平调整胰岛素的使用量,将患者空腹及餐后2 h的血糖值分别控制在7 mmol/L及8 mmol/L,2组患者持续治疗12周,并在0、8及12周结束时采用罗氏血糖仪对2组患者进行早、午、晚餐前、餐后2 h及睡前等7个时间段的空腹血糖值测量[8]。记录2组患者血糖下降时间及低血糖事件发生的情况。对于低血糖产生的意识模糊或需要行葡萄糖静脉注射的患者均视为严重低血糖。
1.3 统计学分析 应用SPSS17.0统计软件,计量资料以±s表示,采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组患者疗效比较 治疗后8周及12周结束时血糖值显著低于治疗前,差异有统计学意义(P<0.05);观察组患者治疗后早、晚餐后2 h患者血糖值下降幅度大于对照组(P<0.05)。见表1。
2.2 2组患者胰岛素下降至标准值所需时间 2组患者胰岛素下降至正常水平所需的时间比较差异有统计学意义(P <0.05)。见表2。
2.3 2组患者胰岛素剂量分析 对照组患者胰岛素使用剂量较观察剂量高,但两者差异无统计学意义(P>0.05)。见表3。
2.4 2组患者低血糖发生情况 观察组患者低血糖发生率为13.3%明显低于对照组的30.0%,差异有统计学意义(P<0.05)。见表4。
表1 2组患者血糖比较n=30,mmol/L,±s
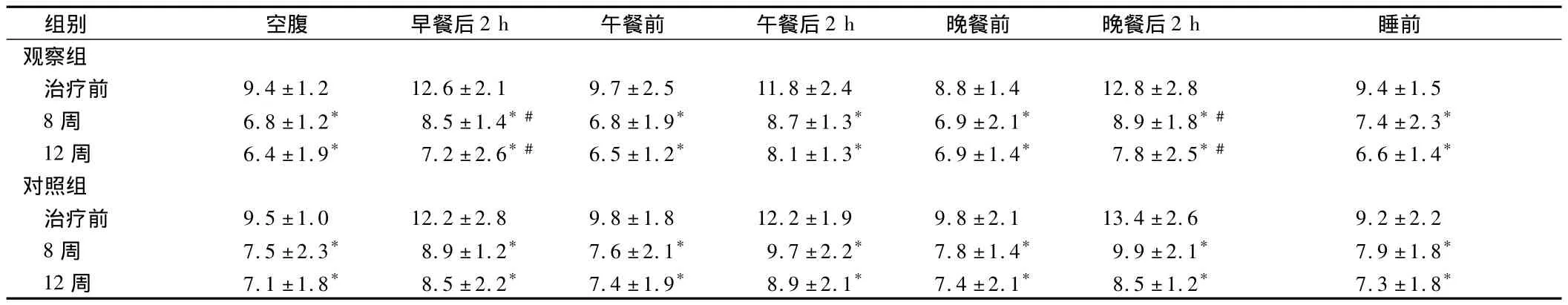
表1 2组患者血糖比较n=30,mmol/L,±s
注:与治疗前比较,*P <0.05;与对照组比较,#P <0.05
组别 空腹 早餐后2 h 午餐前 午餐后2 h 晚餐前 晚餐后2 h 睡前观察组治疗前 9.4±1.2 12.6±2.1 9.7±2.5 11.8±2.4 8.8±1.4 12.8±2.8 9.4±1.5 8周 6.8±1.2* 8.5±1.4*# 6.8±1.9* 8.7±1.3* 6.9±2.1* 8.9±1.8*# 7.4±2.3*12周 6.4±1.9* 7.2±2.6*# 6.5±1.2* 8.1±1.3* 6.9±1.4* 7.8±2.5*# 6.6±1.4*对照组治疗前 9.5±1.0 12.2±2.8 9.8±1.8 12.2±1.9 9.8±2.1 13.4±2.6 9.2±2.2 8周 7.5±2.3* 8.9±1.2* 7.6±2.1* 9.7±2.2* 7.8±1.4* 9.9±2.1* 7.9±1.8*12周 7.1±1.8* 8.5±2.2* 7.4±1.9* 8.9±2.1* 7.4±2.1* 8.5±1.2* 7.3±1.8*

表2 2组患者胰岛素下降至标准值所需时间比较
表3 2组患者胰岛素使用剂量比较n=30,U,±s

表3 2组患者胰岛素使用剂量比较n=30,U,±s
32±18 12±6对照组组别 最大使用剂量 平均每日使用量观察组33±18 12±7

表4 2组患者低血糖发生情况 n=30,例(%)
3 讨论
糖代谢异常尤其是慢性高血糖是导致胰岛细胞功能受损的主要原因,血糖持续升高会导致β细胞中的糖含量升高,从而发生葡萄糖中毒,长期高血糖会导致葡萄糖信号传导及氧化过程受到损害,从而造成β细胞功能异常[9]。同时高血糖还会对葡萄糖转运因子造成影响,从而导致葡萄糖利用率降低,导致糖原合成酶的活性受到抑制,从而导致糖原合成受阻,血糖清除功能下降,使得胰岛素的作用进一步受到限制[10,11]。胰岛β细胞对代偿的胰岛素产生抵抗作用,从而加速期功能衰退。通过对患者实施胰岛素治疗,患者胰岛素分泌功能得到有效的改善,延缓β细胞的衰竭,有助于保护 β 细胞[12,13]。
有研究认为,餐后高血糖引致微血管疾病及糖尿病大血管的诱导因子,餐后2 h血糖的增高会导致心血管事件发生的几率增高,而心血管事件与患者空腹血糖没相关性[14]。患者餐后高血糖存在的风险较空腹血糖明显,餐后高血糖毒性是糖代谢异常患者病情恶化及进展的主要原因。人胰岛素每天用药2~3次可满足空腹时机体对胰岛素的需求,但人胰岛素由于具有可溶性的特点,从而导致其吸收延迟,即使患者在餐前30 min行皮下注射也难以满足机体对胰岛素的需求。门冬胰岛素内含70%精蛋白结合晶体及含有30%可溶性的胰岛素,餐前注射门冬胰岛素能有效满足基础及餐时对胰岛素的需求,与人胰岛素相比,能有效控制控制餐后水平,同时能有效降低低血糖事件的发生。本研究显示,2组患者与治疗前相比,在治疗8周及12周后,其血糖值显著低于治疗前(P<0.05),观察组患者治疗早、晚餐后2 h患者血糖值下降幅度大于对照组患者(P<0.05)。观察组患者血糖下降的时间显著优于对照组,差异具有统计学意义(P<0.05)。2组患者在胰岛素注射剂量上,观察组患者最高注射剂量及平均每日注射剂量较对照组患者低,在同等剂量下其降低效果更加理想。观察组患者低血糖发生率较对照组患者低(P<0.05)。由此可以说明门冬胰岛素能有效控制患者餐后及整体血糖水平,同时易于被患者接受,可有效减少低血糖事件的发生,具有使用安全、灵活、方便等优点,值得应用。
1 林昱,方懿珊,黄家庆.门冬胰岛素30与甘精胰岛素注射治疗初诊2型糖尿病临床观察.中国实用医刊,2012,39:259-260.
2 高妍,郭晓蕙,段文若,等.双时相门冬胰岛素30联合二甲双胍治疗基础胰岛素控制不佳的2型糖尿病患者:疗效及安全性评价.中华内分泌代谢杂志,2010,26:229.
3 Easy Start Study(ESS)协作组.双时相门冬胰岛素30每日1次对2型糖尿病患者的疗效和安全性.中华糖尿病杂志,2011,3:298-299.
4 赵艳荣,董淑芬,李杰,等.胰岛素泵联合门冬胰岛素与常规人胰岛素多次皮下注射治疗慢性阻塞性肺疾病合并糖尿病的疗效比较.中国糖尿病杂志,2010,18:369.
5 谢树桂.双时相门冬胰岛素30与预混人胰岛素30R治疗2型糖尿病的疗效及安全性比较.实用医院临床杂志,2011,8:328.
6 吴光秀,况晓璐.门冬胰岛素30治疗初诊2型糖尿病疗效观察.重庆医学,2009,38:387-388.
7 Mathiesen ER,Kinsley B,Amiel SA.Materal glycemia control and hypoglycemia in type1 diabetic pregnancy:a randomized trial of insulin aspart versus human insulin in 322 pregant women.Diabetes Care,2007,5:354.
8 Hod M,Damum P,Kaaja R.Fetal and perinatal outcomesin type1 diabetes pregnancy:a randomized study comparing insulin aspart with human insulin in 322 subjects.American Journal of Obstetrics and Gynecology,2008,12:362.
9 周观彦,王志远,方海燕.门冬胰岛素30治疗2型糖尿病30例.医药导报,2006,9:557.
10 陈莉,韩萍.甘精胰岛素和门冬胰岛素30治疗2型糖尿病的疗效比较.实用药物与临床,2011,18:554.
11 李锦华,曾兆良,邱宁.甘精胰岛素联合门冬胰岛素在2型糖尿病的临床应用.右江医学,2009,12:669.
12 吴全能.甘精胰岛素与门冬胰岛素治疗2型糖尿病疗效对比.临床医学,2010,7:225.
13 朱首领.甘精胰岛素联合门冬胰岛素在2型糖尿病围手术期的疗效观察.医药论坛杂志,2009,22:238.
14 吴霞.甘精胰岛素联合格列美脲与门冬胰岛素治疗2型糖尿病疗效分析.中国医药科学,2011,16:269.

