腹腔镜与开腹手术治疗早期子宫内膜癌的临床对比分析
胡 婷,王宇翮,任彦洁,石 钢
(1.四川大学华西第二医院妇产科,四川 成都 610041;2.妇儿疾病与出生缺陷教育部重点实验室,四川 成都 610041)
子宫内膜癌(endometrial carcinoma,EC)是原发于子宫内膜上皮细胞的恶性肿瘤,为女性生殖系统的三大恶性肿瘤之一,近年来,EC发病率在世界范围内呈明显上升趋势,严重威胁着妇女的身心健康[1]。目前,对于EC特别是早期EC的最有效治疗方式为手术。与传统开腹手术相比,腹腔镜手术治疗妇科恶性肿瘤已逐渐成为一种趋势。为了探讨腹腔镜手术治疗早期EC的临床疗效及应用价值,2010年1月至2012年12月我们对早期EC患者进行了腹腔镜下分期手术与同期的开腹手术病例对照比较,现报道如下。
1 资料与方法
1.1 一般资料 2010年1月至2012年12月在四川大学华西第二医院妇产科诊断为EC,手术病理分期为IA~II期,行全面分期手术患者256例,其中腹腔镜手术152例(腹腔镜组),开腹手术104例(开腹组)。纳入标准:①诊断明确的原发性EC;②子宫<12周孕;③体重指数(BMI)<35 kg/m2;④术前宫颈细胞学检查为阳性,行阴道镜检查排除宫颈恶性病变者;⑤无严重内外科合并症。排除标准:①并发其他部位恶性肿瘤;②术前行放疗、化疗及介入治疗者。两组患者平均年龄、BMI、高危因素、既往盆腔手术史、病理类型、病理分期、病理分级等方面差异无统计学意义(P>0.05),具有可比性,见表1。
1.2 手术方法 两组均采用气管插管全身麻醉,常规消毒、铺巾,术前置保留尿管。①腹腔镜组:取仰卧头低臀高膀胱截石位,阴道内置举宫器,常规建立CO2气腹,控制腹内压<14 mmHg,脐缘正上方置10 mm Trocar,左右下腹脐与髂前上棘连线中外1/3交界处、脐与耻骨联合连线中下1/3处各置直径5 mm Trocar为2、3、4操作孔。腹腔镜全盆腹探查后,留取盆腹腔冲洗液200 ml送细胞学检查。手术范围为筋膜外全子宫切除术+双侧附件切除术+盆腔淋巴结清扫术+腹主动脉旁淋巴结取样术,阴道放置T型引流管1根。②开腹组:仰卧位,取下腹正中约18~20 cm切口(左旁1 cm绕脐)。所有患者均进行全盆腹腔探查,留取盆腹腔冲洗液200 ml送细胞学检查,手术范围同腹腔镜手术,阴道放置T型引流管1根。两组均在取出子宫、双附件后立即剖视子宫,了解癌灶部位、累及宫腔面积、肌层浸润深度,所有取出组织均送病理检查。手术病理分期依据FIGO 2009分期法。术后均常规静脉预防性使用广谱抗生素3 d,根据体温波动情况调整抗生素使用时间。术后48~72 h若引流量<50 ml/24 h,拔除阴道T型引流管,术后72 h拔除导尿管。术后辅助治疗:根据患者手术病理分期、病理类型等综合因素决定放疗或化疗,化疗方案以PT方案为主(紫杉醇+卡铂),个性化治疗。

表1 腹腔镜手术与开腹手术患者一般资料比较
1.3 术中及术后观察指标 ①手术时间:切皮至完成关腹的时间;②术中出血量:腹腔镜组采取计量法即负压吸引瓶里术后的总液体量减去冲洗液的量,开腹组采取计量法加纱布称重法;③术中清扫淋巴结数目;④肛门排气时间;⑤术后镇痛药物应用情况;⑥腹腔引流量;⑦离床时间;⑧术后住院时间;⑨术后导尿管留置时间;⑩并发症:包括脏器损伤、血管损伤、尿潴留、淋巴囊肿、切口感染或脂肪液化、盆腔感染、下肢静脉血栓、肺栓塞等。随访:患者术后2年内每3个月随访1次,3~5年每半年1次,5年以后每年1次,包括阴道及盆腔检查、阴道细胞学涂片、胸片、血清 CA125检测,必要时行盆腔 CT或MRI检查。
1.4 统计学方法 所有数据采用SPSS 15.0软件进行统计学分析。计量资料以均数±标准差表示,采用t检验;计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 术中术后情况比较 两组患者均顺利完成手术,腹腔镜组无中转开腹病例。两组患者手术时间、术中清扫淋巴结数目、术后导尿管留置时间差异无统计学意义(P>0.05);腹腔镜组术中出血量、盆腹腔引流量明显多于开腹组,术后镇痛药物使用率、肛门排气时间、离床时间、术后住院时间明显少于开腹组,差异有统计学意义(P<0.05),见表2。
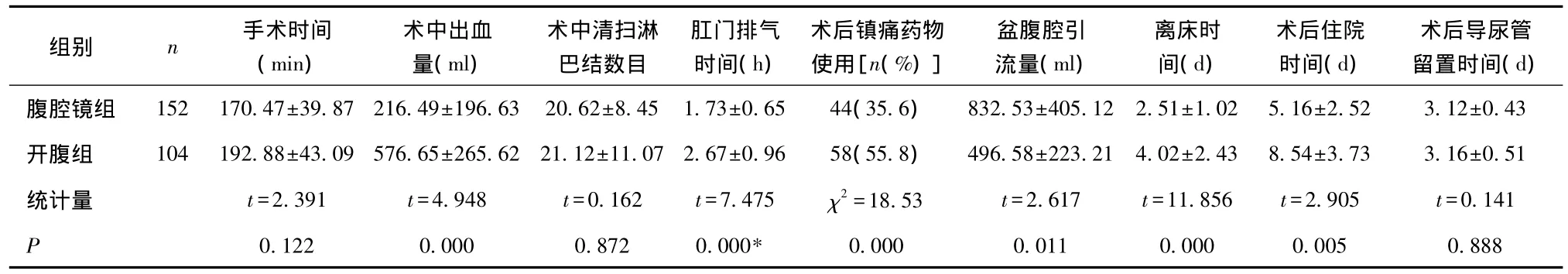
表2 两组术中、术后情况比较
2.2 术后并发症比较 两组脏器损伤、血管损伤、尿潴留、淋巴囊肿阴道断端感染、下肢静脉血栓的发生率比较差异均无统计学意义(P>0.05);而切口感染或脂肪液化、盆腔感染、肺栓塞均只发生在开腹组中。腹腔镜组并发症发生率(18.42%)明显低于开腹组(34.62%),差异有统计学意义(χ2=8.637,P<0.05)。所有并发症给予对症或保守治疗后均好转,见表3。
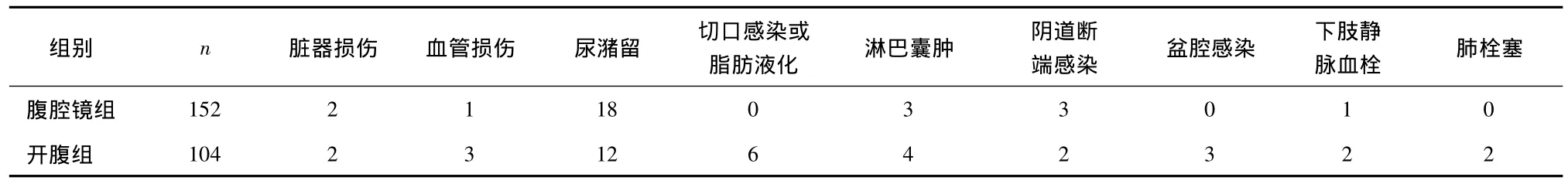
表3 两组术后并发症比较 (n)
2.3 随访情况 除IA期、G1-2级及IB期、G1级患者外,其余患者均予以补充放疗或化疗。所有患者术后均严格随访至今,平均随访时间24(12~48)个月,两组均无复发及死亡病例。
3 讨论
对于早期EC,目前公认的首选治疗方式为手术治疗,而全面的手术分期对预后有着重要意义[2]。传统的开腹手术包括盆腹腔探查、留取盆腹腔冲洗液进行细胞学检查、筋膜外子宫切除术+双侧附件切除术+盆腔淋巴结清扫术+腹主动脉旁淋巴结取样术。近年来,随着微创观念的深入及腹腔镜技术的日益成熟,腹腔镜治疗妇科恶性肿瘤已在世界范围内广泛应用[3,4],腹腔镜早期EC分期手术也逐渐得到了推广。
Mario等[5]报道了159例I期EC腹腔镜手术和开腹手术比较,发现腹腔镜手术时间明显短于开腹手术,而本研究中腹腔镜组和开腹组手术时间差异无统计学意义,这主要是由手术医生的熟练程度及学习曲线决定,相信随着手术医生技术的不断完善,腹腔镜手术时间可以进一步缩短。本研究发现腹腔镜组术中出血量明显少于开腹组,分析原因如下:①腹腔镜手术免去了开关腹的过程,避免了不必要的出血;②气腹一方面使手术视野暴露优于开腹手术,另一方面其压力使组织间隙更加容易分离,且对小血管出血有一定的压迫作用;③PK刀和超声刀的使用使手术过程中止血更加快捷。因腹腔镜手术切口小、创伤小、不过多地干扰盆腔,患者术后恢复快,本研究发现,腹腔镜组患者术后镇痛药物应用、肛门排气时间、离床时间、术后住院时间均明显少于开腹组,这也是腹腔镜手术的一大优势。本研究中,腹腔镜组术后导尿管留置时间以及术后尿潴留率与开腹组无明显差异,表明腹腔镜手术可达到与开腹手术相同的手术范围,且患者经过膀胱功能训练等,均恢复正常。本研究中腹腔镜组患者术后盆腹腔引流量明显多于开腹组,其原因为腹腔镜过程中为了充分暴露手术视野,需不断进行冲洗,引流液体量不能反映真实的情况。
淋巴转移是EC的主要转移途径,EC淋巴结阳性与否是影响患者预后的重要因素[6],因此分期手术过程中盆腔及腹主动脉旁淋巴结清扫是子宫内膜癌分期手术的关键步骤。本研究发现,腹腔镜手术组清扫淋巴结数目与开腹组无明显差异(>20个),与Boruta等[7]报道一致。腹腔镜成像系统的放大作用,使手术视野暴露更清晰,使术者能清除辨认淋巴结、血管及神经走向,同时气腹的膨胀作用能使组织间隙分离更容易,操作空间更充足、更加安全。
并发症方面,本研究发现,腹腔镜组发生28例(18.4%),明显少于开腹组36例(34.6%),差异有统计学意义。在脏器损伤(泌尿系统和肠道)、血管损伤方面,两种术式无显著差异。两组均有患者出现淋巴囊肿及下肢静脉血栓,前者具体机制不详,考虑可能与淋巴清扫后回流受阻有关,患者均仅有轻微腿部不适,嘱患者尽早下床加强活动后症状缓解。切口感染或脂肪液化、盆腔感染、肺栓塞均只发生在开腹组,考虑与EC患者多并发肥胖有关,切口愈合不良;开腹手术盆腔脏器暴露时间长,增加了感染的风险;开腹组患者术后切口疼痛,使下床活动时间延长,增加了肺栓塞的风险。以上各方面均体现了腹腔镜的优势,故认为腹腔镜手术是早期EC有效、安全的分期术式,具有较广的应用前景。
复发率和生存率也是评价手术安全性和有效性的重要指标。本研究对两组患者术后进行了严格随访(12~48个月),尚无复发和死亡病例。这与Nezhat等[8]系统评价中所述腹腔镜手术患者术后的无瘤生存率、肿瘤复发情况与开腹手术无明显差异报道一致。但由于缺少长期、大量的多中心随机对照随访研究,还需要进一步证实。
综上所述,腹腔镜手术治疗早期EC的彻底性、安全性、有效性均得到了证实,且具有手术时间短、创伤小、出血少、并发症少、恢复快、住院时间短、不增加转移率等优势,可以认为,腹腔镜手术较开腹手术而言更具微创价值,是治疗早期EC有效、可行的选择。
[1] Jemal A,Bray F,Center MM,et al.Global cancer statistics 2008[J].CA Cancer J Clin,2011,61:69-90.
[2] 郭晓霞,杨荣秀,邹冰玉,等.全面手术-病理分期对治疗子宫内膜癌的临床意义[J].实用医院临床杂志,2005,2:35-37.
[3] Mourits MJ,Bijen CB,Arts HJ,et al.Safety of laparoscopy versus laparotomy in early-stage endometrial cancer:a randomized trial[J].Lancet Oncol,2010,11:763-771.
[4] Hong JH,Choi JS,Lee JH,et al.Laparoscopic lymphadenectomy for isolated lymph node recurrence in gynecologic malignancies[J].J Minim Invasive Gynecol,2011,19:188-195.
[5] Mario M,Raffaele T,Francesco C,et al.Total laparoscopic hysterectomy versus abdominal hysterectomy with lymphadenectomy for earlystage endometrial cancer:A prospective randomized study[J].Gynecol Oncol,2009,112:126-133.
[6] Ballester M,Rouzier R,Coutant C,et al.Limits of lymphoscintigraphy for sentinel node biopsy in women with endometrial cancer[J].Gynecol Oncol,2009,112:348-352.
[7] Boruta DM,Growdon WB.Evolution of surgical management of early stage,endometrial cancer[J].Am J Obstet Gynecol,2011,205:565.
[8] Nezhat F,Yadav J,Rahaman J,et al.Analysis of survival after laparoscopic management of endometrial cancer[J].J Minim Invasive Gynecol,2008,15:181-187.

