脑脊液置换联合万古霉素与地塞米松鞘内注射对术后颅内感染的临床研究
曲志峰,曲艳春,陈文理,温志强,肖惠
(1.武警北京总队第三医院 神经外科,北京 100041;2.山西省儿童医院 药剂科,山西 太原 030013)
脑脊液置换联合万古霉素与地塞米松鞘内注射对术后颅内感染的临床研究
曲志峰1,曲艳春2,陈文理1,温志强1,肖惠1
(1.武警北京总队第三医院 神经外科,北京 100041;2.山西省儿童医院 药剂科,山西 太原 030013)
目的探讨脑脊液置换联合万古霉素与地塞米松鞘内注射对术后颅内感染生化指标的影响,以期提高临床诊治水平。方法选取武警北京总队第三医院2010年2月~2013年4月收治的70例颅内感染患者为研究对象,分成2组。对照组(n=35)予脑脊液置换术和头孢曲松静脉滴注;观察组(n=35)予脑脊液置换联合万古霉素与地塞米松鞘内注射治疗。观察2组治疗后临床效果和生化指标情况。结果对照组痊愈率22.86%、总有效率77.14%,观察组痊愈率37.14%、总有效率91.43%,2者比较差异有统计学意义(P<0.05)。治疗后2组在白细胞、葡萄糖、蛋白定量、颅内压上差异也有统计学意义(P<0.05)。结论脑脊液置换联合万古霉素与地塞米松鞘内注射能提高颅内感染治疗疗效。
脑脊液置换;鞘内注射;颅内感染;生化指标
1.2 方法 对照组行脑脊液置换术和头孢曲松静脉滴注。具体方法为先进行腰椎穿刺术释放脑脊液,至颅内压在30滴/min后用生理盐水50~250 mL冲洗以置换浑浊的脑脊液,直至肉眼见到脑脊液清亮为止。然后应用头孢曲松(山东罗欣药业股份有限公司,国药准字:H20043929)3.0 g配250 mL生理盐水静脉滴注,每日2次。
观察组则予脑脊液置换联合万古霉素与地塞米松鞘内注射治疗。脑脊液置换同前,完毕后则用生理盐水将万古霉素(浙江海正药业股份有限公司,国药准字:H20084269)50 mg和地塞米松(广西万德药业股份有限公司,国药准字:H20113234)2.5 mg稀释至20 mL后向鞘内注射。每日1次,并每日进行脑脊液生化指标检查,直至脑脊液检查完全正常为止。
1.3 疗效评定标准 参考《抗菌药物临床研究指导原则》[2]进行临床效果评定,以治疗前后在临床表现、实验室检查、脑脊液检查、细菌学检查为准,痊愈为治疗后症状消失,实验室检查和病原学检查均正常;显效为治疗后病情好转,以上4方面中有1个不正常;有效为治疗后病情有所好转;无效为治疗前后无改善。另外,对比2组治疗前后在生化指标上的差异性。观察2组治疗后不良反应发生率。
1.4 统计学方法 采用SPSS 16.0软件进行分析,正态计量资料采用t检验,计数资料采用χ2检验,计数资料组间采用单因素方差分析,以P<0.05为差异有统计学意义。
2 结果
2.1 2组治疗后总疗效比较 对2组总临床效果进行比较,对照组痊愈率22.86%、总有效率77.14%,观察组痊愈率37.14%、总有效率91.43%,2者比较差异有统计学意义(P<0.05,见表1)。
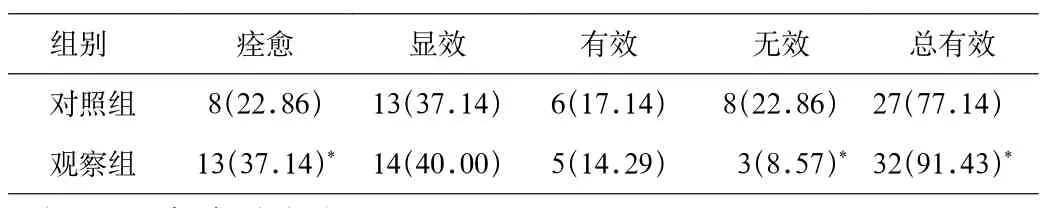
表1 2组治疗后疗效比较[n(%)]Tab.1 Comparasion of ef fi cacy after treatment between two groups[n(%)]
2.2 2组治疗后不良反应比较 对2组治疗后不良反应进行比较,对照组发生率为8.57%,观察组发生率为5.72%,2组比较差异无统计学意义(见表2)。

表2 2组治疗后不良反应比较[n(%)]Tab.2 Comparasion of adverse reactions after treatment between two groups[n(%)]
2.3 2组治疗前后生化指标比较 对2组治疗前后生化指标进行比较(见表3)。2组治疗前在白细胞、葡萄糖、氯化物、蛋白定量、颅内压上比较差异无统计学意义。2组治疗后和治疗前比较除氯化物外其余差异均有统计学意义(P<0.05)。观察组治疗后和对照组治疗后比较差异有统计学意义(P<0.05),

表3 2组治疗前后生化指标比较Tab.3 Comparison of biochemical parameters before and after treatment between two groups
3 讨论
研究表明[3],开颅术后颅内感染在临床上的发生率为2%~15%,死亡率在26%左右,重型颅内感染死亡率则高达57%。虽然现代的无菌技术足以抑制和消除常见的病原菌,但是由于常见抗菌药物很难通过血脑屏障,颅内药物浓度很低,加上颅脑损伤后患者中枢神经系统免疫功能明显下降,抗感染能力下降;术后由于脑脊液循环障碍等形成营养丰富的细菌培养基,加上手术中将人工材料如骨蜡、人工硬脑膜等滞留在颅内,这些均增加了感染的机会,故颅内感染是临床上神经外科最常见也是最棘手的并发症[4-5]。
在本次研究中,首先采用的是鞘内给药,该方法是通过腰穿将药物直接注入蛛网膜下腔,促使药物弥散在脑脊液中,达到有效的血药浓度。报道[6-7]指出,鞘内给药可将药物随脑脊液循环自然达到蛛网膜下腔各个脑室中,且弥散在整个脑室系统中。而在药物应用上,采用的是万古霉素联合地塞米松鞘内注射,其中地塞米松具有抗炎、免疫抑制和稳定溶酶体膜和降低细胞通透性的作用。在鞘内注射能起到防止细胞间紧密连接的破坏、减少了局部血管的损伤和炎症反应。有报道[8-10]指出,地塞米松可促进体内形成高浓度,抑制局部B细胞的分化,减少了抗体的生成和免疫复合物形成。而万古霉素虽然抗菌谱窄,但却可覆盖临床上神经外科最常见的金黄色葡萄球菌和表皮葡萄球菌等革兰阳性菌。研究[11-13]称,万古霉素属于时间依赖性抗菌药物,且其最小抑菌浓度在5~10倍,其在临床上起效主要是延长作用时间。但是万古霉素治疗后存在神经根刺激的并发症,常见的是双侧下肢麻木、疼痛、昏迷等,而联合地塞米松后,减少了局部的神经根刺激,且加强了抗炎、抗病毒的作用,且可预防和减少因黏连物等引起感染后造成德尔脑积水等不良反应[1,13]。
结果显示,运用脑脊液置换联合万古霉素与地塞米松鞘内注射后颅内感染痊愈率37.14%、总有效率91.43%,且在白细胞、葡萄糖、蛋白定量、颅内压上比较也有明显差异性,这说明了该方法的临床效果是显著的,但在不良反应上却和全身应用抗菌药物类似,这又说明了应用该方法的安全性高。
需要说明的是,该药物属于有创操作,在我国药典上无此方法,故在临床操作时要严格掌握适应症,只有患者经全身给药后临床效果不明显时,且向患者家属说明情况后,签署相关的知情同意书后才可应用该方法[14-15]。且治疗中对置换的脑脊液要彻底,防止病原菌未清除彻底。另外,对脑脊液置换时要注意绝对无菌操作,否则病原菌很难彻底清除,造成反复感染,一旦耐药后患者死亡率很高。
[1] 罗民新.万古霉素不同给药方式预防脑外伤术后颅内感染的疗效[J].中国老年学杂志,2012,32(14):3080-3081.
[2] 冯玉梅,申志才.全身及鞘内注射抗生素治疗开颅术后颅内感染临床分析[J].临床和实验医学杂志,2012,11(21):1731-1733.
[3] 郑茂华,王晓芸,张振洲,等.脑室内人工脑脊液置换治疗颅内感染临床分析[J].武警医学院学报,2011,20(6):462-465.
[4] 张旭,李祥,于如同,等.腰大池置管持续引流联合鞘内注射给药治疗颅内肿瘤术后颅内感染[J].中国医刊,2013,48(12):80-82.
[5] 柏基香,顾云霞,苏雪琴,等.鞘内注射抗生素治疗颅内感染的观察及护理对策[J].实用临床医药杂志,2010,14(20):75-76.
[6] 骆健明.静脉滴注联合鞘内注射头孢他啶治疗脑室出血穿刺引流术后颅内感染94例疗效观察[J].河北医学,2010,16(3):307-309.
[7] 贾锋,阮舒,伏林山,等.鞘内注射万古霉素治疗神经外科术后颅内感染患者的疗效观察[J].中华医院感染学杂志,2013,23(22):5525-5526,5529.
[8] 孙辉,马骏.鞘内注射阿米卡星及地塞米松治疗开颅术后颅内感染21例[J].蚌埠医学院学报,2013,28(3):241-242.
[9] 童仲驰,李志峰,黎建先,等.万古霉素治疗耐甲氧西林革兰阳性菌颅内感染的研究[J].中国实用神经疾病杂志,2010,13(5):16-19.
[10] 陈江宏,熊卫军.腰穿置管持续引流脑脊液置换加鞘内注药治疗重症颅内感染[J].中国现代医学杂志,2011,14(2):98-99,102.
[11] 林球润,刘安民,蔡望青,等.腰穿与腰大池引流结合鞘内注射治疗开颅术后颅内感染的疗效比较[J].广东医学,2011,32(7):894-895.
[12] 周林丽,朱栋梁,江滢,等.心肌酶水平检测在成人颅内感染并发癫痫患者中的意义[J].广东医学,2013,34(21):3298-3300.
[13] 周振军,孙新林,文平,等.探讨降钙素原在颅脑手术术后颅内感染的诊断价值[J].中华神经医学杂志,2013,12(6):621-624.
[14] 岳晓艳,石广志.神经外科术后颅内感染患者的抗生素使用[J].首都医科大学学报,2013,34(2):177-180.
[15] 邱浩,郑晚霞,黄敏.小容量脑脊液置换术治疗急性自发性蛛网膜下腔出血的疗效观察[J].2013,14(1):27-30.
Clinical studies of cerebrospinal fl uid replacement combined with vancomycin and dexamethasone intrathecal injection on intracranial infection
QU Zhi-feng1, QU Yan-chun2, CHEN Wen-li1, WEN Zhi-qiang1, XIAO Hui1
(1.Department of Neurosurgery, The Third Hospital of Beijing Armed Police Corps, Beijing 100041, China; 2.Department of Pharmacy,Children's Hospital of Shanxi Provincial, Taiyuan 030013,China)
ObjectiveTo investigate the effect of cerebrospinal fluid replacement combined with vancomycin and dexamethasone intrathecal therapy on biochemical indicators of postoperative intracranial infection, in order to improve the clinical diagnosis and treatment.Methods70 cases with intracranial infection collected in Third Hospital of Beijing Armed Police Corps from February 2010 to April 2013 were as subject, and randomly divided into two groups. Control group(n=35) were given cerebrospinal fluid replacement and ceftriaxone intravenously, observation group(n=35)were given cerebrospinal fluid replacement combined with vancomycin and dexamethasone intrathecal injection. The clinical effects and biochemical indicators were observed after treatment in two groups.ResultsIn control group, the cure rate was 22.86% and total efficiency was 77.14%. In observation group, the cure rate was 37.14% and total efficiency was 91.43%. The differences between two groups were statistically significant(P<0.05). The differences of leukocytes, glucose, protein, intracranial pressure in two groups after treatment were also statistically significant(P<0.05).ConclusionCerebrospinal fluid replacement combined with vancomycin and dexamethasone intrathecal injection therapy can increase intracranial infection.
cerebrospinal fluid replacement;intrathecal injection;intracranial infection;biochemical markers
R 453.8
A
1005-1678(2014)02-0094-03
颅内感染是神经外科治疗后常见并发症,而随着抗生素研究进展,特别是高效光谱抗生素的发展,颅内感染得到了较好的控制,但由于血脑屏障,静脉滴注后药效往往很难取得显著的临床效果,患者预后差、致残率和致死率均较高。武警北京总队第三医院就采用脑脊液置换联合万古霉素与地塞米松鞘内注射治疗颅内感染取得较好的效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2010年2月~2013年4月90例中晚期原发性肝癌患者为研究对象,所有患者均充分了解参加此次研究的利弊,愿意配合研究人员的相关工作,并签署知情同意书,此研究方案被医院医学伦理委员会批准实施。将上述患者随机分成2组。对照组35例,男23例,女12例;年龄最小14岁,最大73岁,平均(32.2±4.1)岁;原发病有颅内肿瘤8例,脑出血6例,脑积水5例,脑外伤7例,其他9例;手术类型:幕上开颅13例,幕下开颅5例,脑室腹腔分流术7例,脑室外引流术10例;感染时间平均为(6.1±1.2)d。观察组35例,男25例,女10例;年龄最小15岁,最大75岁,平均(32.5±4.5)岁;原发病有颅内肿瘤7例,脑出血7例,脑积水6例,脑外伤8例,其他7例;手术类型:幕上开颅12例,幕下开颅7例,脑室腹腔分流术8例,脑室外引流术9例;感染时间平均为(6.3±1.4)d。2组患者在性别、年龄、病程等方面比较均无显著差异。颅内感染诊断标准符合以下标准:高热、头痛、呕吐、脑膜刺激征阳性,脑脊液白细胞在10×106/L以上,糖定量在2.5 mmol/L以下,蛋白定量在0.45 g/L以上,颅内引流管头细菌培养阳性[1]。均排除有脑脓肿等感染性疾病,排除合并有糖尿病、肾病综合征、系统性红斑狼疮等全身性疾病,既往有万古霉素等过敏史。
北京市卫生局一般规划项目(BW-2010 BNO.020)
曲志峰,男,硕士,主治医师,研究方向:功能神经外科和颅脑急重症,E-mail:wjb3yqzfeng@126.com。

