外路显微手术治疗孔源性视网膜脱离的临床疗效
熊 杰 张自平
(连云港市第一人民医院眼科,江苏 连云港 222002)
孔源性视网膜脱离(发病率约0.3%)为老年人高发眼病,临床致盲性较高,预后较差〔1〕。手术治疗为首选方法,以封闭裂孔、恢复脱离视网膜与色素上皮及脉络膜接触和黏合程度为治疗原则。网脱外路显微手术逐渐被眼科医师接受和认同,并得以继承和发展〔2〕。它是在显微镜下完成全部巩膜外冷凝加压手术步骤的技术,为网脱治疗开辟了新途径和突破点。我院自2006年开始应用该项术式,积累了大量的术前检查、手术设计和手术操作等方面经验。本文与常规间接镜下外路手术进行对比,对外路显微手术经验进行分析。
1 临床资料
1.1一般资料 选择2011年1月至2013年12月入科的孔源性视网膜脱离老年患者60例。平均年龄(51.4±2.4)岁,男32例,女28例,术前增生性玻璃体视网膜病变(PVR)分级:B级及以下28眼,其余为C1级,视网膜脱离范围1~3象限,时间3 d~3个月,平均(1.4±0.4)个月,黄斑区累及者24例。每患眼裂孔数1~4个,大小1~3 PD,同时伴有白内障(轻度)8例,黄斑孔4例。将60名患者(60只患眼)随机分成两组,每组30例,两组性别、年龄、患眼病变程度等比较无显著性差异(P>0.05)。
1.2入选标准〔3〕
1.2.1纳入标准 (1)符合孔源性视网膜脱离的临床诊断;(2)患者均为单眼病变;(3)PVR分级在C1级以下,视网膜脱离范围不超过3象限,时间不超过3个月;(4)患者均意识清醒,取得书面知情同意。
1.2.2排除标准 (1)不符合孔源性视网膜脱离的临床诊断标准者;(2)双眼病变者;(3)PVR分级、视网膜脱离范围超、时间不符合入选标准者;(4)伴有精神障碍以及意识障碍者,不配合治疗的患者。
1.3治疗方法
1.3.1对照组 常规间接镜下外路手术:术前准确设计并确定手术范围和部位,常规浸润麻醉眼球后、球结膜下以及上下眼睑肌。于角膜缘做切口,剪开球结膜,全周或部分象限,充分暴露巩膜,间接镜下定位裂孔,缝合硅胶块及环扎带,巩膜外冷凝,必要时切开巩膜放液,缩短环扎带,固定硅胶加压块,可吸收缝线间断缝合球结膜,球结膜注射抗生素预防感染。
1.3.2观察组 外路显微手术组:术前三面镜定位裂孔位置和大小,并计算环形硅胶填压位置。麻醉和结膜切口同常规,若裂孔不超过1个象限,按预定位置单纯硅胶填压,若裂孔位于多个象限,加用环扎带,在手术显微镜下,以2 ml注射器针尖斜形穿刺巩膜后垂直穿透脉络膜,排出视网膜下液,不需放液者,以1 ml注射器穿刺前房,放出房水约0.3 ml软化眼球,随后在显微镜下,一只手夹住一侧眼外肌止端固定、调整眼球位置,另一只手持冷凝器顶压,直视下冷凝至视网膜发白后停止,结扎固定硅胶块,变性区冷凝方法同上,球结膜间断缝合。
1.4疗效评定 (1)术前检查:分析新发现裂孔和遗漏裂孔数量;(2)术中操作:分析外植入物数量以及手术后并发症;(3)手术效果:冷凝程度(不足:无任何反应、良好:色素沉着或脱失、过度:视网膜前膜形成),视力恢复(1个月复诊时视力分为0.1之内、0.1~0.4、0.5及以上),视网膜复位情况。
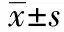
2 结 果
2.1术中操作情况比较 观察组术中新发现裂孔3例,遗漏裂孔1例,而对照组术中未发现新裂孔,遗漏裂孔3例,差异有统计学意义(P<0.05);观察组置入硅压、加环扎、术后并发症与对照组比较差异不明显(P>0.05)。见表1。

表1 两组患者术中操作情况比较〔n(%),n=30〕
2.2两组手术效果比较 观察组和对照组手术时间分别为(52±6)min和(70±5)min,前者较短(P<0.05);冷凝良好者优于对照组(P<0.05);视力恢复和视网膜完全恢复与对照组比较差异不明显(P>0.05)。见表2。

表2 两组患者手术效果情况比较〔n(%),n=30〕
3 讨 论
孔源性视网膜脱离常规治疗方法为间接镜下外路手术,该术式治疗后可达到较理想视力恢复程度,并发症较少,可达到视网膜完全复位,但是术中操作时,其形成影像为倒立影像,球面镜的放大倍数受限(多为2.3倍)〔4,5〕,虽然成像清晰程度较为理想,但是受限放大倍数可直接影响裂孔检查的准确度,并且术中反复取戴,不仅影响手术进度,而且增加术中感染率。对于极周边视网膜的微小裂孔发现概率较低,容易造成微小裂孔遗漏。本研究中,间接镜下外路手术对照组患者中,术中未发现新裂孔,术后经三面镜检查发现遗漏3处微小裂孔,影响多发微小裂孔定位准确度。然而显微镜下外路手术对针尖大小样裂孔也能发现,术中即修补微小裂孔,改善手术效果。因为显微镜下成像为正像,立体感增强,并且放大倍数由显微镜控制,可观察到镜下范围内区域〔6〕,增加观察范围和清晰程度。
本研究结果说明此项新技术的手术效果同样可以得到肯定。但是,此项术式操作简便化。此项操作为双手进行,协同作用下可完成眼底全方位的检查,无需术者更换体位,从而为手术操作节约时间,并且便于学习掌握。尽管有学者研究显示〔7,8〕,此术式手术时间长于间接镜下操作时间,笔者认为可能与术者熟练程度有关。
冷凝程度也是关乎手术成功与否的关键步骤,本研究说明显微镜下容易控制冷凝时间,观察冷凝程度。但经验中总结,冷凝时也需注意方法,应尽量排尽网膜下液,适当顶压助神经上皮层和色素上皮层及脉络膜紧贴,可协助前房释放房水的方法降低眼压,避免压迫使角膜上皮水肿,影响眼底的观察清晰度〔9〕。视网膜发白为冷凝停止指征,避免冷凝过度,同时避免在一处多次冷凝。
对视网膜下放液,笔者采用2 ml注射器,抽出针芯,选择视网膜隆起最高处,在显微镜下针尖斜面向下,斜形穿刺巩膜约2 mm后改垂直刺穿脉络膜,见有视网膜下液后稍退针,轻压后唇,如视网膜下液较多,用斜视钩协助赶压排出。放液口可自行闭合,无需缝合。
综上所述,网脱外路手术从肉眼进入显微阶段是该手术的一大进步,手术操作简单,术中直观清晰,冷凝适度,双手操作,学习周期短,是对传统术式的继承和发展,但是该术式也有一定局限性,即对后极部视网膜观察受限〔10〕,并且观察眼底需软化眼球才能完成。在掌握适应证的前提下,可取代部分传统术式,值得进一步推广。
4 参考文献
1王 辉,徐 丽.显微外路手术联合术后光凝治疗孔源性视网膜脱离疗效观察〔J〕.中国实用眼科杂志,2013;31(2):177-9.
2陈云辉,陈 晓,宋艳萍,等.玻璃体手术联合黄斑裂孔光凝治疗高度近视黄斑裂孔性视网膜脱离 〔J〕.中国实用眼科杂志,2009;27(9):1012-4.
3吕 刚.手术显微镜下巩膜外加压术治疗单纯孔源性视网膜脱离〔J〕.中华眼外伤职业眼病杂志,2011;33(11):870-2.
4汪瑞娟,顾宝文,陈 玲,等.IOL Master与接触式A超对白内障合并视网膜脱离眼轴测量结果对比研究 〔J〕.中国实用眼科杂志,2014;32(1):53-5.
5Carroll C,Papaioannou D,Rees A,etal. The clinical effectiveness and safety of prophylactic retinal interventions to reduce the risk of retinal detachment and subsequent vision loss in adults and children with Stickler syndrome: a systematic review 〔J〕. Health Technol Assess,2011;15(16):2-62.
6Zhu H,Qian J,Weng W,etal. RNA interference of GADD153 protects photoreceptors from endoplasmic reticulum stress-mediated apoptosis after retinal detachment.〔J〕.PloS one,2013;8(3):59339.
7岳章显,刘 芳.简单孔源性视网膜脱离外路手术后视网膜再脱离原因分析〔J〕.国际眼科杂志,2011;11(11):2027-8.
8柯晓云,陈 慧 .外路显微手术治疗裂孔性视网膜脱离临床观察〔J〕.中国实用眼科杂志,2011;29(2):151-3.
9刘登忠,郑卫国,蒋克非,等.双目间接检眼镜直视下巩膜加压手术和外路显微手术治疗裂孔性视网膜脱离的临床观察 〔J〕.中华眼底病杂志,2010;26(6):558-9.
10张海江,靳 鹍,许大玲,等.合并脉络膜脱离的裂孔性视网膜脱离外路显微手术效果观察〔J〕.中国实用眼科杂志,2013;31(7):899-901.

