老年脊柱外科手术后精神障碍的风险因素
朱震奇 张胜国 刘海鹰
(北京大学人民医院脊柱外科,北京 100044)
术后精神障碍(POD)是指术后急性的或相对突然出现的一种意识紊乱及感知、认知改变,包括集中、保持、转移注意力能力削弱、记忆缺失、定向力减弱、言语紊乱等,并可在一段时间内反复发作〔1〕。老年患者脊柱外科术后出现精神障碍,成为住院期间老年患者很常见的并发症,有可能增加患者住院期间并发症和死亡率,延长住院时间及增加患者住院费用〔2〕。提前预知POD危险因素将帮助外科医生重视高危患者,减轻不良预后。本研究拟探讨脊柱外科术后发生精神障碍的危险因素。
1 资料和方法
1.1对象 2007年1月至2010年1月收入我科行脊柱外科手术、年龄>60岁患者共1 005例,年龄60~94〔平均(69.3±6.0)〕岁。精神障碍评价标准参照中国精神障碍分类与诊断标准(CCMD-3)〔3〕。排除标准〔4〕:(1)术前存在意识及精神障碍家族史;(2)术前使用影响精神活动药物等。其中术后出现精神障碍的患者27例设为实验组,女18例,男9例,年龄62~80〔平均(72.4±5.3)〕岁;实行腰椎术21例,颈椎术4例,胸椎术2例;12例伴高血压、糖尿病等慢性疾病。从未患有精神障碍的患者中随机抽取54例设为对照组,女35例,男19例,年龄60~82〔平均(74.5±3.8)〕岁。实行腰椎术31例,颈椎术13例,胸椎术10例,20例伴高血压、糖尿病等慢性疾病。两组患者基本资料差异无统计学意义(P>0.05)。所有患者均签订知情同意书。
1.2围术期处理 所有脊柱外科手术由本科同组医师完成,椎体成形术为局部麻醉,其余均为气管插管静吸合全身麻醉。手术前后所有患者的用药均严格按照中华医学会规定的脊柱术的用药要求和标准,尤其是镇静和止痛药物的规范使用〔5,6〕。精神障碍患者均行脑部CT扫描。
1.3观察指标 分别测定所有患者的术前临床指标、术中检测指标和术后化验指标。术前变量包括年龄、性别、术前诊断、伴发疾病、白细胞(WBC)、血红蛋白(HGB)、血细胞压积(HCT)、钠(NA)、钾(K)、总胆红素(TB)、葡萄糖(GLU)、谷丙转氨酶(ALT);围术期变量包括手术类型,手术时间,术中低血压(收缩压<90 mmHg),血氧饱和(术中血氧饱和的最低值),出血量,输血量,术后1 d、1 w的各种生化检测指标。

2 结 果
2.1临床分类变量与脊柱外科术后精神障碍的单因素相关分析 经统计分析,有无脑梗死史的患者与脊柱外科POD的发生有统计学意义(P<0.05)。其余的临床变量,如帕金森病、高血压、糖尿病、肺部疾病、手术病史以及麻醉方式都与脊柱外科POD的发生无统计学意义(P>0.05)。见表1。
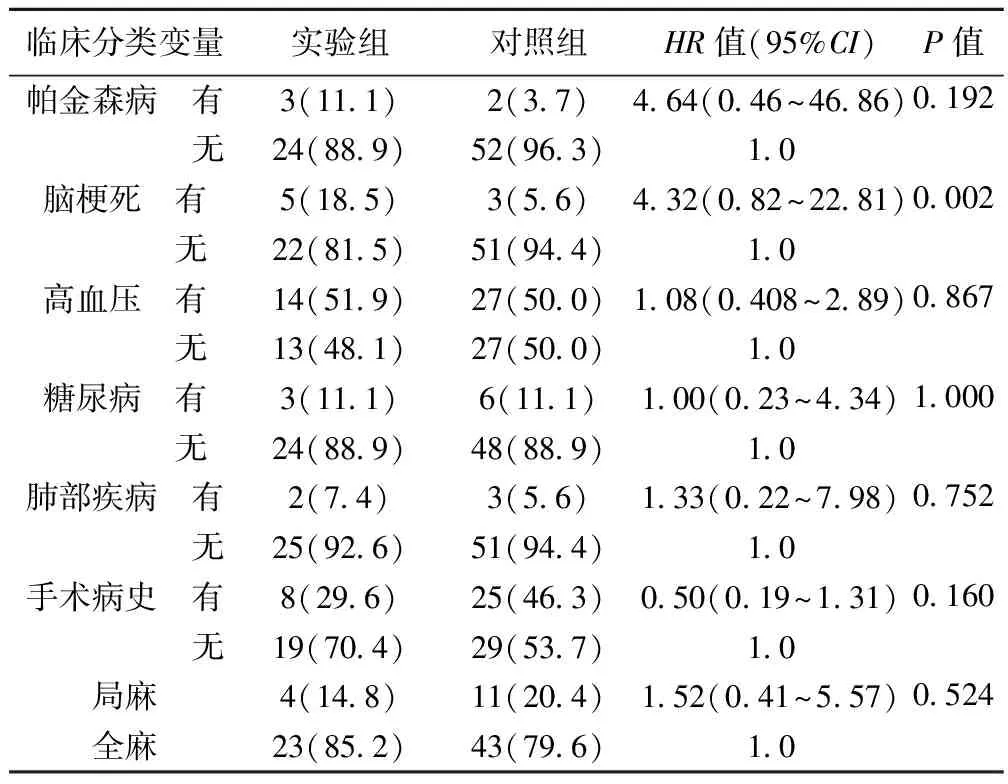
表1 临床分类变量与脊柱外科POD的单因素相关分析〔n(%)〕
2.2脑梗死与脊柱外科POD的多因素分析 经Logistic多因素分析,既往脑梗死病史与术后发生精神障碍相关,可使其风险可增加到8.582倍,回归系数2.14,P=0.028,95%CI为0.98~74.90。
2.3临床连续变量与脊柱外科POD的单因素相关分析 经Logistic单因素分析,术后HGB<100 g/dl、HCT<30%、术中出血>400 ml发生精神障碍的风险分别增加0.97,0.97,2.46倍(P<0.05)。见表2。

表2 临床连续变量与脊柱外科术后精神障碍的单因素相关分析
3 讨 论
精神障碍是术后患者尤其是老年患者发生率比较高的并发症〔7〕。由于脊柱外科手术的特殊性,脊柱外科术后患者需要保持清醒的头脑配合医务人员进行术后一系列的功能锻炼,包括术后的短期的绝对卧床,脊柱的制动,进而的下床活动锻炼等,所以对脊柱外科POD的研究显得更为重要。
POD很可能是多因素综合作用的结果,本文研究认为POD是术后患者尤其是老年患者发生率比较高的并发症。随着年龄的增加,患者的组织器官发生不同程度的老化,机体承受麻醉、手术和住院治疗的能力也逐渐下降,同时心理和生理功能均相对减弱,因此POD的发生率也明显随着升高。
本研究发现多数精神障碍患者手术中血压波动较大,维持血压困难。术中及术后容易引起血压降低甚至出现贫血的现象,同时扩容引起血液的携氧能力降低,最终导致脑的血液供应出现障碍,脑血流灌注降低。手术过程容易产生微血栓颗粒,引起脑血栓,阻塞毛细血管,造成大脑的缺血再灌注损伤,引起脑组织的炎症反应,可诱发POD。同时术后切口疼痛不敢用力呼吸进一步造成动脉血氧分压降低也可导致脑部供氧不足,导致精神障碍。本研究表明POD的发生与麻醉方式关联性不大。有研究表示哌替啶可增加POD的发病率〔8〕。
高瑞等研究脊柱外科术后患者POD危险因素发现:伴有糖尿病、中枢神经异常等、有外伤史,术后输血>800 ml,患者术后发生POD可能性大〔9〕。而本研究结果表明,有手术病史及既往脑梗死病史发生精神障碍的风险明显增加。据分析,老年患者容易出现脑组织的退行性改变和大脑皮质功能减弱,从而引起脑部血液供应量降低,神经递质的传递速率和传递量出现变化,老年患者常伴有糖尿病、高血压、动脉粥样硬化等脑血管疾病,从而增加了脑血管的脆性,引起脑血流的障碍,容易引起脑组织和细胞的损伤,术中短暂的麻醉、缺氧及药物的刺激易引起认知功能障碍。
本研究老年患者精神障碍均为高龄,同时伴有多种心脑血管疾病,并且术后多发生于术后1 w内。分析可能与手术创伤后患者机体处于应激状态,神经系统和内分泌调节系统均处于高度兴奋,容易出现认知和感觉功能障碍,诱发术后精神障碍。随着手术时间的延长,神经系统的兴奋性逐渐降低,认知障碍的发生也逐渐降低。考虑由于原发病和手术创伤使机体处于应激状态,而应激可影响神经系统的调节作用, 使患者高度兴奋, 易出现精神障碍,随着应激状态减弱,患者兴奋度减低,精神障碍发病率降低〔10〕。
患者由于对疾病和手术的基本认知缺乏一定的了解,同时手术风险较高,并发症容易发生,容易引起患者的恐惧、紧张和烦躁,有些甚至极端地抵触手术的进行。患者常会出现失眠焦虑等现象,进而容易引起抑郁、精神恍惚,甚至出现幻觉等认知和感觉等功能障碍。因此,在术前应积极地与患者沟通,了解患者的心理状况,及时进行针对性的心理指导,同时应鼓励患者家属给予患者积极乐观的心理支持,从而降低POD的发生率〔5,7〕。
对老年患者POD的处理重在预防。积极治疗基础疾病,调节机体状态,身体处于平衡和最优状态时再进行手术,降低神经功能障碍的发生率。在饮食方面,应注意加强营养物质,维生素和蛋白质的摄入和吸收,提高机体的免疫力〔3,4〕。在环境方面,应选择安静、舒适,光线良好的病房给予患者休息,保持身心舒畅,从而预防POD的发生。
4 参考文献
1马 君,李 民,姜兴禄,等.老年患者术后急性精神障碍临床观察与护理体会〔J〕.现代生物医学进展,2011;11(15):2931-4.
2余 雨,王 娟.颈椎术后精神障碍的临床分析〔J〕.四川医学,2010;31(3):327-8.
3李 鹏,徐兆万,李 健,等.颈椎术后合并精神障碍的临床分析〔J〕.潍坊医学院学报,2012;34(3):224-6.
4王 娟,余 雨,李志伟.骨科术后精神障碍的临床分析〔J〕.重庆医学,2010;39(21):2958-60.
5赵晓燕,詹瑜佳,宁 宁.颈椎术后急性精神障碍的相关因素及护理干预〔J〕.解放军护理杂志,2010;27(4):289-90.
6陈丽芳.颈椎术后急性精神障碍的相关因素及护理干预〔J〕.临床护理杂志,2011;10(5):16-9.
7韩 丽,彭德尚.老年患者术后精神障碍分析〔J〕.临床误诊误治,2010;23(8):772-3.
8林 圩,杨镒魟,梁 勇,等.前列腺增生术后精神障碍的相关因素分析〔J〕.检验医学与临床,2012;9(24):3102-3,3105.
9陈 鹏,谷万里,李冬青,等.髋关节置换术后认知障碍3例〔J〕.中国老年学杂志,2012;32(21):4787-8.
10张树梅.老年患者术后精神障碍的原因和处理〔J〕.交通医学,2009;23(4):414, 417.

