终末期肾病维持性血液透析患者生存率和死亡的影响因素
张 超 胡 昭 董 帅
(山东大学齐鲁医院肾内科,山东 济南 250012)
终末期肾病(ESRD)通常是指病患双肾功能产生慢性及不可逆衰竭,进入尿毒症期,通过诊断之后实施了90 d以上规律型透析治疗或是肾脏移植术治疗。ESRD发病率>1/10万,对病患身体健康及生命安全造成严重威胁〔1〕。有报道〔2〕表明,维持性血液透析(MHD)是目前对ESRD疾病最为广泛的替代治疗方案。MHD是指以血液透析(HD)或是腹膜透析对病患生命加以延长的一种过渡方法。近些年来,伴随医疗技术不断发展,HD亦日趋成熟,ESRD病患行MHD的生存率显著提升。本文拟通过研究ESRD病患行MHD疗法的生存率以及死亡的相关因素进行临床观察分析。
1 资料和方法
1.1临床资料 选取2007年1月至2012年12月于我院120例ESRD病患接受MHD疗法治疗,其中男61例,女59例。年龄58~82〔平均(66.4±7.2)〕岁;其中<50岁53例,≥50岁67例。入选标准〔3〕中含慢性型肾小球肾炎60例,糖尿病肾病(DN)42例,高血压肾病8例,多囊肾5例,慢性间质型肾炎5例。
1.2研究方法 选择Fresnius4008B及BRAUNDialog型透析机,以及聚砜膜(即膜面机1.2 m2),以碳酸盐透析液实施。血流速180~250 ml/min,而透析液流速500 ml/min,对病患透析约2~3次/w,4 h/次。透析方式主要含HD、透析滤过(HDF)、透析灌流(HDP)等。依据原发病、年龄以及是否死亡等情况分别分组。每个月内电话随访1次,每3个月实施家庭随访1次。调查病患死亡率情况及死亡原因。
1.3检测指标 测定病患血红蛋白(Hb,以Hb仪检测,血红蛋白检测试剂盒测试)、以全自动生化分析仪及相应试剂盒检测血糖(Glu)、尿素氮(Urea)、血清肌酐(Cr)血清清蛋白(Alb)、血清磷(P)、血清钙(Ca)、三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白(HDL)以及低密度脂蛋白(LDL)。
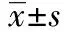
2 结 果
2.1各组病患原发病及生存率对比 DN组的3年生存率显著低于慢性型肾小球肾炎组(均P<0.05),与其他各组相比,差异虽不显著,但3年生存率最低。DN组的5年生存率均显著低于慢性型肾小球肾炎组、高血压肾病组、多囊肾组、慢性间质型肾炎组(均P<0.05)。此外,DN组的1年生存率与其他各组比较,以及其他各组间的两两比较,差异均不显著(P<0.05)。见表1。
2.2不同年龄组病患的生存率对比 年龄<50岁组的3年生存率、5年生存率均显著高于对照组(均P<0.05)。见表2。
2.3ESRD病患接受MHD疗法的死亡因素分析 结果显示死亡的影响因素主要包括年龄、舒张压、收缩压及糖尿病的患病率和HD时长,以及Hb、Glu、Alb和HDL等。见表3。
2.4死亡因素Logistic回归性分析 收缩压、年龄、Glu、Alb均为ESRD病患死亡的独立性危险因素(均P<0.01)。见表4。
2.5体质量指数(BMI)及Alb与病患死亡率的相关性分析 根据Spearman法分析后可知,BMI值及Alb与病患死亡率均呈显著负相关(r=-0.352,-0.397,均P<0.05)。

表1 各组病患原发病及生存率对比〔n(%)〕
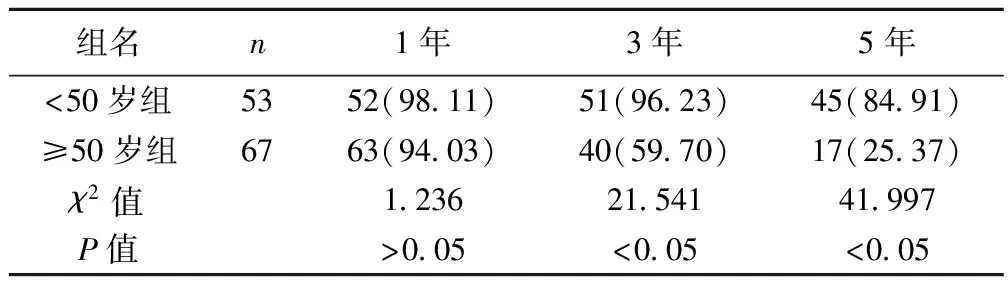
表2 不同年龄组病患的生存率对比〔n(%)〕
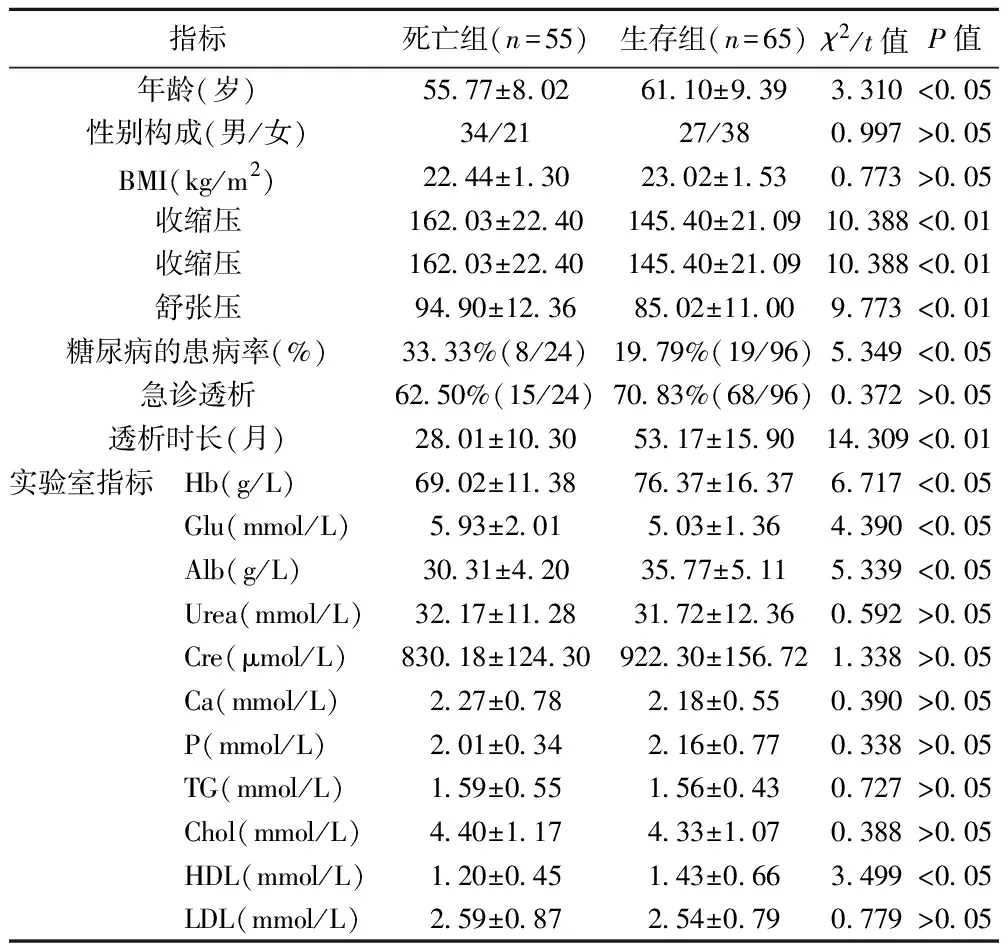
表3 ESRD病患接受MHD疗法的死亡因素分析
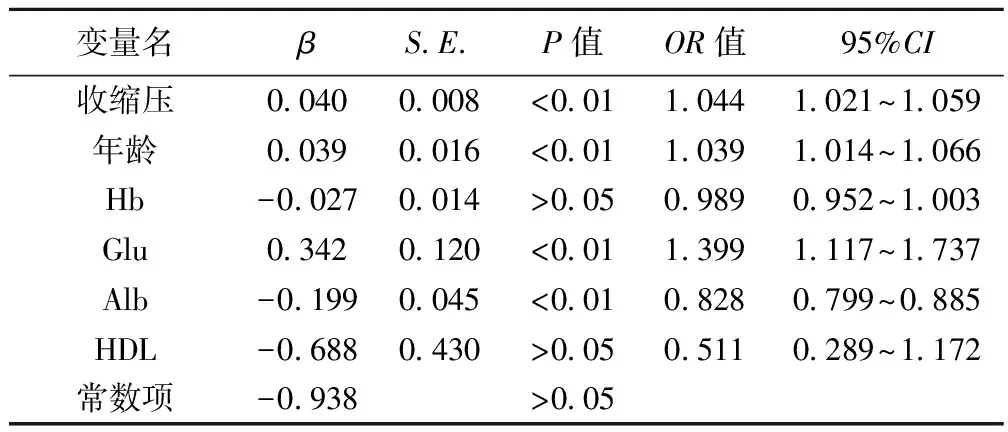
表4 死亡因素Logistic回归分析
3 讨 论
在临床上,对于ESRD病患而言,可以通过明确MHD治疗对患者死亡的相关影响因素加以总结,从而采取积极、有效措施提升病患生存率以及生存质量。曲文勇等〔4〕表明,年龄和原发病等因素均可对病患生存情况产生影响,预示着可由此方向加以探索分析。
本研究中,DN组病患的3~5年生存率明显下降,与王鸿等〔5〕报道一致,这可能是因为无糖透析时,病患机体葡萄糖丢失较为严重,容易形成低血糖反应。而低血糖与低血压同时存在,回输盐水时,既增大了容量负荷,又稀释了血糖,从而危及病患生命〔6〕。因此,在透析时,需关注病患低血糖情况,一经发现需立刻静注50%葡萄糖以缓解其症状。而其他各组间的生存率在1~5年内并无显著差异,这亦符合周晓容等〔7〕报道的在以MHD疗法治疗ESRD时,原发病症中DN应重点关注的结论。在不同年龄组生存率方面,本研究结果符合汤颖等〔8〕报道结果,这可能是高龄病患有程度各异的多器官功能性下降和心脑血管类疾病发病率上升等特点造成〔9〕。此外,高龄病患接受MHD前的ESRD病程比较长,且营养状态较差,可能含有其他并发症,均会导致年龄大者生存率较低〔10〕。
本文还发现,ESRD病患接受MHD疗法后死亡的影响因素。与尹秀娟〔11〕的结果一致。而进一步以Logistic回归性分析后表明,收缩压和年龄,Glu及Alb均为ESRD病患死亡的独立性危险因素。符合王莉君等〔12〕报道的年龄越大,收缩压越高,Glu水平越高,而Alb水平越低者,死亡率明显增大这一结论。此外,BMI及Alb与病患死亡率均呈负相关,与Misra等〔13〕有关报道一致,造成上述结果的原因可能是Alb水平可较好地显示病患营养水平,其水平上升可明显改善MHD病患存活率。Alb为炎症指标,营养欠佳及炎症症状通常同时存于MHD病患机体,经过多种生化反应,最终导致低TC、肌酐、半胱氨酸类血症等现象,最终增加死亡率〔14〕。而BMI方面,肥胖对于生存的影响可能因病患肾功能水平变化而改变,在非慢性肾病病患中,肥胖对于代谢产生的有害影响显著优于其保护性影响;但在中度慢性肾病病患中,有害影响和保护性影响中和;而在尿毒症病患和透析病患中,保护性影响优于有害影响。简言之,肥胖对于病患存活率变化的影响可能依赖其肾脏的功能性水平情况〔15〕。在血压方面,Cui等〔16〕认为,严重低血压可降低重要器官的灌流量,较高血压则可能致使血管损坏和出血等症状。Hatamizadeh等〔17〕对于17 000例MHD病患研究后发现,透析前病患收缩压上升和死亡率增大间有一定联系,这与本文研究结果一致。在TC方面,吴千丽〔18〕研究发现,降低TC干预可显著改善病患存活情况,这亦显示TC因素与ESRD病患接受MHD疗法后的存活率有一定联系。卫诺等〔19〕进一步表明,HDL水平在此期间可发挥重要作用。
ESRD病患常有凝血纤溶性异常和高血压动脉硬化,以及微血管病变,此类因素均可导致心脑血管疾病,加之尿毒症后期病患可能会产生心肌间质性纤维化及左室肥厚,还可导致冠脉储备能力下降,透析时病患血流速度较快,而心肌耗氧上升等症状,极易导致心肌损伤〔20,21〕。因此在治疗ESRD时在行MHD疗法的基础上,仍需积极预防和治疗原发病以及并发症,控制高血压,以提升生存率。
综上,ESRD病患行MHD的生存率受年龄、原发病类型及营养情况等因素影响。在临床治疗时应重点关注。
4 参考文献
1吕红英,李 兰.对终末期肾脏疾病中的慢性炎症与冠状动脉硬化的认识〔J〕.中华医院感染学杂志,2013;23(3):697.
2肖 静,黄 忠,卢 珊,等.终末期肾病伴晚期肝硬化患者血液透析和腹膜透析临床分析〔J〕.中华肾脏病杂志,2013;29(3):227-8.
3宋张红,于为民.高通量血液透析对终末期肾病患者炎症介质及心脏功能的影响〔J〕.中国医药,2013;8(z1):26-8.
4曲文勇,王芝芳,李继钊,等.威海市终末期肾病主要影响因素与透析群体差异状况分析〔J〕.中华全科医学,2013;11(1):111-3.
5王 鸿,王 斌,丁明超,等.终末期糖尿病肾病患者的心脏结构与功能〔J〕.中华临床医师杂志(电子版),2012;06(16):4646-9.
6余金波,邹建洲,刘中华,等.维持性血液透析患者透析中低血压的危险因素研究〔J〕.中国血液净化,2012;11(4):189-93.
7周晓容,于 康,唐琴琴,等.营养干预及个体化护理对终末期肾病腹膜透析患者营养风险、营养不良及生存质量影响的随机对照研究〔J〕.中华临床营养杂志,2011;19(4):222-6.
8汤 颖,钟一红,龚邵敏,等.终末期肾病血液透析患者感染死亡事件调查〔J〕.中华肾脏病杂志,2011;27(6):406-10.
9张改华,饶向荣.急性肾损伤:慢性肾脏病进展至终末期肾病的跳板〔J〕.中国中西医结合肾病杂志,2013;14(9):830-2.
10墨玺霞,黎 蠡.控制血液透析患者干体重对其心功能影响的临床观察〔J〕.内科,2013;8(2):138-9.
11尹秀娟.终末期肾病维持性血液透析患者高钾血症4例〔J〕.中国药物经济学,2013;1(3):101-2.
12王莉君,袁伟杰,谷立杰,等.终末期肾脏病维持性透析患者生活质量状态及α酮酸对其影响〔J〕.中国血液净化,2013;12(3):121-5.
13Misra MK,Prakash S,Kapoor R,etal. Association of HLA-G promoter and 14-bp insertion-deletion variants with acute allograft rejection and end-stage renal disease〔J〕.Tissue Antigens,2013;82(5):317-26.
14Dos Reis Santos I,Danaga AR,de Carvalho Aguiar I,etal. Cardiovascular risk and mortality in end-stage renal disease patients undergoing dialysis:sleep study,pulmonary function,respiratory mechanics,upper airway collapsibility,autonomic nervous activity,depression,anxiety,stress and quality of life:a prospective,double blind,randomized controlled clinical trial〔J〕.BMC Nephrol,2013;14(1):215.
15Zagury A,Oliveira AL,Montalvão JA,etal.Steroid-resistant idiopathic nephrotic syndrome in children:long-term follow-up and risk factors for end-stage renal disease〔J〕.J Bras Nefrol,2013;35(3):191-9.
16Cui L,Meng Y,Xu D,etal.Analysis of the metabolic properties of maintenance hemodialysis patients with glucose-added dialysis based on high performance liquid chromatography quadrupole time-of-flight mass spectrometry〔J〕.Ther Clin Risk Manag,2013;1(9):417-25.
17Hatamizadeh P,Ravel V,Lukowsky LR,etal.Iron indices and survival in maintenance hemodialysis patients with and without polycystic kidney disease〔J〕.Nephrol Dial Transplant,2013;28(11):2889-8.
18吴千丽.营养护理对终末期肾病血液透析患者的影响探讨〔J〕.医学信息,2013;1(16):435-6.
19卫 诺,黄晓敏,陈伟红,等.老年终末期肾病腹膜透析患者生活质量的临床分析〔J〕.中国老年学杂志,2010;30(17):2532-3.
20于 洋,王芝芳,张希玉,等.威海市2009年终末期肾病疾病负担研究〔J〕.中国卫生统计,2013;30(2):272-4.
21孙勇新,丁文军,朱黎鸣,等.终末期肾病患者大隐静脉桥血管中细胞外基质相关基因表达的特点〔J〕.中国胸心血管外科临床杂志,2013;20(1):81-6.

