HR-HPV载量指导CINⅠ治疗及随访的探讨
李丽 刘婷婷
HR-HPV载量指导CINⅠ治疗及随访的探讨
李丽 刘婷婷
目的 探讨应用高危型人乳头瘤病毒(HR-HPV)载量指导宫颈轻度鳞状上皮内瘤变(CINⅠ)的治疗及随访方法。方法 CINⅠ并人乳头瘤病毒(HPV)感染的患者160例, 按治疗方法分为三组, 切除组(60例)应用转化区大环状切除术(LLETZ)切除宫颈移行带, 破坏组(60例)应用微波或电灼对宫颈病变表面进行破坏治疗, 对照组(40例)给予观察, 不采取干预措施。结果 治疗6个月后, 切除组HPV转阴率明显高于破坏组和对照组(P<0.05)。治疗12个月后, 切除组几乎全部转阴(96.7%), 破坏组转阴率(73.3%)明显高于对照组(35.0%)(P<0.05)。由此可见, 切除治疗对CINⅠ患者的HPV清除效果最好, 其次为破坏治疗, 最后为观察治疗。各组间高、中、低负荷HPV的患者比例差异无统计学意义(P>0.05)。治疗1年后, 对照组中, 高负荷患者无一例转阴, 低负荷患者转阴率(53.3%)与中负荷患者(50.0%)类似(P>0.05);破坏组中, 中负荷患者转阴率(70.0%)比高负荷患者(52.6%)高, 低负荷患者转阴率(95.2%)高于中、高负荷患者(P<0.05);切除组中, HPV几乎全部转阴, 与载量关系不大。切除治疗在HPV高、中、低负荷各组的治疗效果是最好的, 但是破坏治疗和观察治疗在中、低负荷HPV患者中的转阴率均超过50.0%, 在不能接受切除治疗的人群中不失为一种较好的治疗方案。结论 对于病理诊断为CINⅠ的患者, HPV载量100~、已生育、出血症状明显者可考虑行LLETZ治疗, 而载量1~99.99可考虑行破坏或观察治疗, 但对于没有生育要求、随访困难及HPV持续阳性(超过1年)者则需考虑改变治疗方案。
高危型人乳头瘤病毒载量;宫颈轻度鳞状上皮内瘤变;宫颈癌
宫颈癌是女性第二大常见恶性肿瘤, 大量的研究证明HR-HPV在生殖道的持续感染是宫颈癌发生的重要因素, CINⅡ以上的病变列为高度病变, 为宫颈的癌前病变, 需要进一步进行治疗。为了探讨CINⅠ患者的临床处理及随访原则, 作者对本院近6年来诊断为CINⅠ有活检及HR-HPV检测的病例的临床资料进行了分析。现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:2007年1月~ 2012年12月所有在海珠区妇幼保健院进行宫颈疾病筛查、经病理确诊为CINⅠ、年龄30~49岁、临床资料完善的患者。排除标准:临床资料不全、不能进行电话随访、不能按时回院进行复诊并完善相关复查者。
1.2 方法 将研究对象按治疗方法分为切除组60例、破坏组60例、对照组40例, 其中切除组应用LLETZ切除宫颈移行带, 破坏组应用微波或电灼对宫颈病变进行破坏治疗, 对照组不给予任何干预措施。于治疗6、12个月后复查TCT、HR-HPV载量, 必要时再次行阴道镜及宫颈病理活检。将HPV载量1~9.9设为低负荷组, HPV载量10~99.99设为中负荷组, HPV载量100~设为高负荷组, HR-HPV下降至<1为转阴, 下降超过50%为HPV下降明显, HPV下降低于50%为HPV下降不明显。
1.3 统计学方法 采用SPSS16.0统计学软件进行统计分析。计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2007~2012年在本院行宫颈活检的患者2170例, 经病理确诊为CINⅠ的患者900例, 选取治疗前后各项数据齐全者160例, 其中对照组40例, 破坏组60例, 切除组60例, 以下为研究数据情况。
2.1 三组治疗后复查HPV变化情况 治疗6个月后, 切除组HPV转阴率明显高于破坏组和对照组(P<0.05);治疗12个月后, 切除组几乎全部转阴(96.7%), 破坏组转阴率明显高于对照组(P<0.05)。由此可见, 切除治疗可使HPV几乎全部转阴, 破坏治疗HPV较对照组明显下降, 转阴率73.3%, 对照组HPV转阴率仅35.0%, 说明切除治疗对CINⅠ患者的HPV清除效果最好, 其次为破坏治疗, 最后为观察治疗。见表1。
2.2 高、中、低负荷HPV患者应用不同治疗方法后HPV变化情况 各组间高、中、低负荷HPV的患者比例差异无统计学意义(P>0.05)。治疗1年后, 对照组中, 高负荷者无一例转阴, 低负荷患者转阴率(53.3%)与中负荷患者(50.0%)类似(P>0.05);破坏组中, 中负荷患者转阴率(70.0%)比高负荷患者(52.6%)高, 低负荷患者转阴率(95.2%)高于中、高负荷患者(P<0.05);切除组中, HPV几乎全部转阴, 与载量关系不大。切除治疗在HPV高、中、低负荷各组的治疗效果是最好的, 但是破坏治疗和观察治疗在中、低负荷HPV患者中的转阴率均超过50.0%, 在不能接受切除治疗的人群中不失为一种较好的治疗方案。见表2。

表1 三组治疗后复查情况[n(%)]
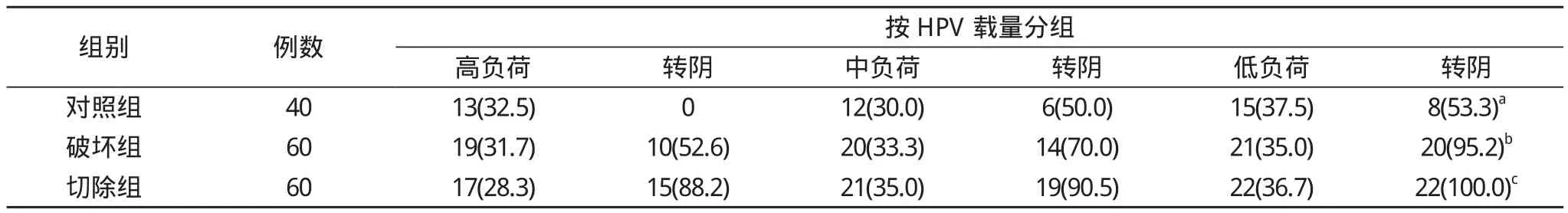
表2 治疗1年后, 三组按HPV载量分组HPV转阴情况[n(%)]
3 讨论
宫颈癌的发生是一个由癌前病变逐渐发展为癌的连续的病理过程, CIN是宫颈癌的前期病变, CIN发展成为宫颈癌可能需要10~15年, 经历CINⅠ、CINⅡ、CINⅢ、宫颈癌的发展过程。刘冬等[1]调查广州中山医科大学第三附属医院的360例妇女发现, HPV感染与宫颈癌密切相关。查庆兵等[2]通过Meta分析也证实HPV感染与女性CINⅠ、CINⅡ、CINⅢ和宫颈癌的发生密切相关。2013年美国子宫颈病理与阴道镜协会(ASCCP)明确提出, HPV筛查不适用于21~29岁的妇女, 本研究选取近6年来在本院诊断CINⅠ并HPV感染的30~49岁患者作为研究对象, 观察期限至少1年,这与HPV持续感染是相关的, 持续HPV感染超过1年容易发展至宫颈癌。
宫颈活检诊断为CINⅡ~Ⅲ应选择治疗, 而对于CINⅠ是否应该接受治疗目前争议较大。2012年ASCCP发布的宫颈病变规范化诊治流程推荐, 对于经活组织检查确诊的CINⅠ, 可以选择临床随访或切除治疗。切除治疗包括宫颈病变破坏治疗及宫颈切除治疗, 破坏治疗可在门诊进行, 费用低, 对术后妊娠的影响较少。因此尤其适用于年轻和需要生育的CINⅠ患者, 但由于无组织送病理检查, 故对活检漏诊的宫颈早期浸润癌存在一定的风险, 因此采用这种方法治疗CINⅠ前必须严格评估。宫颈切除治疗CINⅠ目前主要应用LLETZ、LEEP或宫颈锥切, 可以获得病变的组织标本,具有手术时间短、可门诊治疗、治疗费用低、出血少、并发症少、对术后生育影响小以及仪器设备费用低等优点, 对于宫颈表面破坏治疗后复发或持续存在的CIN患者以及阴道镜检查不满意的CIN患者, 治疗效果较好, 临床应用较广。目前已有多项随机对照研究结果显示不同宫颈切除术(LLETZ、LEEP、宫颈锥切)治疗CIN的切净程度、疗效和并发症均无显著性差异。
CIN治疗后20年内宫颈癌的发病率仍在56/10万, 远高于一般女性5.6/10万的发病率, 这提示CIN手术后随访是十分必要的[3]。HPV、细胞学检测是预测CIN残留和复发的有用指标, 但细胞学检测敏感性不如HPV[4]。临床工作中作者发现, 对于有生育要求的CINⅠ患者, 大部分不能接受宫颈切除治疗, 但又对临床随访存在疑虑。目前作者的研究发现, 在CINⅠ合并HPV持续感染的患者随访1年后, 应用切除治疗的方法消除HPV病毒的百分比最高(96.7%), HPV高载量患者应用微波治疗消除HPV病毒的百分比低于切除治疗, HPV高载量的患者应用微波治疗和观察的方法清除HPV感染率较低, HPV中载量的患者应用破坏治疗和观察的方法清除HPV感染率稍高, HPV低载量的患者应用破坏治疗和观察的方法清除HPV感染率最高。据此可以初步推测, HPV的载量高低可为CINⅠ患者(尤其是有生育要求的患者)的下一步治疗、随访、预后评估提供依据。
切除治疗对于HPV的病毒清除是效果最好的, 但临床工作不仅仅局限于效果, CINⅠ的患者很多没有生育过, 这部分患者并不能接受切除治疗, 根据本研究的数据, HPV中负荷患者应用观察及破坏治疗的HPV清除率为50.0%及70.0%, HPV低负荷患者应用观察及破坏治疗的HPV清除率为53.3%及95.2%, 所以, HPV载量较低的患者, 仍可在严密随访中实行观察及破坏治疗, 所以作者得出如下结论:HPV的载量可为CINⅠ患者(尤其是有生育要求的患者)的下一步治疗、随访、预后评估提供依据, 对于病理诊断为CINⅠ的患者, HPV载量100~, 持续感染HPV, 已生育, 出血症状明显者可考虑行LLETZ治疗;HPV载量1~99.99, 有生育要求,不能接受切除治疗者, 可考虑行破坏或观察治疗, 但对于没有生育要求, 无法随访及HPV持续阳性(超过1年)者则需改变治疗方案为切除治疗。
[1] 刘冬, 叶敏娟, 杨越波.HPV 基因型与宫颈病变的关系探讨.中国肿瘤临床, 2013, 40(24):1531-1534.
[2] 查庆兵, 帅翰林, 潘观玉.中国女性HPV感染与CIN及宫颈癌发病相关性的系统分析.广州医学院学报, 2012, 40(6):6-9.
[3] 吴坚, 周春慧, 王季青, 等.TCT联合高危型HPV检测对218例CIN手术治疗后随访结果分析.实用妇产科杂志, 2012, 28(7): 597-599.
[4] 符爱珍, 蔡永广, 张颖, 等.HR-HPV、TCT检测对高级别CIN宫颈锥切术后病变残留、复发的预测作用.山东医药, 2013, 53(16):22-24.
Investigation of HR-HPV capacity in guiding of the treatment and follow-up of CIN I
LI-li, LIU Ting-
ting.Haizhu District Maternal and Child Care Service Centre, Guangzhou 510240, China
Objective To investigate the guidance of high-risk human papilloma virus (HR-HPV) capacity in the treatment and follow-up of cervical intraepithelial neoplasia I (CINⅠ).Methods A total of 160 cases of CINⅠ combined with human papilloma virus (HPV) were randomly divided into three groups by the treatment methods.The resection group (n=60) was treated by large loop excision of the transformation zone (LLETZ) for cervical transition zone resection, the destruction group (n=60) was treated by microwave or fulguration on cervical lesion surface, and the control group (n=40)
observation without treatment.Results After 6 months of treatment, the HPV negative conversion ratio of resection group was obviously higher than the destruction group and the control group (P<0.05).After 12 months of treatment, all cases in the resection group were nearly turned to be negative (96.7%), and the negative conversion ratio of the destruction group (73.3%) was higher than that of the control group (35.0%) (P<0.05).Therefore, excision treatment had the best elimination effect on HPV, followed by destruction treatment and observation.There were no significant differences between the high, medium and low load of HPV in each group (P>0.05).After 1 year of treatment, there was no negative case in high load patients in the control group, while the negative conversion ratio of low load cases (53.3%) was similar to that of the medium load cases (50.0%) (P>0.05).In the destruction group, the negative conversion ratio of medium load cases (70.0%) was higher than that of the high load cases (52.6%), and that of the low load cases (95.2%) was higher than these two groups (P<0.05).In the resection group, nearly all HPV were turned to be negative, which had little relation with capacity.Resection treatment had the best effects in all high, medium and low load cases.Meanwhile, destruction and observation all had more than 50.0% of negative conversion ratio in the medium and low load cases of HPV.Thus these two treatments could be used for patients who were not capableof receiving resection treatment.Conclusion For patients diagnosed as CINⅠ, if their HPV capacity is larger than 100, has children, and has obvious bleeding symptoms, LLETZ can be used.Destruction or observation treatment can be used for patients with capacity of 1~99.99.Therapeutic schedule should be changed for patients who have no fertility requirements, lasted positive HPV (more than 1 year), and difficulty in follow-up.
High-risk human papilloma virus capacity; Cervical intraepithelial neoplasia I; Cervical cancer
2014-07-16]
广州市海珠区科技和信息局立项课题(项目编号:2011-QY-04)
510240 海珠区妇幼保健院
李丽

