CT指导下可切除胸段食管癌个体化手术疗效分析
徐明星 李东方 魏旭东 刘宝兴 李进东
CT指导下可切除胸段食管癌个体化手术疗效分析
徐明星 李东方 魏旭东 刘宝兴 李进东
目的 探讨在CT指导下可切除胸段食管癌进行个体化手术的疗效及可行性。方法 139例患者治疗组开始对收治的可切除的胸段食管癌患者采用在CT指导下选择不同手术入路、不同淋巴结清扫范围的个体化手术治疗, 术后根据病理结果指导患者接受个体化的综合治疗。回顾性分析这组患者的临床病理资料及随访资料, 采用Kaplan-Meier生存分析法分析这组患者的生存情况。结果 139例患者中上段食管癌6例, 中段食管癌107例, 下段食管癌26例;经左侧胸部入路改良两野132例, 经右侧胸部入路两野清扫7例;术后化疗80例, 放化疗22例;Ⅰ期37例, Ⅱ期46例,Ⅲ期56例。该组患者的总体的5年生存率为49.60%, 中位生存期为59个月;其中, Ⅰ期、Ⅱ期、Ⅲ期患者的5年生存率分别为86.5%、52.2%、23.2%;T1、T2、T3、T4各组的5年生存率分别为86.7%、61.5%、42.4%、21.1%;N0、N1、N2、N3各组的5年生存率分别为70.1%、25.7%、25.0%、14.3%。结论 本组获得的较高的5年生存率表明在CT指导下对可切除胸段食管癌进行个体化手术为主的综合治疗是可行的。
食管;肿瘤;手术;预后
目前, 手术仍然是可切除胸段食管癌的主要治疗手段。由于食管解剖位置独特, 跨经颈、胸、腹三大解剖区域, 临床上经左胸入路、经右胸入路和不开胸均可顺利完成食管切除手术[1]。而食管的淋巴结引流区域涉及到颈部、胸部和腹部淋巴结, 因此, 胸段食管癌的手术入路及淋巴结清扫范围一直存在争议, 尤其是胸段食管癌理想的淋巴结清扫范围, 是国内外争议最多的地方。自2004年9月开始, 本治疗组对可手术切除的胸段食管癌患者基于CT等影像学资料引导下, 进行不同手术入路、不同淋巴结清扫范围的个体化手术治疗, 术后依据病理结果指导患者接受个体化的辅助治疗。截止2008年3月, 共有139例患者接受本治疗模式的治疗,现将该组患者的疗效进行分析如下。
1 资料与方法
1.1 一般资料 回顾性分析自2004年9月~2008年3月在河南省肿瘤医院胸外科接受CT指导下个体化手术治疗的139例胸段食管癌患者的临床资料及随访资料。所有患者的术前分期评估一般包括食管造影、内窥镜检查、胸部增强CT检查、骨扫描和腹部超声波检查未发现双侧锁骨上淋巴结转移及远隔脏器转移。手术切除性判定由本科2名以上主任医师共同阅片后评估。 临床及病理分期均参照于UICC第7版TNM分期系统。
1.2 具体治疗方案 ①对CT提示肿瘤位于食管胸上段的患者采取经右胸入路的方式, 并行胸腹两野淋巴结清扫, 即对上纵隔及气管隆突以下胸内纵隔、腹内贲门旁、胃小弯和胃左动脉区的淋巴结清扫, 尤其注重对双侧喉返神经链淋巴结的清扫。②对CT提示肿瘤位于食管中下段但胸部增强CT提示上纵隔尤其是右上纵隔有肿大淋巴结的患者, 亦采取经右胸入路的方式, 淋巴结清扫范围同上所述。③对CT提示肿瘤位于食管中下段且未发现右上纵隔淋巴结确切肿大的患者, 采取经左胸改良两野清扫淋巴结的术式, 即气管隆突以下胸内纵隔、腹内贲门旁、胃小弯和胃左动脉区的淋巴结清扫[2]。④对术后淋巴结均为阴性, T分期为T1、T2, 即Ⅰ期的患者, 建议其密切随访;T分期为T3的患者, 术后建议其化疗或放化疗。对淋巴结阳性的T1期、T2期的患者, 建议其术后化疗, 而淋巴结阳性的T3患者, 建议其术后化疗或放化疗;对所有T4或怀疑有可能癌残留的患者, 术后辅助治疗必须包括放疗。
1.3 常用化疗方案 PF方案, 5-氟尿嘧啶(500 mg/m2, D1-D5), 第1天静脉滴注顺铂(80 mg/m2, D1), 每3周1个周期,共4个周期。
1.4 随访 所有患者均接受了67~109个月的随访时间, 无失访者, 均通过上门随访及电话随访的方式进行。以手术日期作为起点, 以死亡、复发或末次随访的日期(2013年10月31日)作为研究终点。无论何种原因导致的死亡均为结局事件。
1.5 统计学方法 采用Kaplan-Meier生存分析法绘制生存曲线, 采用SPSS软件16.0版本(SPSS Inc, Chicago Illinois)进行统计分析。分析比较Ⅰ期、Ⅱ期、Ⅲ期的生存情况, 并分别比较了T1、T2、T3、T4以及N0、N1、N2、N3各组的生产情况。P<0.05表示差异有统计学意义。
2 结果
自2004年9月~2008年3月共有139例患者接受了CT指导下进行不同手术入路、不同淋巴结清扫范围的个体化手术为主的综合治疗。其中, 男性103例, 女性36例;年龄范围为34~79岁, 平均年龄61.1岁;上段食管癌6例, 中段食管癌107例, 下段食管癌26例。经左侧胸部入路颈部吻合106例, 经左侧胸部入路弓下吻合26例, 经右侧胸部入路颈胸腹三切口颈部吻合7例;改良两野淋巴结清扫132例, 两野清扫淋巴结7例;术后病理证实切缘阳性4例, 术后辅助化疗80例, 术后辅助放化疗22例。
按照UICC第7版TNM分期分组, Ⅰ、Ⅱ、Ⅲ期的患者分别为37例、46例、56例。总体的5年生存率为49.60%,中位生存期为59个月。Ⅰ期、Ⅱ期、Ⅲ期的各组患者5年生存率分别为86.5%、52.2%、23.2%, 中位生存时间为78、64、22个月(P<0.001)。见图1。
单纯比较T分期, T1、T2、T3、T4各组患者的5年生存率分别为86.7%、61.5%、42.4%、21.1%, 中位生存时间分别为81、72、50、15个月(P=0.001)。见图2。
而N分期中, N0、N1、N2、N3各组患者的5年生存率分别为70.1%、25.7%、25.0%、14.3%, 中位生存时间分别为74、21、20、19个月(P<0.001)。见图3。
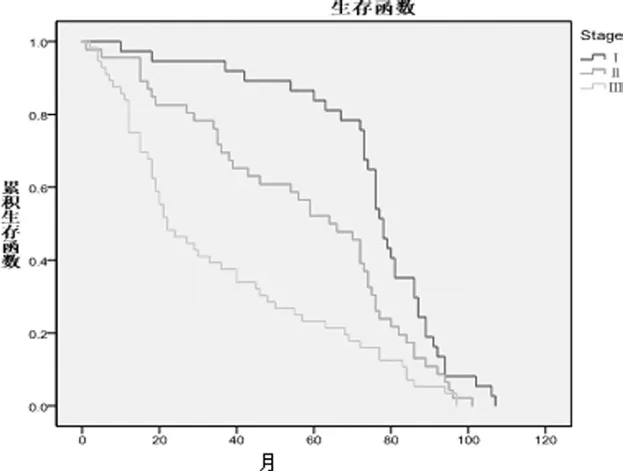
图1 不同TNM分期的生存曲线
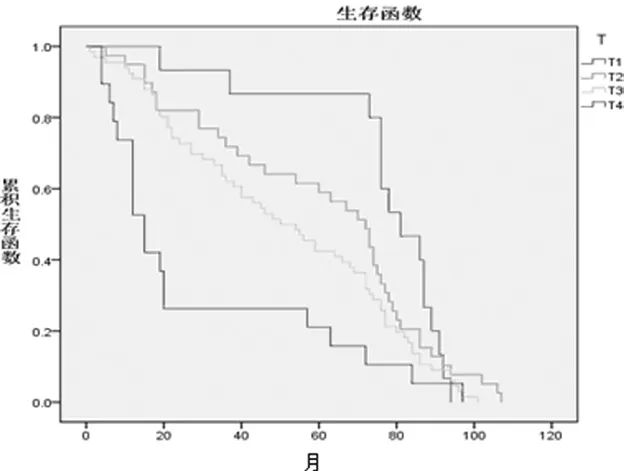
图2 不同T分期的生存曲线

图3 不同N分期的生存曲线
3 讨论
目前, 手术仍然是可切除胸段食管癌的主要治疗手段。但食管解剖位置特殊, 淋巴结引流区域涉及到颈部、胸部和腹部淋巴结, 因此胸段食管癌的手术入路及淋巴结清扫范围一直存在争议, 尤其是胸段食管癌理想的淋巴结清扫范围,是国内外争议最多的地方。2002年日本食管疾病研究学会公布的食管癌诊治指南指出:基于食管癌从颈部淋巴结到腹腔淋巴结转移的较高发生率, 推荐对食管癌患者进行三野手术, 尤其是胸上段癌[3]。然而, 三野手术创伤大、手术时间长、喉返神经损伤等并发症发生率高, 因此而带来的巨大外科压力以及能否通过三野清扫提高所有食管癌患者生存率存在较大争议。而Orringer等[4]自1978~2007年采用非开胸食管剥脱术(经食管裂孔(腹部和颈部切口), 其所在中心共完成2007例, 死亡率为7%, 5年生存率达30%。国内文献报道右侧开胸较左侧开胸清除胸部淋巴结更彻底、更完全, 尤其是双侧气管食管旁沟和喉返神经旁的淋巴结清扫, 最终有可能改善患者5年生存率[5]。
作者认为, 胸段食管癌淋巴结理想的清扫范围及手术入路应在遵循适度和个体化原则的基础上, 加强对转移率和转移高的淋巴结组群的清扫, 并加强多学科综合治疗[6]。
本课题收集了自2004年9月~2008年3月共139例手术切除的胸段食管癌患者资料, 均是根据CT来选择手术入路及淋巴结清扫范围。入组患者中, 经左侧胸部切口颈部吻合的患者106例(76.3%), 经左侧胸部切口弓下吻合26例(18.7%), 经右侧胸部切口颈胸腹三切口颈部吻合7例(5.0%),所有患者中有1例死于手术并发症, 其余均临床治愈。按照UICC第7版TNM分期系统, Ⅰ、Ⅱ、Ⅲ期的患者分别占37、46、56例。所有患者的总体5年生存率49.60%, 中位生存时间为59个月。其中, Ⅰ、Ⅱ、Ⅲ期的5年生存率分别为86.5%、52.2%、23.2%, 中位生存时间分别为78、64、22个月(P<0.001)。患者取得较高的5年生存率, 说明通过CT等影像资料来选择手术入路及淋巴结清扫范围为主的综合治疗胸段食管癌是有效的。
但从生存曲线上看, 随着TNM分期的升高, 其5年生存率呈明显下降趋势, 尽管Ⅲ期的患者采取了手术加化疗/放化疗的综合治疗, 仍不能获得较高的5年生存率, 因此, 为了提高食管癌的预后, 必需重视早期发现、早期诊断和早期治疗。
单纯比较T分期的话, 5年生存率及中位生存时间T1、T2、T3、T4分别为86.7%、61.5%、42.4%、21.1%, 81、72、50、15个月(P=0.001)。而N分期中, N0、N1、N2、N3的5年生存率及中位生存时间分别为70.1%、25.7%、25.0%、14.3%, 74、21、20、19个月(P<0.001)。从不同T分期、不同N分期生存分析对比中可以看出, 随着T分期及N分期的增加, 其5年生存率亦呈明显下降趋势, 因此准确的T分期及N分期, 对患者的预后判定情况具有重大的意义。
总之, 根据CT来选择手术入路及淋巴结清扫范围, 再结合术后的TNM分期给予辅助性的放化疗治疗, 对于中早期的胸段食管癌, 可得到较高的5年生存率, 但局部晚期的胸段食管癌预后则相对较差, 单一外科治疗不能提供最满意的疗效。食管癌预后的明显提高, 必需重视早期发现、早期诊断和早期治疗, 中晚期食管癌的治疗应该走多学科协作综合治疗的道路。
[1] 陈克能.食管癌手术入路的百年演变及临床意义.中华胃肠外科杂志, 2012, 15(9):886-888.
[2] 邵令方.食管癌外科治疗需要商榷的几个问题.中华胃肠外科杂志, 2001, 4(3):143-144.
[3] Japanese Society for Es ophageal Diseases.Surgical treatment.In: Guidelines for the Management of Esophageal Cancer 2002.Tokyo: JSED, 2002: 8-15.
[4] Orringer MB, Marshall B, Chang AC, et al.Two thousand transhiatal esophagectomies: changing trends, lessons learned.Ann Surg, 2007, 246(3):363-374.
[5] 毛友生, 赫捷, 董静思.等.胸段食管癌左右胸入路清扫淋巴结的结果比较.中华肿瘤杂志, 2012, 34(4):296-300.
[6] 李进东, 王文光, 陈宇航, 等.胸段食管癌淋巴结转移特点的研究.中华医学杂志, 2006, 12(5):3197-3200.
2014-04-08]
450008 河南省肿瘤医院胸外科
李进东

