颅脑创伤后颅内感染的危险因素分析
林 超,唐 勇,茅 磊,赵 鑫,孙海晨,王汉东
随着社会经济、交通运输的迅猛发展,颅脑创伤(traumatic brain injury,TBI)的发生率逐年增加,极大地威胁人类的生命健康。颅脑创伤的患者多为青壮年,严重影响社会劳动力,给社会和家庭带来沉重的精神、经济负担。颅内感染(intracranial infection,ICI)是颅脑创伤的严重并发症之一,延长患者的住院时间,增加其致死和致残率,显著影响预后[1-3]。目前关于颅脑创伤后颅内感染危险因素分析少见报道,本文通过回顾性病例分析,探讨颅脑创伤后颅内感染的发生率、及其危险因素等,为临床治疗提供指导,降低颅内感染的发生率,改善患者预后。
临床资料
1 一般资料
我院2011年1月~2013年12月共收治颅脑创伤患者520例,其中男性308例,女性212例; 年龄14~85岁,平均(40.22±8.46)岁。受伤原因: 道路交通伤370例,高处坠落伤78例,殴打伤32例,其他40例。入院时格拉斯哥昏迷评分(GCS): 3~5分127例,6~8分225例,9~12分112例,13~15分56例。入院头颅CT提示:硬膜外血肿78例,硬膜下血肿198例,脑内血肿298例,弥散性轴突损伤65例。
2 创伤性颅脑损伤后颅内感染的诊断
严格参照卫生部《医院感染诊断标准(试行)》: (1) 临床上有发热、头痛、颈项强直等颅内感染的症状和体征; (2) 脑脊液中白细胞>10×106/L,其中多核白细胞>50%,血中白细胞>10×109/L,脑脊液中糖定量<400mg/L,蛋白定量>0.45g/L; (3) 脑脊液细菌培养呈阳性结果; (4) 存在颅内感染的诱因如脑脊液漏等[4-6]。凡具备第3条者可确定诊断,如脑脊液细菌培养阴性者需综合考虑。
3 方法
回顾性分析520例颅脑损伤患者的临床资料。以颅内感染诊断标准为评价指标,运用χ2检验、Logistic回归等统计学方法,探讨性别、年龄、入院GCS评分、脑脊液漏、预防性使用抗生素、外引流、短期内多次开颅手术(≥2次)等相关影响因素。
4 统计学处理
应用SPSS17.0统计软件,采用χ2检验、logistic回归进行分析比较,P<0.05为差异具有统计学意义。
结 果
本组共32例(6.15%)颅脑创伤患者出现颅内感染。性别、年龄、入院GCS评分、预防性使用抗生素与颅内感染无明显相关性; 单因素分析显示脑脊液漏、外引流、多次开颅手术(≥2次)与颅内感染的发生密切相关(表1)。
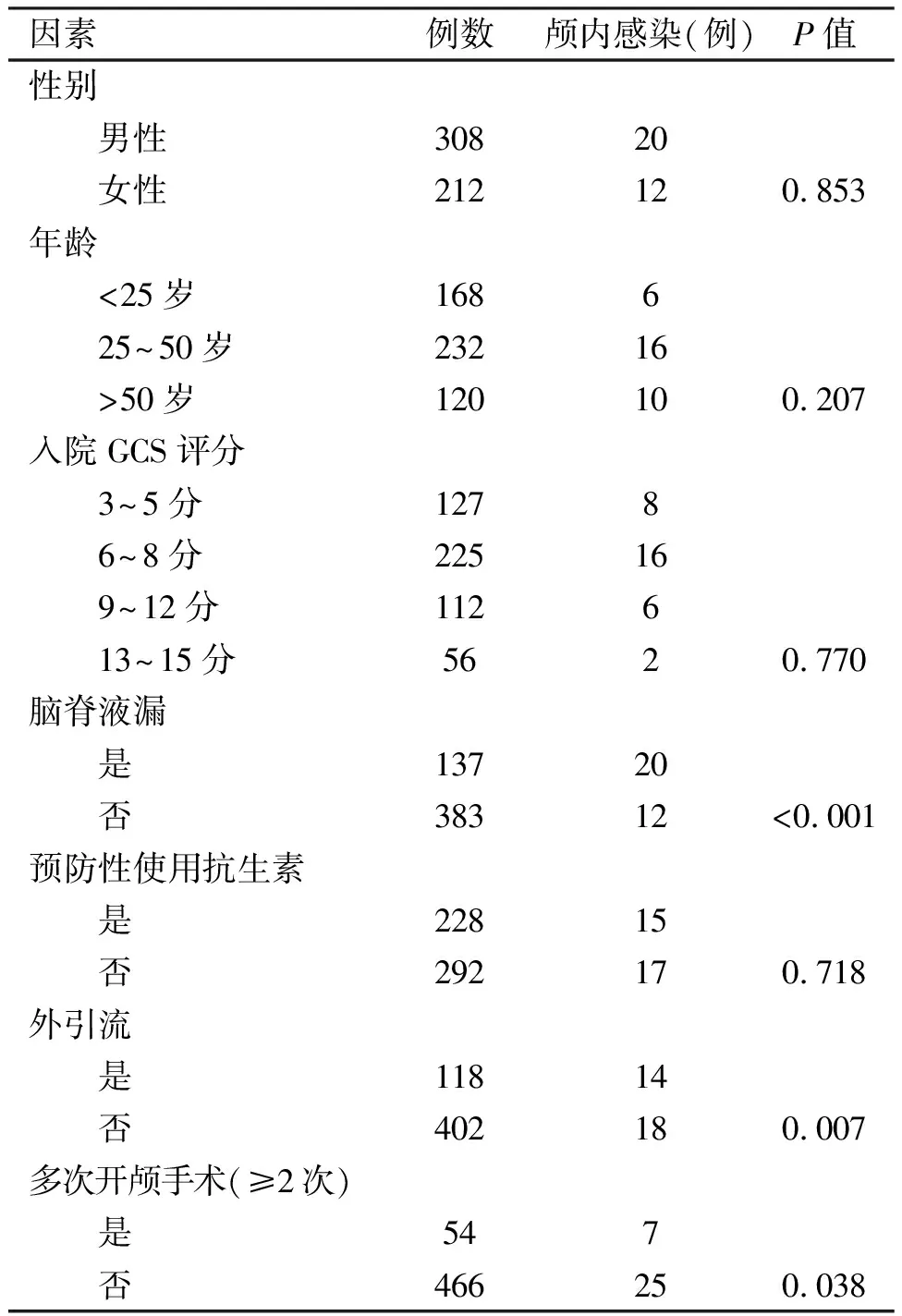
表1 颅内创伤后颅内感染的相关影响因素(32例)
Logistic回归分析提示脑脊液漏(P=0.0091,OR=2.071)、外引流(P=0.0165,OR=1.923)为其独立危险因素(表2)。
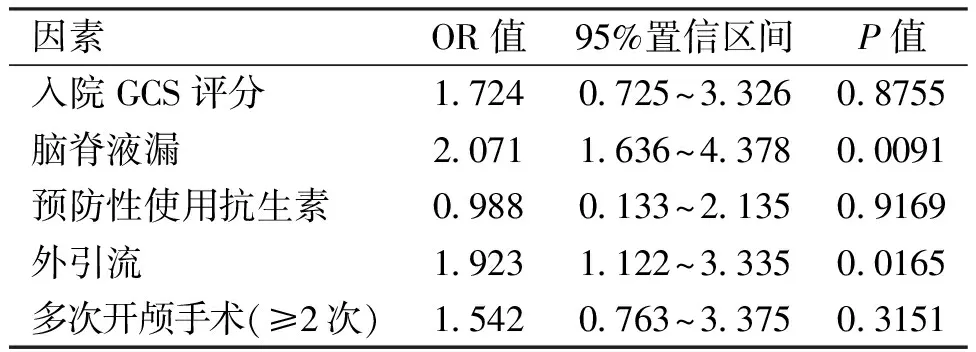
表2 颅脑创伤后颅内感染发生的Logistic多元回归分析
颅脑创伤后颅内感染好发于损伤后4~10d。最早于损伤后4d,住院患者最迟于损伤后14d出现颅内感染(图1)。

图1 颅内感染与损伤后时间的关系
讨 论
颅内感染由于血脑屏障的作用,不仅抗生素使用局限性大,而且耐药率极高。颅脑创伤患者一旦发生颅内感染后常表现为发病急、病情进展快、感染难以控制,严重影响患者的预后。本组病例中颅内感染发生率约为6.15%,与文献报道的发生率7.9%相一致[7]。单因素分析显示脑脊液漏、外引流、多次开颅手术(≥2次)与颅内感染的发生密切相关。Logistic回归分析提示脑脊液漏、外引流为其独立危险因素。
本组病例中患者的性别、年龄、入院GCS评分、预防性使用抗生素与颅内感染无明显相关性。预防性使用抗生素不能有效地减少病菌的入侵、降低颅内感染,相反,可能加剧耐药菌的产生[8]。临床上预防性使用抗生素,应严格掌握适应证,控制使用时间及剂量。
外引流术主要包括脑室外引流术、硬膜外引流、硬膜下引流、及脑内血肿腔引流术等。留置引流管可能会增加颅内感染的机会[9-13],主要考虑以下几点: (1) 引流管的存在导致颅内与外界环境相通,细菌可经头皮切口处逆行而上,引起颅内感染; (2) 若置入引流管及术后护理无菌操作不严格均可增加机会; (3) 引流液返流可能成为重要的感染源和细菌培养基。留置引流管时间延长,尤其是超过3d,感染机会可能随之增加[7]。开颅术后尽量不放置颅内引流,若需放置引流应严格无菌操作、术后加强护理、严禁引流液返流,减少颅内感染机会。
脑脊液漏患者属于开放性颅脑损伤,本组病例研究显示其颅内感染率显著升高,与文献报道相符[7]。结合文献,主要原因有: (1) 开放性颅脑损伤易存在颅内异物、污染伤口等,其可能成为重要的感染源; (2) 头皮、颅骨和脑膜的三重保护作用均已破坏,脑组织或脑室系统与外界环境的直接相通,为病原菌提供重要的感染途径; (3) 挫裂或水肿的脑组织,坏死液化后可能成为良好的细菌培养基[7,14]。笔者认为脑脊液漏患者应予以尽早治疗,变开放性颅脑损伤为闭合性,清除感染源、切断感染途径是预防颅内感染的关键。颅脑清创、颅底重建、切断瘘管、软组织填塞、腰大池引流等是脑脊液漏的重要治疗方法。
在短时间内需要多次手术的患者通常是多发脑挫裂伤或对冲伤患者,损伤程度较重,且在短时间内接受多次手术,全身应激反应较大,免疫力下降,术后反应及自我恢复能力较差,促使感染概率升高[9,15]。本组病例提示,颅内感染好发于伤后4~10d,主要考虑与留置引流管、脑脊液漏等相关。
综上所述,颅内感染是一个多因素的结局,预防性使用抗生素不能有效地降低颅内感染的发生率。在临床诊治过程中,尤其对合并脑脊液漏、外引流的颅脑损伤患者,应积极预防和处理,做到早发现、早处理,以减少颅内感染发生的可能性,提高患者的预后。
参考文献:
[1] Prasad K,Rai NK,Kumar A.Use of corticosteroids and other adjunct therapies for acute bacterial meningitis in adults[J].Curr Infect Dis Rep,2012,14(4):445-453.
[2] Grimwood K,Anderson P,Anderson V,et al.Twelve year outcomes following bacterial meningitis: further evidence for persisting effects[J].Arch Dis Child,2000,83(2):111-116.
[3] Boque MC,Bodi M,Rello J.Trauma,head injury,and neurosurgery infections[J].Semin Respir Infect,2000,15(4):280-286.
[4] Briggs S,Ellis-Pegler R,Raymond N,et al.Gram-negative bacillary meningitis after cranial surgery or trauma in adults[J].Scand J Infect Dis,2004,36(3):165-173.
[5] Parodi S,Lechner A,Osih R,et al.Nosocomial enterobacter meningitis: risk factors, management, and treatment outcomes[J].Clin Infect Dis,2003,37(2):159-166.
[6] Leib SL,Boscacci R,Gratzl O,et al.Predictive value of cerebrospinal fluid (CSF) lactate level versus CSF/blood glucose ratio for the diagnosis of bacterial meningitis following neurosurgery[J].Clin Infect Dis,1999,29(1):69-74.
[7] Kourbeti IS,Vakis AF,Papadakis JA,et al.Infections in traumatic brain injury patients[J].Clin Microbiol Infect,2012,18(4):359-364.
[8] 许毅,孙晓川,刘科,等.103例重型颅脑损伤患者医院感染临床分析[J].创伤外科杂志,2012,14(4):314-316.
[9] Kourbeti IS,Jacobs AV,Koslow M,et al.Risk factors associated with postcraniotomy meningitis[J].Neurosurgery,2007,60(2):317-325.
[10] Lozier AP,Sciacca RR,Romagnoli MF,et al.Ventriculostomy-related infections: a critical review of the literature[J].Neurosurgery,2002,51(1):170-181.
[11] Abadal-Centellas JM,Llompart-Pou JA,Homar-Ramirez J,et al.Neurologic outcome of posttraumatic refractory intracranial hypertension treated with external lumbar drainage[J].J Trauma,2007,62(2):282-286.
[12] Park P,Garton HJ,Kocan MJ,et al.Risk of infection with prolonged ventricular catheterization[J].Neurosurgery,2004,55(3):594-601.
[13] Reichert MC,Medeiros EA,Ferraz FA.Hospital-acquired meningitis in patients undergoing craniotomy: incidence, evolution, and risk factors[J].Am J Infect Control,2002,30(3):158-164.
[14] Martinez E,Domingo P,Cadafalch J,et al.Mixed bacterial meningitis associated with CSF leak[J].Clin Infect Dis,1992,14(6):1263.
[15] Alharfi IM,Stewart TC,Helali IA,et al. Infection rates,fevers,and associated factors in pediatric severe traumatic brain injury[J].J Neuro Trauma,2014,31(5):452-458.

