福建省某三甲医院新型农村合作医疗住院费用管理实践分析
涂饶萍 林智平 吴一航
福建省立医院医保办,福州,350001
2012年全国参加新型农村合作医疗(以下简称“新农合”)的人数达8.05亿,平均参合率约为98%,人均筹资达300元,最高支付限额逾6万元。全国共有15亿人次享受新农合补偿,参合患者住院自付费用占人均年收入的比重约为24%[1]。然而,要建立风险分担的,农民疾病经济负担较低的新农合制度,仍然有不少问题有待解决。有效管理控制医疗费用是新农合制度实行过程中的重要环节,也是医疗保障制度普遍的难题。2013年《福建省卫生厅、福建省财政厅关于加强2013年新农合工作的意见》(闽卫农社〔2013〕41号)中指出福建省新农合住院费用名义补偿比例在60%左右(全省平均水平),受各地筹资水平、药品目录等因素的影响,全省新农合住院费用实际补偿比例在30%-50%不等,与职工、居民医保相比仍存在一定的差距。为了确保新农合基金的平稳运行,提高新农合住院基金的利用率,落实好新农合惠民政策,福建省某三甲医院对新农合住院费用进行管理控制。
1 某三甲医院新农合住院费用管理情况
1.1 新农合住院费用管理措施
1.1.1 在医嘱界面对患者参保类别和药品使用范围、自付比例进行提示。医生在开具有效长期医嘱时,自动进入监控系统,医嘱界面将提示该患者的参保类别以及药品限用范围、自付比例。如开具“胸腺肽α-1”,医嘱界面提示“限恶性肿瘤与重症乙肝患者的住院治疗”,同时显示该患者的医保类别及对应的自付比例是多少。
1.1.2 对新农合限用、目录外药品进行审批。严格执行新农合药品目录,对限用、目录外药品进行处方提示、限制操作等,将院内用量较大、容易滥用的辅助药品,按照病区进行控制,临床各科室在使用该类药品前要填写专门的药品审批,并经过科室审核,交由医保办审批,从而最大限度地避免新农合辅助药品的滥用。①医保办在院内网公布并设定需审批的药品;在执行审批时间点之后使用该药的患者需作审批;在执行审批时间点之前已使用该药者无需作审批,仍可延续使用。②临床医嘱遇到要使用“需审批”的药品,出现“须填写《新农合部分药品使用审批表》,审批后方可使用”的电脑提示,即审批之前无法进行该药的电脑医嘱录入,医生填表获审批后方可使用。③“紧急通道”的使用说明。若患者抢救确需使用某需审批的药品时,临床可启用“紧急通道”,即医生可进入“短期医嘱”,然后点击电脑界面的“紧急通道”,确认后,即可从“短期医嘱”开药(但长期医嘱仍不能使用)。次日仍须补办审批手续。不符合抢救条件而开启“紧急通道”者,视其为医保违规。④药品“暂停使用”的说明。在新农合费用分析过程中,发现存在新农合药品使用异常(例如使用量特别大、使用过滥、与新农合目录不符等情况),或住院医保定额明显超标时,将对该药启用“暂停使用”。⑤根据新农合住院运行情况,医保办可对“需审批”和“暂停使用”的药品作取消“需审批”和“暂停使用”。
1.1.3 对大型仪器使用进行审批。新农合患者住院,申请单项费用300元以上的大型检查前,须填写《新农合参合人员超300元大型仪器检查审批表》,一式二份报医保办审批,若遇急诊等特殊情况应及时补办手续。
1.1.4 通过医保报表系统对新农合住院费用情况进行监控。医保办定期公布新农合住院指标数据(包括人均医疗费、人均药品费、人均材料费、人均住院天数、自费药品金额、自费药品金额占比等)。对超标科室的控费情况进行重点分析,找出控费不良的原因,将相关情况告知科主任,限期整改,结合一系列奖惩措施规范临床各科室的用药行为。
1.2 2011-2012年新农合住院费用情况分析
据该院2011年11月-2012年1月的新农合住院费用数据,在全院人均医疗费排名前十的科室中,人均药品费金额占人均医疗费总金额比例超过40%的科室有8个(其中有3个科室超过50%)。另外,全院自费药品金额占人均医疗费总金额平均比重约为15.49%,在全院49个科室中,自费药品金额占人均医疗费总金额比重超过20%的有7个,约占科室总数的14.29%。该项比重前五名的科室其值均超过25%。
通过管理控制措施的实施,该院在控制新农合住院费用,特别是控制自费药品金额方面取得了一定的成效。2012年4月-6月数据显示,全院新农合人均医疗费用下降了6%,自费药品金额平均占比降为10.14%,实施费用管理以来,15区肿瘤外科、30区胃肠外科、37区肿瘤内科等科室的自费药品金额占比有了一定程度的下降。见表1。
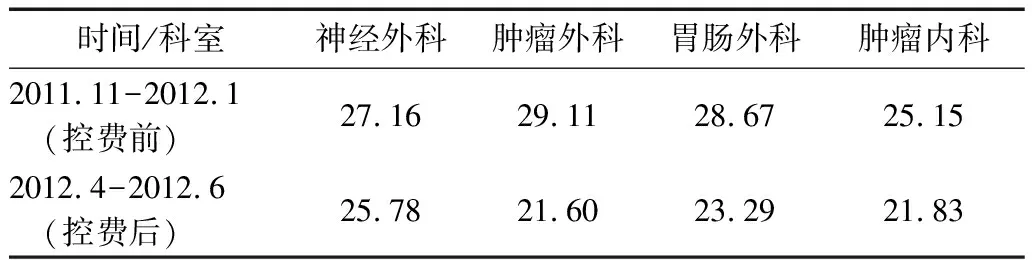
表1 某三甲医院四科室自费药品金额占比 (%)
2 讨论
2.1 某三甲医院在新农合住院费用管理实践中存在问题及原因
通过以上分析可以得出,虽然该院采取了一定措施对新农合住院用药和费用进行监控,但在实施中,由于科室、病种、住院天数、药品种类以及新农合政策变动等原因,某些住院人次多、病情严重、药品比例高的科室的住院费用管理的效果还不太令人满意,人均医疗费用、自费药品金额占比的下降幅度比较小(如神经外科等),新农合住院费用的管理效果不明显。主要原因如下:
2.1.1 医务人员对新农合工作的重要性认识不够。由于新农合实行即时结算报销的时间不长,因此,在初期,绝大多数医务人员对新农合工作认识不够,对新农合病人提供的医疗服务不规范。在工作检查时发现被抽查医务人员对新农合知识知晓率低,多数临床医护人员对新农合政策、规范、制度、新农合基本药品目录、诊疗项目不熟悉、不了解[2],造成临床医生不良用药习惯的延续,未仔细甄别新农合与职工药品目录的种类不同,不注意控制目录外药品费用等问题。
2.1.2 实行单病种付费的收效不高。实行按单病种收费后,医院只能按照病种费用标准规定的价格收费。这将促进医院建立健全成本核算体系,努力降低经营成本,提高病案管理质量,促进信息系统建设及医院的标准化管理[3]。根据《关于扩大福建省农村居民重大疾病医疗保障范围的通知》(闽卫农社〔2013〕57号)文件,2013年福建省在儿童先天性心脏病等8类重大疾病实行单病种付费的基础上,将急性心肌梗塞、脑梗塞、1型糖尿病、甲亢、肺癌、食道癌、胃癌、结肠癌、直肠癌等9类病种纳入农村居民重大疾病医疗保障范围,使农村居民新农合重大疾病保障范围扩大到17类。随着保障病种范围的扩大,新农合的住院费用及自费药品金额并未得到有效地控制。究其原因,一方面政策仅仅按病种来制定,没有考虑到每个病种的疾病分型以及其他对费用产生的影响,导致方案僵化及过程简单化[4],医生的积极性不高,医疗质量得不到有效保证,同时医疗费用控制的效果难以考核;另一方面是政策未对单病种的药品费用占比做出明确的规定。
2.1.3 新农合目录药品种类少。福建省现行的2013年版新农合药品目录较前有了比较全面的扩充,增加了新农合用药的范围,给参合患者带来便利。但与职工医保的药品目录相比,种类还不够齐全。一些临床治疗性用药因价格昂贵未纳入新农合目录内。故新农合目录调整后,并没有在很大程度上降低参合患者的自付比例。
2.1.4 新农合政策宣传力度不够。除医保管理人员外,导诊台、收费处的工作人员不注重对新农合相关政策的学习和了解,出现误导参合患者的情况。参合患者对报销政策的不了解,给费用管理工作带来不便,也影响了他们获得补偿的及时程度。因此,单纯控制自费药费用占比和药品比例不能够很好地管理住院费用,应该探索建立新的费用管理体系,多层次、多维度地进行费用管理,以便取得更好的费用管理效果。
2.2 优化新农合住院费用管理的对策
2.2.1 建立有效的新农合住院费用管理体系。①制定恰当的新农合住院费用管理目标。医院医保管理人员结合新农合住院费用的历史数据,依据临床实际,采取头脑风暴法,征求临床科室及院内相关部门(医务部、财务科等)工作人员的意见,个性化制定出适应科室发展的精细化费用管理指标。精细化指标的科学制定与持续性的管理改进,能有效地控制住院费用的不合理增长,保证医疗服务质量,这对于医院医疗质量考核体系的建立有着重大意义[5]。②采用精细化管理办法,结合BI系统(Business Intelligence,商业智能,医疗BI系统适合临床科室医护人员、院内医保、财务、信息中心工作人员实施日常的管理工作,可对各时间节点的住院费用的各项指标进行统计、记录和分析)的数据分析功能,实现费用的动态实时监控[6-7]。同时依托于院内现有的信息化管理平台费用预警措施,使之整合为更加系统化、专门化的费用预警信息平台,以医院、医生、患者为立足点,按照药品、检查治疗、耗材的分类,分析全院新农合费用情况,查找异常信息,逐步深入至科室、医生、患者,发现费用超预期情况应及时警示相关科室,各临床医生也可在医生工作站随时查询某个时间点该科室或本组的新农合费用的各项指标及其完成情况。③加大力度控制目录外、辅助药品的使用。根据医保协议中有关辅助药品的管理规定,实行药品组控制,对院内用量大、易滥用的辅助药品进行整理,按照其在新农合目录中的类别进行分组,设置相应的操作权限,如不能同时开出两种以上(含两种)该控制组内的药品。另外依据药品说明书的用法用量进行日剂量和天数控制,规范临床用药行为。④开展自我管理,建立信用档案。一方面定期抽查住院病历,针对超范围治疗、使用数量超标、超标收费、冒卡等现象予以即时提醒,酌情按医保违规处理,建立临床医生医保服务信用档案和参保患者黑名单,实现医保违规的实时管理。另一方面利用院科两级综合目标管理平台,定期对各临床科室的新农合费用及违规情况进行评价。
2.2.2 完善单病种付费的方案。在制定单病种医疗费用控制标准的时候,需要考虑不同年龄患者的费用差异,同时不同病种病例分型的控制标准也应该加以区别,将病例划分为单纯普通型、单纯急诊型、复杂疑难型和复杂危重型,有针对性地制定费用控制标准[8]。把更多新农合患者纳入临床路径管理中,合理控制住院时间,根据病种特点科学制定单病种药品比标准。卫生管理部门可以考虑将单病种药品比例纳入对医院的考核之中,根据不同类型病人的临床路径测算相应标准药品费用和总费用,得出合理的药占比,取代传统的整体药占比。
2.2.3 做好新农合药品目录的修订、管理工作。新农合管理相关部门应该做好药品目录的管理和修订工作,对收录药品名称、使用规则、报销政策等方面进行规范;对目录的具体实施进行统一监管,应逐步实现新农合目录与职工(居民)医保目录对接整合,二者之间的衔接应逐步统一;要加强临床一线治疗用药情况的调研,通过对病人的诊断、检查、治疗、药品费用清单的审查分析,做好新农合目录药品增补的审核工作[9]。
2.2.4 构建医、保、患沟通平台。①加大工作人员培训的力度。定期对导诊台、收费处相关人员、志愿者进行新农合政策培训,同时收集问题,共同寻找解决办法。②促进临床医生树立费用意识。以我院已有的医保协调小组为载体,邀请各科室的医保协调员不定期召开工作交流会,共同策划新农合费用管理工作。③定期召开与新农合中心的联席会议。总结阶段性新农合稽核存在的常见问题,邀请相关临床专家对于富有争议的问题进行答疑解惑,共同探讨解决办法,最终达成共识。④加大对新农合政策的宣传力度。医院要利用医疗机构LED屏幕、新农合专栏宣传新农合相关政策,通过导诊台、住院收费处、药房、医保办以及临床科室等服务窗口,明确告知新农合参合患者或家属住院登记、补偿及不予补偿的情况,指导前来就诊的参合患者阅读入院须知、新农合宣传栏等处的政策,并尽可能主动地告知参合患者或家属相关政策及其注意事项。
[1]吕诺.今年新农合报销平均达六成[EB/OL].(2013-02-22)[2013-3-18].http://news.xinhuanet.com/health/2013-02/22/c_124374514.htm.
[2]李梅香, 陈敏莲. 新农合儿童住院患者医疗费用控制的影响因素与质量管理[J]. 实用预防医学,2010,17(1):184.
[3]管延羡. 要建立“按病种付费”的机制[J].中国卫生资源, 2010,9(1) : 28- 29.
[4]吴素玲, 杨家琐. 实现临床路径的相关问题思考[J].中国卫生质量管理,2010, 14(4) :79-80.
[5]张蘅, 闫冰.总额预付改革下精细化医保住院指标的实施[J].中国医院管理, 2013,6(32):43-44.
[6]刘晖.精细化管理 追求卓越 基业长青[EB/OL]. (2007-03-23)[2013-05-22]. http://www.boraid.com/article/html/71/71491.asp.
[7]王建秀.徐元元:H-ERP与BI系统助推精细化管理[EB/OL].(2013-05-23)[2013-05-25].http://www.cn-healthcare.com/manager/cwgl/2013-05-23/content_424021-2.html.
[8]傅征, 张力. 病例分型管理理论与实践[M] . 北京: 人民军医出版社, 2010.
[9]王为.医保办在住院费用控制中的作用[J].医药前沿,2012,2(19):337-378.

