血脂与大肠息肉的相关性研究
陆一新 汤林波 姜华 邱允忠 张静燕 刘庆晔
大肠息肉是消化系统的常见病,包括多种病理类型,其中腺瘤性息肉与大肠癌的发生密切相关。国内外有研究提示血脂异常与大肠息肉有关,但此结论仍存在争议[1-6]。为探讨血脂与大肠息肉的关系,笔者分析了在我院住院行结肠镜检查证实有大肠息肉患者的资料,并与正常者进行对照,现报告如下。
对象与方法
一、研究对象
选取2011年1月至2013年12月因排便异常、便血、腹胀及腹痛在我院住院行电子结肠镜检查的患者为研究对象,根据结肠镜结查及活组织病理学检查(活检)结果,将确诊为大肠息肉患者纳入大肠息肉组,而检查正常者纳入对照组。纳入标准包括:①年龄在18周岁以上;②完成全结肠镜检查,肠道准备充分。排除标准包括:①结肠镜检查未至回盲部;②有肠切除、肠息肉、肠癌手术史;③存在非大肠息肉的其他肠道疾病,如结肠炎、炎症性肠病、结肠黑变病、结肠憩室、结肠癌等;④有原发性脂代谢异常性疾病,近3个月内服用过调脂药物、肾上腺皮质激素药物以及其他可能影响血脂水平的药物;⑤有严重心脑疾病及肝肾功能不全,有甲状腺疾病、其他恶性肿瘤、精神病,妊娠或哺乳期妇女,有一级亲属恶性肿瘤家族史。共收集符合标准的病例共129例,其中大肠息肉组51例,男39例、女12例,年龄(61.1±8.6)岁,病程(12±2)d;对照组78例,男36例、女42例,年龄(52.1±10.8)岁, 病程(10±2)d。经χ2检验,两组患者病程、临床症状(排便异常、便血、腹胀及腹痛)及就诊科室比较差异无统计学意义(P>0.05)。
二、方 法
参考不同文献,拟定本研究的主要研究因素[1-6]。记录研究对象的BMI、高血压病、糖尿病病史等;记录血脂检测结果,包括:总胆固醇、甘油三酯、HDL-C、LDL-C、载脂蛋白A1(APOA1)、载脂蛋白B(APOB)、脂蛋白a。
三、统计学处理
以是否患大肠息肉为因变量(是=1,否=0),以性别、年龄、BMI、高血压病、糖尿病、血脂为自变量,按表1的规格量化,依据我院检验科提供的参考值设定高总胆固醇、高甘油三酯、低HDL-C、高LDL-C、低APOA1、高APOB、高脂蛋白a的界值,以普遍认同的无症状平均风险人群大肠癌筛查年龄(50岁)作为年龄界值,以《中国居民膳食指南(2011版)》中关于超重或肥胖的定义设定BMI界值(赋值方法见表1)。采用SPSS 19.0统计软件分析数据,先进行单因素非条件Logistic回归分析,在此基础上再选择有意义的变量,进行多因素非条件Logistic回归分析。
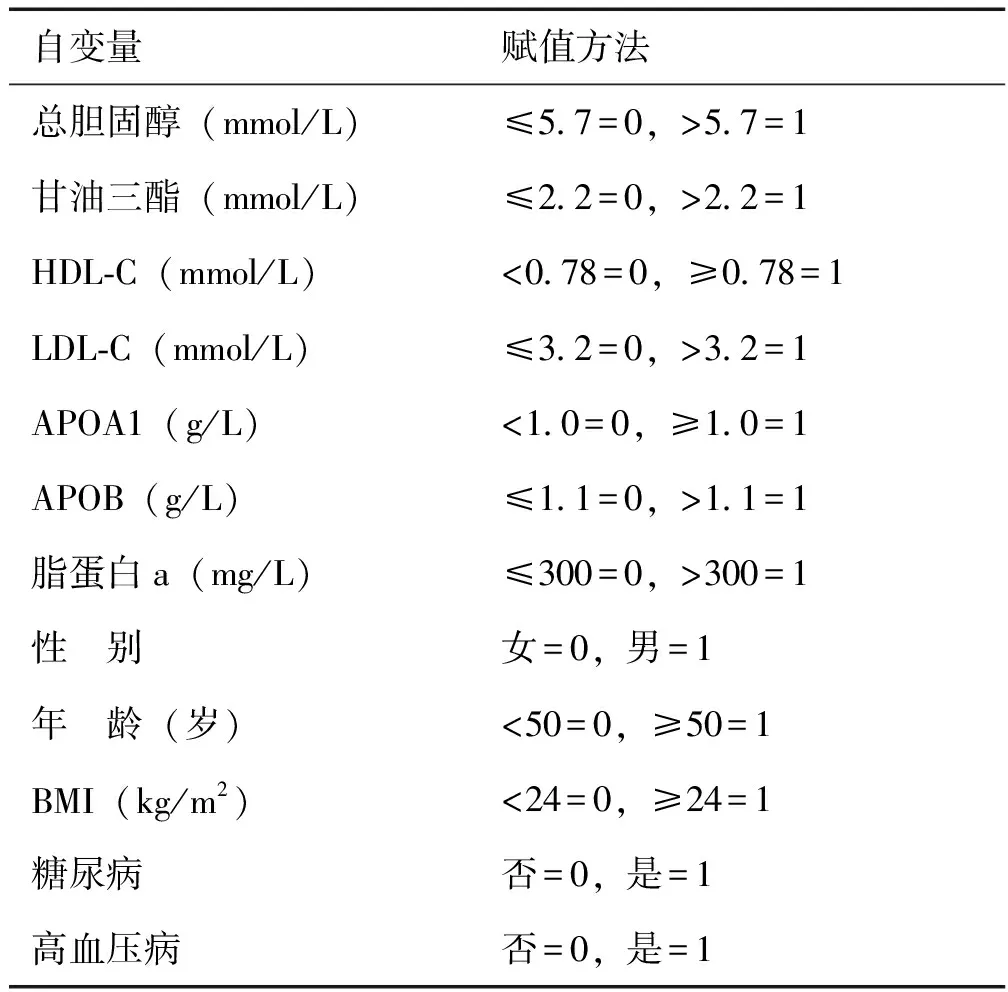
表1 主要研究因素及赋值方法
结 果
一、单因素非条件Logistic回归分析结果
结果显示,高甘油三酯、男性、年龄≥50岁、BMI≥24 kg/m2、高血压病与大肠息肉的发生成正相关,高总胆固醇、高LDL-C与大肠息肉的发生成负相关(P均<0.05)。HDL-C、APOA1、APOB、脂蛋白a、糖尿病与大肠息肉无明显相关性。见表2。
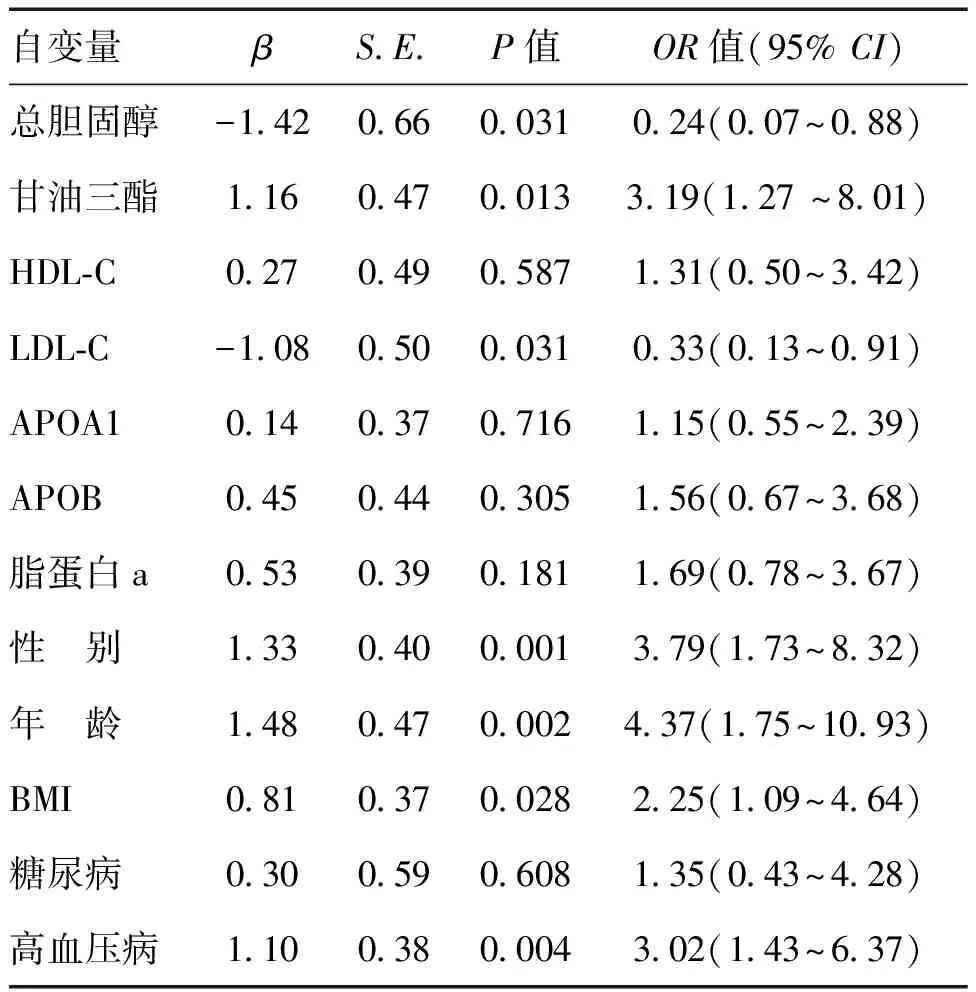
表2 血脂与大肠息肉单因素非条件Logistic回归分析结果
二、多因素非条件Logistic回归分析
把单因素非条件Logistic回归分析差异有统计学意义的因素纳入多因素非条件Logistic回归分析,选用逐步向前筛选法(似然比)。结果表明,高甘油三酯(OR=3.88)、男性(OR=3.11)、年龄≥50岁(OR=5.19)与大肠息肉成正相关(P<0.05),是大肠息肉的危险因素。高总胆固醇(OR=0.19)与大肠息肉成负相关(P<0.05)。详见表3。
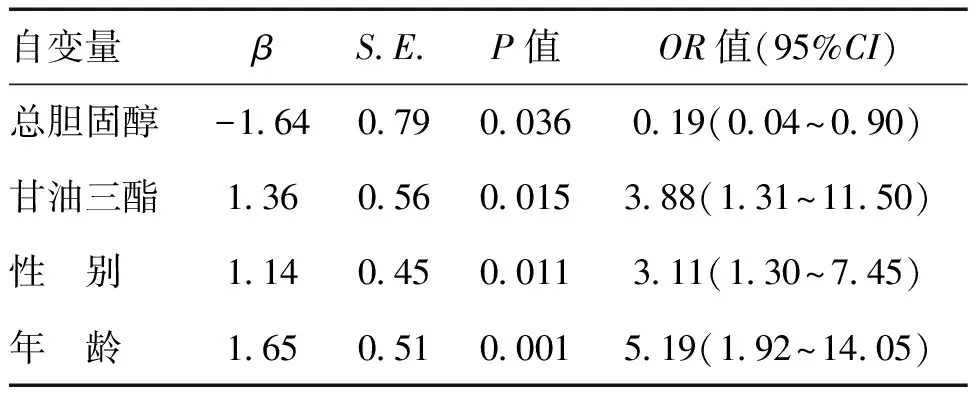
表3 血脂与大肠息肉多因素非条件Logistic回归分析结果
讨 论
血脂包括血浆胆固醇、甘油三酯和类脂如磷脂等,参与调节能量转换、物质运输、信息识别与传递、细胞发育和分化,以及细胞凋亡等多种生命活动过程,是人体必需的物质。血脂代谢异常与某些疾病,如动脉硬化症、糖尿病、肥胖症、阿尔茨海默病以及肿瘤发生发展密切相关[7]。流行病学研究表明血脂中的不同成分对大肠癌有着不同的影响,普遍认为大肠癌患者血清中甘油三酯、总胆固醇增高,而HDL-C减少[8]。根据“腺瘤-原癌”序贯学说,血脂与大肠息肉,尤其是腺瘤的相关性也引起了人们的关注。目前国内外多项研究发现结直肠腺瘤与高甘油三酯, 高总胆固醇,低HDL-C,高LDL-C相关[1-4]。但Tsilidis等[5]的前瞻性研究结果显示甘油三酯、HDL-C、总胆固醇均与结直肠腺瘤无关。
本研究结果证实高甘油三酯与大肠息肉成正相关,高总胆固醇与大肠息肉成负相关,证实了血脂与大肠息肉存在相关性。大肠息肉是大肠上皮细胞增生和死亡失平衡,出现异型增生所致。高甘油三酯可以促进胆汁酸的合成与分泌增加,进而使次级胆汁酸增多,并在大肠内产生致突变作用,促进肿瘤生长[10]。关于本研究高总胆固醇与大肠息肉呈负相关的结果,与既往研究不符,考虑原因如下:一方面,总胆固醇的检测与年龄、性别相关,其水平常随年龄而上升,70岁后不再上升甚或有所下降;女性中青年期的总胆固醇水平低于同龄男性,绝经后则较同年龄男性高。而本研究中大肠息肉组患者较对照组的年龄高且以男性居多,因此不排除受此两项因素的影响[3-5]。另一方面,腺瘤性息肉是大肠息肉的主要病理类型,为癌前病变,于珍珍等[4]研究显示大肠癌患者总胆固醇水平降低,故猜测大肠息肉是否与大肠癌一样因组织细胞过度增殖使机体脂质代谢异常活跃,导致了胆固醇消耗和储存均明显增加。关于总胆固醇与大肠息肉的相关性、临床意义与机制有待进一步研究。
大肠息肉无特异性临床症状,积极有效的筛查可以达到早发现、早治疗的目的。本研究提示男性、年龄≥50岁、高甘油三酯是大肠息肉的危险因素,建议具有上述特征的人群应行结肠镜筛查。高甘油三酯与饮食结构的关系密切,合理的膳食结构可预防大肠息肉的发生。当然大肠息肉的发生与年龄、性别、大肠癌家族史、吸烟、超重,高脂肪、高蛋白、低纤维素饮食等多种因素亦有关[9]。本研究为主要针对血脂及与血脂相关的部分因素进行了分析,未能收集分析关于生活饮食习惯及烟酒嗜好方面的资料,且本研究以住院人群为研究对象,病例来源单一,存在选择性偏移,样本量亦较少,这些均有待今后行更完善更合理的进一步研究。
[1] Liu CS, Hsu HS, Li CI, et al. Central obesity and atherogenic dyslipidemia in metabolic syndrome are associated with increased risk for colorectal adenoma in a Chinese population. BMC Gastroenterol,2010,10:51.
[2] Kim BC,Shin A,Hong CW,et al. Association of colorectal adenoma with components of metabolic syndrome.Cancer Causes Control,2012,23:727-735.
[3] 杨卫文,黎莉,谭松,等.结直肠腺瘤患者血脂、脂蛋白、脂肪因子及粪钙卫蛋白水平检测的临床意义.河北联合大学学报(医学版),2012,14:303-305.
[4] 于珍珍,李可,耿尊恩,等.血脂、血钙水平与结直肠肿瘤的相关性.胃肠病学,2013,18:556-558.
[5] Tsilidis KK,Brancati FL,Pollak MN,et al. Metabolic syndrome components and colorectal adenoma in the CLUE II cohort.Cancer Causes Control,2010,21:1-10.
[6] 陈旭,郭健,肖飞.血脂异常实验室诊断标准研究进展.中国临床医生,2011,39:23-26.
[7] 蔡潭溪,刘平生,杨福全,等. 脂质组学研究进展.生物化学与生物物理进展,2010,37:121-128.
[8] 何勇山,金黑鹰,章蓓,等.脂代谢与结直肠肿瘤关系的研究进展.世界华人消化杂 志,2012,20:486-490.
[9] 宋雯,赵梁,朱萍,等.肠息肉发生发展与诊治研究新进展.胃肠病学和肝病学杂志,2012,21:876.
[10] Lee GE,Park HS,Yun KE,et al.Association between BMI and metabolic syndrome and adenomatous colonic polyps in Korean men.Obesity (Silver Spring),2008,16: 1434-1439.

