左氧氟沙星临床应用分析
刘秀凤,张 晔,吴玮峰,陆赛花(上海市奉贤区中心医院药剂科,上海 201400)
氟喹诺酮的杀菌作用是通过抑制拓扑异构酶Ⅳ和Ⅱ、干扰细菌DNA复制而实现的。不同的氟喹诺酮药物对于作用位点有不同的亲和力,左氧氟沙星更容易与拓扑异构酶 Ⅳ(parC)相结合。该类药物还具有抗菌后效应,该效应使药效时间延长,减少给药次数。
1 资料和方法
1.1资料来源 随机抽取2011年5月~2012年12月病历,每月各15例,共300例应用左氧氟沙星的出院病历。
1.2方法 采用回顾性调查方法,根据《抗菌药物临床应用指导原则》、《抗菌药物临床应用分级管理目录》、《抗菌药物临床应用管理办法》、《卫办医发[2009]38号文》等,对300例病历进行分析、评价。
2 结果
2.1左氧氟沙星应用率及病原体送检率分布 本次调查的300例病历中,用药前做细菌培养及药敏试验者占60.67%,经验用药占39.33%。在11个临床科室中,呼吸内科应用左氧氟沙星病历最多,但送检率最低;妇科送检率最高。见表1。
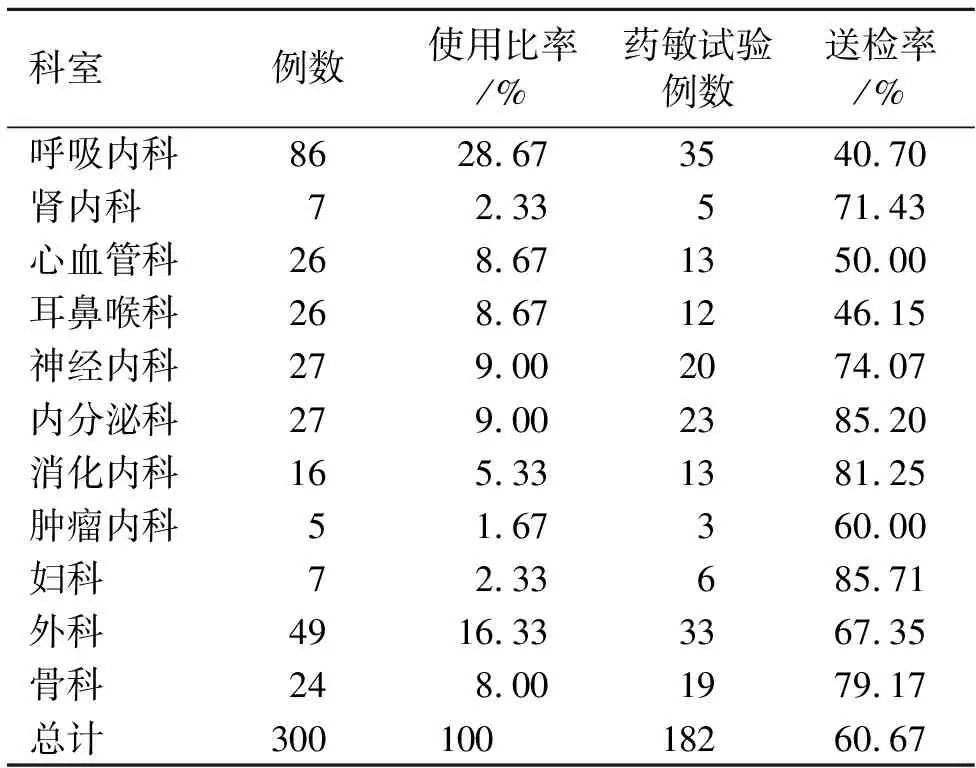
表1 各科室左氧氟沙星应用率及送检率
2.2左氧氟沙星临床应用情况 在300例病历中,用于呼吸道感染治疗的占首位,其次为尿路感染治疗。见表2。
2.3给药途径及给药剂量 300 例病历均采用静脉滴注方式给药。300 mg或600 mg,1日1次及300 mg,1日2次等方式给药。呼吸道感染左氧氟沙星的常用剂量为500 mg,1日1次,包括口服及肠外用药[1]。
2.4药物不良反应表现类型 300 例病历中出现不良反应有23例,主要表现为皮疹、瘙痒、红斑等;精神神经系统:出现失眠、头晕、头痛等,胃肠道反应:出现恶心、呕吐、腹部不适等;全身性损害:发热、寒战、胸闷等症状。

表2 左氧氟沙星临床应用情况
3 讨论
左氧氟沙星是氧氟沙星的左旋光学异构体,其抗菌活性是右旋体的8~128倍。2001年,我国主要城市重点医院在用药品种销售额排序中,左氧氟沙星位居第3位。随着该药的普遍应用,相关的不良反应的报道也不断增多。有研究表明,氟喹诺酮类药物用量与细菌耐药性有关,用药量上升必然导致耐药性增加[2]。目前,氟喹诺酮耐药率低,但加拿大有报道关于肺炎链球菌对氟喹诺酮耐药。另外,某些病原菌易产生耐药性,特别是绿脓杆菌,氟喹诺酮的滥用可能威胁这类药物以后的效用[1],故卫生部38号文件规定,严格控制喹诺酮类药物作为外科围手术期预防用药。
左氧氟沙星除对革兰阳性、阴性常见致病菌具有较强的抗菌活性外,对衣原体、支原体、军团菌也有良好的抗菌作用,半衰期长(6 h),无明显蓄积,可作为急性下呼吸道感染的治疗用药。因此,左氧氟沙星注射液在喹诺酮类药物的市场中占主导地位[3]。
由表1、表2可知,呼吸内科应用左氧氟沙星病历数最多,并且用于治疗呼吸道感染例数最多。大多数喹诺酮类药物具有良好的PK和PD特征,生物利用度高[4]。左氧氟沙星吸收完全迅速,静脉注射和口服吸收都比较快,在体内组织中分布广泛,能迅速渗透到肺组织,尤其是肺泡巨噬细胞、支气管黏膜及分泌物中,具有较强的杀菌作用,被称为“呼吸喹诺酮”[5]。由临床实际应用情况得出,左氧氟沙星在治疗呼吸系统感染时,疗效确切,安全性高,因此在呼吸系统感染中有广泛应用。
综上所述,喹诺酮类药物在抗感染治疗中表现出独特的优越性,已成为临床上最常用的抗菌药物之一。但随着细菌耐药性的日趋严重,迫切需要我们找到有效的方法去阻止这种趋势。目前,根据PK/PD理论,适当延长喹诺酮类药物的给药间隔时间,减少给药次数,改进传统的给药方案,充分发挥药物的临床疗效,减少耐药性产生,以便达到最佳的临床治疗效果,这对于临床抗感染疾病的治疗具有重要的意义[4]。
参考文献:
[1] 王秀兰,张淑文.临床药物治疗学[M].北京:人民卫生出版社,2007:9-12.
[2] 胡梦萍,张贺真,伍友春,等. 喹诺酮类药物不良反应分析及评价[J].中国医药导报,2008,32(5):95-96.
[3] 李艳,杨波,罗亚妮,等.喹诺酮类药物应用情况与趋势分析[J].西北药学杂志,2010,25(6):471-472.
[4] 荚恒敏,马筱玲,张义永,等.喹诺酮类药物耐药机制及临床用药方案[J]..中国感染与化疗杂志,2009,9(2):154-157.
[5] 杨俊,张春娟,高永贵,等.喹诺酮类抗菌药物——莫西沙星的临床应用[J].哈尔滨医药,2011,31(6):458-459.

