内镜下睫状体光凝联合白内障超声乳化手术治疗合并白内障的难治性青光眼的观察研究
黄 琼 张运江 俞方良 李颖洁 朱 璇
(1 江西省吉安市井冈山大学附属医院眼科,吉安市 343000;2 江西省吉安康明眼科医院眼科,吉安市 343000;3 南昌大学第三附属医院、南昌眼科医院眼科,南昌市 330008)
内镜下睫状体光凝联合白内障超声乳化手术治疗合并白内障的难治性青光眼的观察研究
黄 琼1张运江2*俞方良3李颖洁3朱 璇3
(1 江西省吉安市井冈山大学附属医院眼科,吉安市 343000;2 江西省吉安康明眼科医院眼科,吉安市 343000;3 南昌大学第三附属医院、南昌眼科医院眼科,南昌市 330008)
目的观察眼内窥镜下睫状体光凝术(endoscopic cyclophotocoagulation,ECP)联合白内障超声乳化吸除加人工晶体植入术(Phaco+IOL)治疗合并白内障青光眼的疗效。方法应用E2激光内窥镜系统,对24例(28只眼)合并有白内障难治性青光眼患者进行ECP联合Phaco+IOL治疗,比较术前和术后眼压、视力,观察术后前房炎症反应、人工晶体位置以及并发症等情况。术后随访6~12个月。结果28只眼术前眼压21.3~63(37.69±13.41)mmHg,术后第6个月眼压7~29(14.36±4.98)mmHg,术前、术后眼压差异有统计学意义(P<0.000 1)。术后6月后无需药物治疗而眼压≤21 mmHg者21眼(75.00%),术后视力提高者19只眼(67.86%)。28只眼中有6只眼术后第1天出现眼压高,1周后仍有2只眼在未用降眼压药物的情况下眼压偏高。所有患者术后均未出现人工晶状体偏位或脱位、视网膜或脉络膜脱离、眼内炎、低眼压等并发症。结论内窥镜下睫状体光凝术联合白内障超声乳化吸除加人工晶体植入术能安全有效地治疗青光眼合并白内障。
睫状体光凝术;超声乳化手术;青光眼;白内障;眼内窥镜
眼内窥镜用于治疗难治性青光眼始于20世纪90年代,Uram等[1,2]首先于1992年通过眼用内窥镜在直视下进行激光睫状体光凝手术。近几年来的研究普遍认为,内窥镜可以在直视下进行手术,避免了经巩膜睫状体光凝的盲目性;并认为对无晶体或人工晶体性青光眼、新生血管性青光眼、穿透性角膜移植术后青光眼、人工角膜继发性青光眼及多次手术的青光眼等各种难治性青光眼,内窥镜睫状体光凝术是一种有效的治疗方法[3,4],其对难治性青光眼的治疗,验证了手术的有效性和安全性,进一步在理论上证实了通过内窥镜下微创手术方式控制房水生成的可能性,因而联合白内障超声乳化手术也成为可能[5]。内镜下睫状体光凝联合白内障超声乳化吸除手术是治疗合并有白内障和青光眼患者的一种新方法,这种联合手术可以避免目前治疗白内障之青光眼联合手术或分期手术的一些缺陷。我们自2011年10月至2013年7月应用URAM E2激光内窥镜系统对24例(28只眼)合并有白内障的青光眼患者进行联合手术治疗,现报告如下。
1 资料和方法
1.1 临床资料 本组病例为2011年10月至2013年7月在南昌大学第三附属医院眼科诊断为难治性青光眼合并白内障且需要进行联合手术治疗的患者,共24例(28眼),男11例,女13例,年龄55~83岁,平均(63.29±7.77)岁。术前眼压21.3~63 mmHg,最佳矫正视力在光感至0.5之间,其中白内障合并残余性青光眼(己行1次滤过性手术)12眼,合并新生血管性青光眼5眼,合并外伤继发性青光眼5眼,合并其他因素继发青光眼6眼。术前进行Goldmann压平眼压计测量眼压、UBM、房角镜检查、视野、VEP、A/B超、角膜内皮计数、人工晶体度数测量等检查。
1.2 手术方法 手术在球后麻醉下进行,采用11点位做3.2 mm的透明角膜切口, 3点位用15°刀做辅助角膜切口,前囊膜连续环形撕囊下完成白内障超声乳化吸除手术,前房、后房内特别是虹膜与前囊膜之间注入透明质酸黏弹性物质;使用E2激光内窥镜系统,通过一个可进行照明、观察(录像系统)、激光光凝以一体的20G(0.89 mm)的探针从主切口处进入前房,达到虹膜与前囊膜之间,通过监视器上观察到睫状体,将焦点对准睫状突,采用波长810 nm激光进行光凝,直至睫状突变苍白、塌陷、皱缩,根据手术中睫状体对激光的反应调整激光能量,如果激光对组织反应弱表示激光能量太小,如果出现组织爆破表示能量太强(见图1~图3);同时记录激光能量、睫状体光凝的数量,进行激光光凝30~50个睫状突(大约180°~270°);睫状体光凝后植入人工晶体。
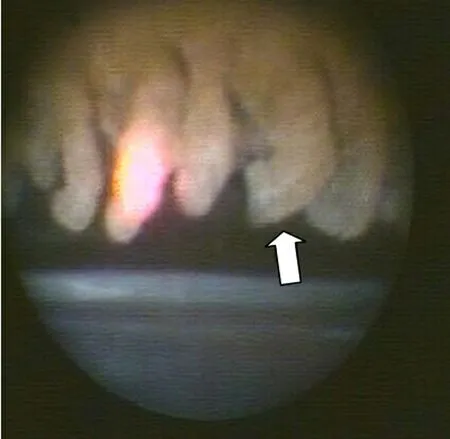
图1 激光光凝前睫状体形态(白箭头)
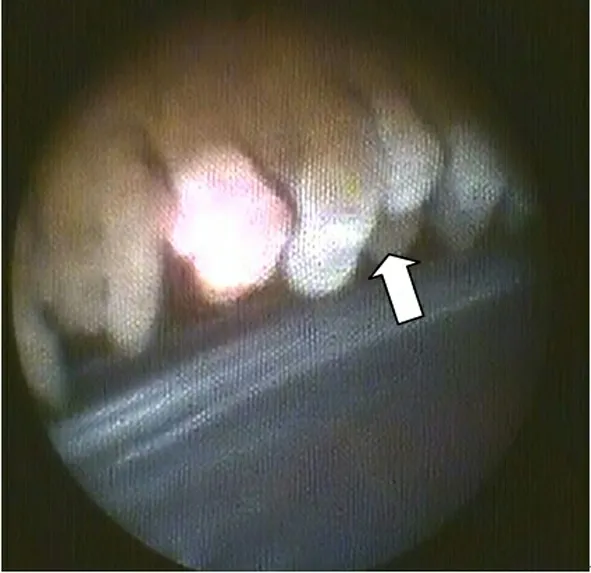
图2 激光光凝时睫状体变白、塌陷、皱缩(白箭头)
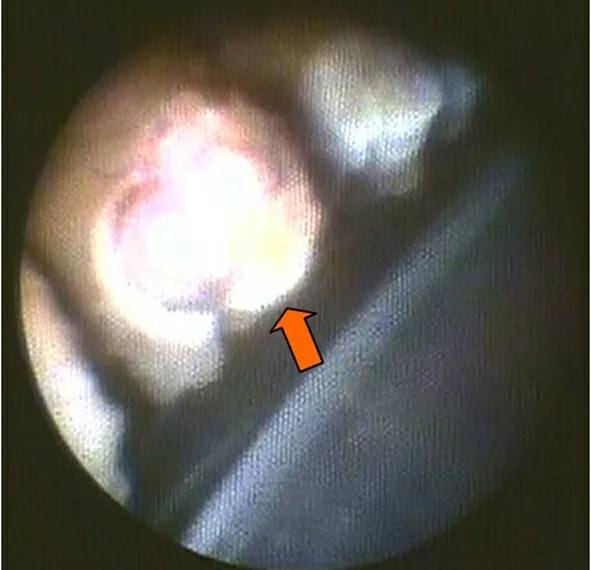
图3 激光光凝时睫状体出现爆破(红箭头)
1.3 手术后处理 手术后局部滴用皮质类固醇滴眼液(典必殊)和非甾体类消炎药滴眼液抗炎治疗4~6周;术后根据前后房的炎症反应来决定是否给予全身用地塞米松或强的松抗炎治疗;手术当天需观察眼压是否有升高,术后1 d、2 d、3 d、1 w测量眼压、视力,通过裂隙灯和前置镜观察眼内等情况;出院后随访6~12个月,平均8.1月。随访期间检查眼压、视力、最佳矫正视力、前房炎症反应、手术后并发症及术后是否仍需要使用降眼压药物治疗。
1.4 统计学方法 采用SPSS 17.0统计软件进行分析,术后各时间点与术前眼压两两比较进行Dunnett-t检验;对术前、术后6个月矫正视力比较采用χ2检验,以a=0.05作为检验水准。
2 结 果
2.1 术前、术后的眼压变化 本组患者术前眼压21.3~63(37.69±13.41)mmHg,术后第6个月眼压7~29(14.36±4.98)mmHg,术前、术后眼压差异有统计学意义(P<0.000 1)。见表1。有6眼术后第1天出现眼压高,在出现眼压高的6眼中,有3只眼为新生血管性青光眼,2眼为继发性青光眼,1眼为抗青光眼术后残余性青光眼,其中超过40 mmHg者3眼,术后1周仍有3只眼在未用药的情况下眼压偏高,术后6个月无需局部点降眼压药物治疗而眼压≤21 mmHg者21眼(75.00%)。
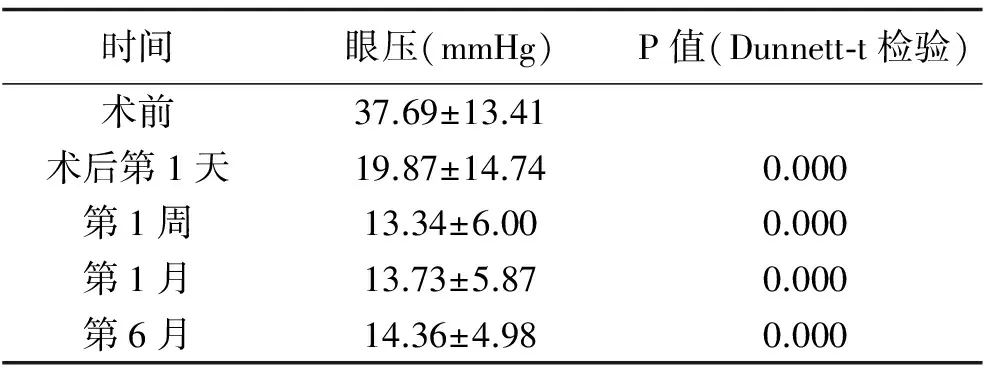
表1 手术前后眼压比较
2.2 术前、术后6月矫正视力的频数分布 在所有患者中,术后最后随访时有2只眼(7.14%)视力降低,19只眼(67.86%)视力提高,7只眼(25.00%)无改变,术后大部分患眼视力保持稳定或改善。见表2。
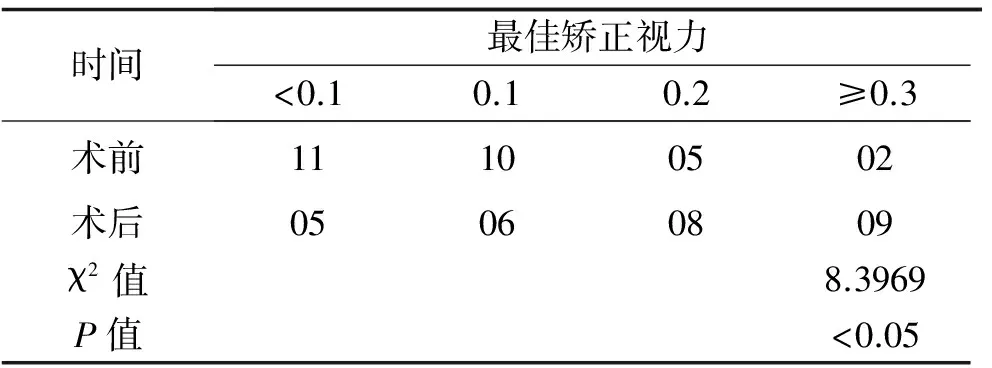
表2 患者术前、术后6个月矫正视力比较
2.3 手术并发症 5只眼(17.86%)术后出现渗出膜,经过散瞳和抗感染治疗后1月内吸收,所有病例手术中均未出现后囊膜破裂,在术后观察期内没有发生人工晶体偏位或脱位、未见有明显的黄斑囊样水肿、眼内炎、视网膜或脉络膜脱离、眼压过低、眼球萎缩等并发症。
3 讨 论
内窥镜睫状体光凝术是从眼内直接对睫状体的色素上皮细胞和无色素细胞上皮层进行光凝,激光的能量大部分都被睫状体组织吸收,而对邻近的组织破坏作用轻微。手术既能有效地减少房水的生成而降低眼压,又避免了损伤睫状体周围的组织引起的局部炎症反应。所以内镜下睫状体光凝术能在青光眼、特别是难治性青光眼治疗上得到进一步的发展。
青光眼与白内障都是眼科的常见疾病,接受青光眼手术的患者中存在不同程度白内障的比例接近1/3[6]。Uram等[7]对白内障合并开角型青光眼的患者行ECP联合Phaco+IOL手术,术后取得了满意的效果。张运江等[8]在治疗合并白内障的原发性青光眼(急性闭角型青光眼除外)中,行ECP联合Phaco+IOL手术与小梁切除术联合Phaco+IOL手术,两种手术在降眼压与视力提高方面疗效相近。内窥镜睫状体光凝术联合白内障手术的优点在于同一手术切口,术后无前浅房,术后不用观察滤过泡情况等。Lima等[9]认为,ECP联合Phaco+IOL手术可以作为合并有白内障和青光眼的主要治疗手段之一。ECP作为一种新的治疗难治性青光眼的手段,在联合Phaco+IOL手术合并有白内障的青光眼有一定的优势。ECP联合Phaco+IOL手术是相对安全、有效的手术方法,因其对眼球组织不产生新的手术创伤,不受滤过泡影响,具有稳定的降压效果,更加适合于曾行多次手术的难治性青光眼的治疗[10]。
本组病例中,手术后有6眼出现眼压高,其中超过35 mmHg者3眼。术后一过性或暂时性眼压升高的出现,可能与激光损伤睫状体组织,血-房水屏障受到破坏,血浆性房水迅速增多或组织碎屑受热变性、蛋白质阻塞房水通道等有关[11]。我们对于术后眼压超过35 mmHg患者采用前房穿刺放前房水,同时静脉点滴甘露醇注射液、口服醋甲唑胺片,局部给予1至2种降眼压眼液治疗,根据患者的眼压及前房反应情况而停药,3 d内眼压都控制在30 mmHg以下。术后3个月在未用降眼压药物的情况下21眼(75.00%)眼压低于21 mmHg,与赵帅等[12]的研究结果相似。
手术中需要根据睫状体对激光的反应,达到睫状体变白、塌陷、皱缩为最佳状态,随时调整激光头与睫状体的距离,或者调整激光能量,避免出现爆破时引起色素播散、气泡形成等,防止造成出血和患者疼痛。
本组病例观察6~12个月,术后未出现视网膜脱离、眼内炎、人工晶状体偏位或脱位、低眼压等并发症。内窥镜下睫状体光凝术联合超声乳化白内障吸除手术能有效地降低青光眼的眼压,部分提高视力,手术切口小,直观下进行,无严重并发症,为合并有白内障疾病的难治性青光眼患者提供了一种安全有效的治疗方法。但由于本组病例观察的时间较短,病例数不多,且内镜下睫状体光凝联合白内障超声乳化人工晶状体植入手术在我国报道较少,其长期的效果及安全性尚有待进一步的跟踪随访研究。
[1] Uram M.Ophthalmic laser microendoscopy ciliary process ablation in the management of neovascular glaucoma[J].Ophthalmology,1992,99(12):1823-1828.
[2] Uram M.Ophthalmic laser microendoscope endophotocoagulation[J].Ophthalmology,1992,99:182-183.
[3] 周水莲,易敬林,谢 晖,等.眼内窥镜激光系统在无晶体性青光眼中的应用疗效分析[J].临床和实验医学杂志,2008,7(11):12-14.
[4] Francis BA,Kawji AS,Vo NT,et al.Endoscopic cyclophotocoagulation (ECP) in the management of uncontrolled glaucoma with prior aqueous tube shunt[J].J Glaucoma,2011,20(8):523-527.
[5] Uram M.Endoscopic surgery in ophthalmology[M].Lippincott:Williams&Wilkins,2003:68-69.
[6] Uram著,张效房译.眼科内镜手术学[M].郑州:河南科学技术出版社,2007:102.
[7] Uram M.Combined phacoemulsification, endoscopic ciliary process photocoagulacation,and intraocular lens implantation in glaucoma management[J].Ophthalmic Surg,1995,26(4):346-352.
[8] 张运江,俞方良,刘 淼,等.两种青光眼白内障联合手术疗效的比较[J].南昌大学学报(医学版),2013,53(12):37-42.
[9] Lima FE,Carvalho DM,Avila MP.Phacoemulsification and endoscopic cyclophotocoagulation as primary surgical procedure in coexisting cataract and glaucoma[J].Arq Bras Oftalmol,2010,73(5):419-422.
[10]张运江,俞方良.内窥镜下睫状体光凝联合白内障超声乳化手术临床研究进展[J].国际眼科纵览,2013,37(5):329-334.
[11]周文炳.临床青光眼[M].北京:人民卫生出版社,2000:492.
[12]赵 帅,高 伟,赵燕麟.内窥镜下睫状体光凝联合超声乳化治疗合并白内障的难治性青光眼的疗效评价[J].中国实用眼科杂志,2009,27(10):1122-1125.
Observationstudyonendoscopiccyclophotocoagulationcombinedwithphacoemulsificationinthetreatmentofrefractoryglaucomaandcataract
HUANGQiong1,ZHANGYunjiang2,YUFangliang3,LIYingjie3,ZHUXuan3
(1DepartmentofOphthalmology,theAffiliatedHospitalofJinggangshanUniversity; 2DepartmentofOphthalmology,KangmingOphthalmicHospital,Ji′an343000; 3DepartmentofOphthalmology,theThirdAffiliatedHospitalofNanchangUniversity;NanchangOphthalmicHospital,Nanchang330008,Jiangxi,P.R.China)
ObjectiveTo evaluate the efficacy and safety of endoscopic cyclophotocoagulation (ECP) combined with phacoemulsification and intraocular lens implantation (Phaco + IOL) treatment for patients with glaucoma and cataract.Methods24 cases (28 eyes) underwent ECP united Phaco + IOL by using E2 laser endoscope system. Intraocular pressure (IOP), visual acuity before and after operation were compared, and anterior chamber inflammation, and intraocular lens position and complications after operation were observed. All patients were followed-up for 6 to 12 months.ResultsThe preoperative IOP (37.69±13.41 mmHg) was significantly greater than the 6 months postoperative one (14.36±4.98 mmHg) (P<0.0001);during 6 months postoperative, 21 (75.00%)eyes achieved an intraocular pressure of improved vision. Of all 28 eyes, 6 eyes were of high IOP in 1 day after surgery, and 1 week later, 2 eyes′ IOP still were of 21mmHg or higher without using ocular hypotensive medication. No artificial lens deviation or dislocation, retinal or choroidal detachment, endoophthalmitis, or ocular hypotension occurred.ConclusionsECP united Phaco+ IOL is safe and effective as therapeutic modality for combined glaucoma and cataract. Cyclophotocoagulation; Phacoemulsification; Glaucoma; Cataract; Ocular endoscope 黄琼(1968~),女,大专,主治医师,研究方向:眼科临床。 R 776.1 A 1673-6575(2014)05-0554-04 10.11864/j.issn.1673.2014.05.07 2014-08-20 2014-10-09) *通讯作者

