2010至2012年北京协和医院单中心血液科非移植病房细菌感染病原菌分布及临床特点分析
王 璐,杨 辰,张 倩,韩 冰,庄俊玲,陈 苗,邹 农,李 剑,段明辉,张 薇,朱铁楠,许 莹,王书杰,周道斌,赵永强,张 辉,王 澎,徐英春
中国医学科学院 北京协和医学院 北京协和医院 1血液科 2细菌室,北京100730
血液系统疾病,特别是血液系统肿瘤患者,由于疾病本身或治疗导致的粒细胞缺乏、正常免疫功能下降、各种深静脉导管、气管插管等侵入性操作的开展等,使得血液科住院患者院内感染的发生率较高。了解患者病原菌分布及其对治疗的反应,对血液科患者的治疗有良好的指导作用。近年来,文献报道了血液科病原菌流行病学分析,但是大部分文献从发热或有感染症状的患者入手,分析感染的情况,其中70%以上患者无病原菌培养阳性的结果;另一方面,还有文献分析细菌室培养的病原菌结果,但缺乏临床的对应,许多为定植及污染菌,也存在一定偏差。本研究通过回顾性分析2010至2012年北京协和医院血液科非移植病房住院患者具有阳性细菌培养结果的感染患者,结合其临床病例的回顾,探讨这部分患者的临床表现、疾病状态、治疗及转归,以期对临床实践有更好的提示意义。
资料和方法
资料 选取北京协和医院2010年1月至2012年12月血液科非移植病房住院的血液系统疾病患者的所有细菌学培养阳性的标本,找出相应患者的临床病例进行分析,去除污染及定植的病例,确定真正感染的患者,了解这些患者中病原菌的种类和分布、患者疾病分布及状态、感染部位、危险因素、治疗反应及转归等信息。
感染发生的判定 据卫生部颁发的《医院感染诊断标准》判定感染的发生[1]。感染部位的确定:根据临床症状、体征、病原学及其他辅助检查、疗效和最终转归等结果确定,参考出院诊断。感染病原:对有感染的患者,根据细菌室的回报结合患者的临床表现,排除污染而确定。定植菌的确定:患者无相关器官或组织感染的临床表现,在随后的住院过程中也未因该菌导致相应感染。医院感染的定义:入院时无感染或潜伏感染存在,住院48 h后发生的各种感染。社区感染的定义:入院时即有感染存在,包括具有明确潜伏期的病原体而在入院后平均潜伏期内发病的感染性疾病。
统计学处理 应用SPSS 16.0统计学软件进行分析,不同标本来源部位革兰阳性菌和阴性菌的比较采用χ2检验。P<0.05为差异有统计学意义。
结 果
标本来源及数量 2010年1月至2012年12月北京协和医院血液科非移植病房共收治4 890例次住院患者,因怀疑感染而送检病原学标本共6 649例次,共获得阳性细菌培养结果449例次 (6.8%),去除污染及定植标本后,共获得388例次 (5.8%)阳性细菌学培养标本,阳性结果来自于309例患者 (6.3%)。这些患者中男性175例、女性134例,年龄13~90岁,中位年龄51岁。阳性致病菌培养结果中,革兰阴性菌占67.5%、革兰阳性菌占32.5%(表1)。另外根据临床情况判断为污染、定植标本共61例次(13.6%),来自于51例患者。
院内感染和社区感染 26例患者发生社区获得性感染 (8.4%),共获得32例次细菌培养阳性标本;发生院内感染者283例 (91.6%),共分离出细菌356例次。
细菌学培养阳性者标本来源部位的分布 不论是社区感染或院内感染,均以呼吸道、外周血、皮肤创面部位的标本数量居多 (90.1%)。社区感染中,呼吸道、外周血及皮肤拭子标本数占90%以上,以革兰阴性菌为主。院内感染中,呼吸道及外周血标本以革兰阴性菌为主,皮肤创面及肛周软组织感染则以革兰阳性菌为主,其他部位标本数较少。6例导管血及外周血细菌培养同时阳性,为同一菌种。35例患者(11.3%)同时出现2个以上部位感染;以血流感染合并其他部位感染最多见,共32例 (91.4%),其中合并肺部感染20例、合并腹腔感染3例、合并肛周感染3例、合并中枢神经系统感染3例、合并口腔感染2例、合并泌尿系感染1例。35例 (11.3%)患者同一部位分离出多种细菌。4例 (1.3%)患者在同一年的多次入院过程中发生反复同一部位感染 (肺、血流),但致病菌不同 (表1、2)。
病原菌构成 不同部位的送检标本,其病原菌种类及构成比例不尽相同。社区感染中,最多见的病原菌为大肠埃希菌 (11株)、铜绿假单胞菌 (5株)、肺炎克雷伯菌 (4株)、粪肠球菌 (3株)、金黄色葡萄球菌 (2株)、阴沟肠杆菌 (2株);其中痰标本中以铜绿假单胞菌 (2株)、大肠埃希菌 (1株)、肺炎克雷伯菌 (1株)等革兰阴性菌为主,血培养标本中以大肠埃希菌 (6株)、肺炎克雷伯菌 (2株)等革兰阴性菌多见,皮肤及肛周拭子中以金黄色葡萄球菌 (2株)、粪肠球菌 (2株)、屎肠球菌 (1株)等革兰阳性菌居多。院内感染中最常见的病原菌为大肠埃希菌(49株,占13.8%)、铜绿假单胞菌 (43株,12.1%)、肺炎克雷伯菌 (43株,12.1%),其次为金黄色葡萄球菌 (37株,10.4%)以及非发酵菌。非发酵菌包括嗜麦芽窄食单胞菌 (32株,9.0%)及鲍曼不动杆菌(27株,7.6%)。痰标本中,以铜绿假单胞菌(17.3%)、鲍曼不动杆菌 (14.8%)及肺炎克雷伯菌(13.6%)最多见,铜绿假单胞菌、鲍曼不动杆菌及嗜麦芽窄食单胞菌 (7.4%)共占29.5%。痰中革兰阳性菌比例较低,最多见的为金黄色葡萄球菌(11.7%)。外周血标本中大肠埃希菌 (24.1%)、肺炎克雷伯菌 (12.9%)及表皮葡萄球菌 (7.7%)为最常见的菌。皮肤及肛拭子以革兰阴性菌为主,最多见的为金黄色葡萄球菌 (21.6%)、屎肠球菌 (16.2%)及表皮葡萄球菌 (13.5%)。中段尿标本最多见的为大肠埃希菌及肺炎克雷伯菌。
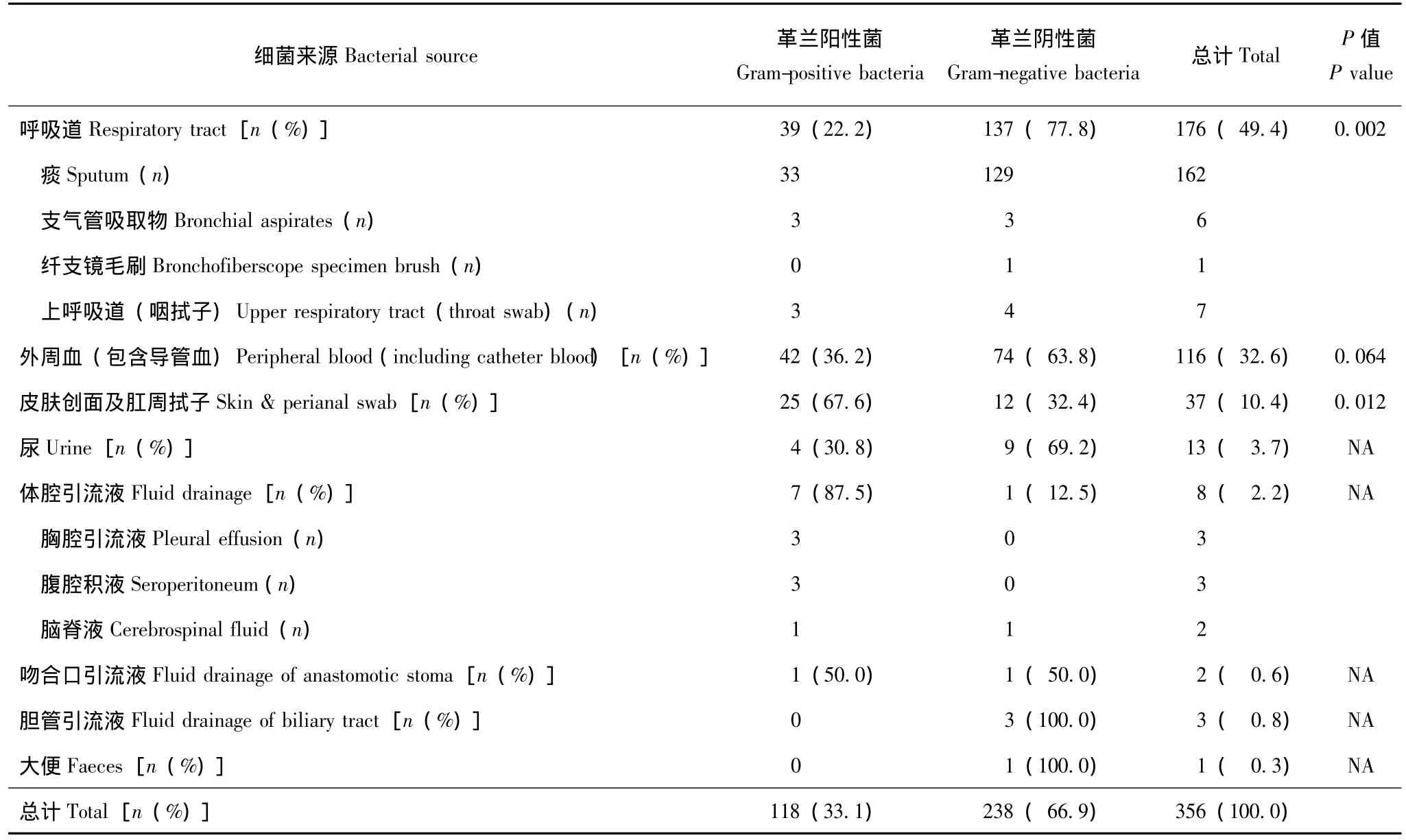
表1 院内感染阳性结果标本不同来源部位Table 1 Positive samples from different sites in patients with nosocomial infection
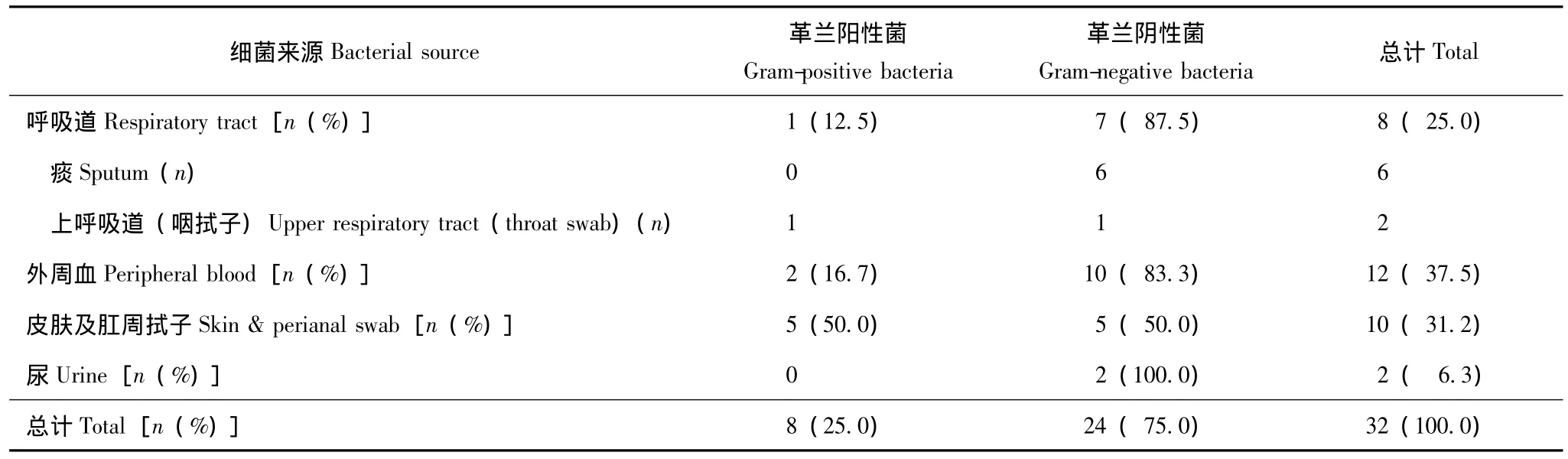
表2 社区感染阳性结果标本不同来源部位Table 2 Positive samples from different sites in patients with community-aquired infections
耐药菌感染情况 多重耐药鲍曼不动杆菌、广泛耐药鲍曼不动杆菌及全耐药鲍曼不动杆菌共占到全部分离鲍曼不动杆菌的74%。复方磺胺甲恶唑及左氧氟沙星对嗜麦芽窄食单胞菌保持较好的抗菌活性。在肺炎克雷伯菌、大肠埃希菌、奇异变形杆菌中检测到超广谱β内酰胺酶 (extended-spectrum beta-lactamase,ESBL)阳性的细菌,分别占24.0%、87.9%和38.4%。ESBL阳性的革兰阴性菌的耐药率较ESBL阴性者明显升高,但仍对碳青霉烯类保留较好的敏感性;3年仅检测到1例ESBL阳性肺炎克雷伯菌对碳青霉烯类抗生素耐药。革兰阳性菌中,共检出耐甲氧西林金黄色葡萄球菌(methicillin-resistant Staphylococcus Aureus,MRSA)22株 (56.4%)、耐甲氧西林表皮葡萄球菌9株 (50%)、肠球菌属中仅对万古霉素、利奈唑胺、替考拉宁敏感的菌株12株 (32.4%),3年中未检出对万古霉素耐药的革兰阳性球菌。
多重耐药菌中,嗜麦芽窄食单胞菌培养阳性者32例,抗生素治疗后大部分病情均好转,仅3例未加用敏感抗生素者死于感染相关并发症。鲍曼不动杆菌培养阳性者28例,确定鲍曼不动杆菌感染者5例,3例好转、2例死亡;可能合并鲍曼不动杆菌感染者23例,10例死于感染相关并发症。仅对万古霉素、利奈唑胺及替考拉宁敏感的革兰阳性菌中,22例治疗后好转、2例未愈、7例死亡。1例对碳青霉烯类耐药的肺炎克雷伯菌治疗后临床好转。
细菌阳性培养结果患者的临床特征
疾病分布:所有细菌培养阳性患者的原发病诊断以急性白血病及非霍奇金淋巴瘤为主,这与当时病房住院患者的疾病谱相关。其中83例急性髓系白血病患者(26.9%),39例急性淋巴细胞白血病患者 (12.6%),非霍奇金淋巴瘤90例 (29.1%);多发性骨髓瘤21例 (6.8%);再生障碍性贫血26例 (8.4%);骨髓增生异常综合征16例 (5.1%);慢性淋巴系白血病10例 (3.2%);其他疾病所占比例较少 (7.9%)。
疾病状态:社区感染患者为初治血液肿瘤患者或化疗间期居家休息,但均有不同程度的免疫抑制或粒细胞减少;院内感染患者多数正在接受化疗或免疫抑制治疗。所有感染患者多数为正在接受放化疗或免疫抑制治疗状态,167例 (50.4%)患者年龄大于60岁;216例患者 (68.1%)处于粒细胞缺乏状态,其中持续粒细胞缺乏大于1周者80例;12例 (3.9%)患者有气管插管及ICU入住史;32例 (10.4%)合并真菌感染。
治疗及转归 社区感染的26例患者抗生素治疗后感染均治愈,但2例患者在随后的住院过程中再次发生感染,最终1例死亡、1例继发真菌感染治疗效果不佳自行放弃。所有患者经抗感染治疗后,71.9%患者 (n=222)好转及治愈,其中55.4%(n=123)感染致病菌对当时所用抗生素敏感,未调整抗生素治疗;37.4%(n=83)根据细菌药敏结果调整抗生素治疗后好转;7.2%(n=16)虽然药敏不敏感,但并未调整用药;另14.9%(n=33)患者在抗细菌治疗的基础上加用了抗真菌治疗。12.3%(n=38)经治疗后感染未愈。15.8%(n=49)死亡,死亡患者的疾病谱为:非霍奇金淋巴瘤20例、急性髓系白血病8例、急性淋巴细胞白血病6例、重型再生障碍性贫血/极重型再生障碍性贫血7例、其他10例。死亡原因方面,与感染完全无关者7例 (14.3%),这部分患者死于原发病进展、出血等其他并发症;感染相关者共42例 (85.7%),其中处于疾病进展或终末期者16例,粒细胞持续缺乏或免疫抑制状态不能恢复16例,合并真菌感染13例。感染相关死亡患者中,共分离出细菌72株,按比例依次为耐甲氧西林金黄色葡萄球菌(16.7%)、鲍曼不动杆菌 (15.2%)、肺炎克雷伯菌(11.1%)、大肠埃希菌 (9.7%)、铜绿假单胞菌(9.7%)。
定植标本的分析 共61例菌株经临床考虑为定植标本,定植细菌的常见部位为呼吸道 (经口痰,60.3%)、尿 (22.6%)、咽拭子 (13.2%),菌种方面鲍曼不动杆菌 (18株,33.9%)、大肠埃希菌 (5株,9.4%)及嗜麦芽窄食单胞菌 (5株,9.4%)比例较大。而感染菌的常见部位为呼吸道及外周血,常见的病原菌为大肠埃希菌、铜绿假单胞菌。
讨 论
血液病患者常因粒细胞缺乏或免疫抑制等容易继发感染而威胁生命。了解血液科感染的病原菌的分布及其流行变迁的趋势,尤其是经过临床分析确诊为感染的病例的病原菌分布情况,对于提高其他大部分感染的经验治疗的准确性,具有重要意义。本研究显示3年各种感染病原菌的阳性分离率为6%左右,阳性率不高,因此,更彰显了分析阳性培养结果,并与临床对应,判断其意义,以指导经验性治疗的重要性。
本院血液科住院患者发生感染绝大部分为院内获得性感染,只有少数患者为社区感染。发生社区感染的患者入院后获得的阳性细菌培养结果显示,病原菌以革兰阴性菌为主,多侵入皮肤创面、呼吸道等开放部位。部分患者由于原发病未开始治疗或化疗后,处于粒细胞减少甚至缺乏状态,发生血流感染的比例较高;但尚未出现耐药菌感染,经抗生素治疗后感染较易控制,并未对患者生命造成严重威胁。
本院血液科非移植患者院内感染最常见的感染部位为呼吸道、血流、皮肤软组织及泌尿系,共占所有感染部位的90%以上;这与其他国内血液科病房的研究结果[2]类似。导致感染的病原菌主要以革兰阴性菌居多,这与2010及2011年中国CHINET细菌耐药性监测报告显示的院内分离病原菌较一致[3-4]。呼吸道感染中与本院1993至2004年数据比较,仍以铜绿假单胞菌最多见,但鲍曼不动杆菌、嗜麦芽窄食单胞菌等机会致病菌的比例较前有明显升高[5]。这可能由于长期碳青霉烯类等广谱抗生素的使用,非发酵菌等机会性致病菌出现突破性感染风险增加。
外周血培养阳性者占到32.6%,主要以革兰阴性杆菌为主,比2010及2011年CHINET数据显示的阳性率11%高[4-5]。文献显示粒细胞缺乏发热患者的血流感染发生率在10%~30%,不同中心革兰阳性菌和阴性菌的比例略不同,多数以革兰阴性菌为主[6-7],本研究的情况与此相符,可能由于本研究的住院患者多在接受强化疗治疗,粒细胞缺乏及免疫抑制患者比例较高。与笔者1993至2004年的研究结果[5]相比,虽然大肠埃希菌仍为最常见致病菌,但革兰阳性球菌如表皮葡萄球菌、金黄色葡萄球菌致病的比例有所上升,由4.8%上升至14%,国内外其他研究中革兰阳性菌感染率亦有升高趋势[8],这可能与氟喹诺酮类抗生素预防性应用、静脉导管置入的增加、大剂量化疗导致黏膜损伤的加重等有关。此外,许多血流感染者后期出现多部位感染,考虑与血流感染导致病原菌播散及血液科患者抵抗力低下、致病菌不易彻底根除有关。因此,对于有血流感染的血液科患者,如果有合并感染的高危因素,应足量、足疗程使用敏感抗生素,直至免疫缺陷状态的改善,彻底清除致病菌。
在血液科中,虽然其他部位仍以革兰阴性菌为主,但在皮肤软组织中,却主要以革兰阳性菌为主,这也与其他的研究结果[9]类似。提示在临床工作中,遇到皮肤破溃、肛周感染等情况,应考虑加用覆盖革兰阳性菌药物。
从疾病分布看,感染患者以血液系统肿瘤为主,这与病房收治病种相关。患者住院期间多处于强化疗或免疫抑制治疗中,因此持续粒缺或强免疫抑制状态的患者比例较大,故耐药菌感染更应引起注意。在所有培养阳性病原菌中,与2010及2011中国CHINET细菌耐药性监测网数据[4-5]对比,产ESBL阳性的革兰阴性杆菌的比例较高,但是对碳青霉烯类仍有较高的敏感性;MRSA及耐甲氧西林表皮葡萄球菌检出比例较高。本研究以鲍曼不动杆菌及嗜麦芽窄食单胞菌的耐药性最为严峻,但这两种菌均为机会致病菌,有报道鲍曼不动杆菌多数为定植或非主要致病菌概率可高达35%[10]。虽然有些鲍曼不动杆菌致病力较弱,其宿主常同时合并多种菌感染,但这部分细菌仍可能参与致病过程,且耐药严重,一旦参与致病过程可能会给临床带来较多困难,应引起临床的注意,但目前并未形成大规模的流行。
治疗方面,所有患者在出现发热等症状后,经验性加用抗生素、后续根据药敏结果调整抗生素治疗往往可取得较好的疗效,但应用时仍需紧密结合临床情况以判断抗生素的使用[11-12]。本研究2/3以上患者经治疗后感染得到有效控制,其中超过80%的患者使用了敏感抗生素,提示根据药敏结果调整抗生素的重要性。另有少部分患者药敏结果显示对正在使用的抗生素并不敏感,这部分患者感染治愈好转可能存在以下原因:抗生素在体内外的抗菌活性有差别、菌量较少、侵袭性弱、并不是参与感染的主要致病菌等。在所有死亡患者中,与感染相关者占85.7%,感染相关死亡原因包括:疾病危重状态、细菌耐药、不可逆的脏器损害、合并真菌等。在感染相关的死亡患者细菌培养结果中鲍曼不动杆菌、MRSA等耐药菌占较大比例,这部分患者疾病状态多处于终末期或持续粒缺状态。在疾病终末期或持续粒缺的患者中,如出现耐药菌感染可能会给治疗带来较大的困难,提示临床上对于危重患者及时覆盖可能的耐药菌的必要性。
临床上,判断致病菌及定植菌非常重要。本研究所有培养阳性细菌中,13.6%最终经临床证实为定植菌,这部分细菌中以鲍曼不动杆菌及嗜麦芽窄食单胞菌等机会致病菌多见,部位集中于呼吸道、泌尿系、皮肤等,因此在以上部位培养出上述机会致病菌时需结合临床表现以判断是否为致病菌,对呼吸道标本需注意咽部常有定植菌及痰标本的来源、留取是否合格等。
综上,血液病患者院内感染仍以革兰阴性菌为主,但皮肤软组织则以革兰阳性菌为主。肺部及血流为最常见的感染部位,细菌的耐药率及耐药菌的检出均有增长趋势,感染相关死亡率较高。不仅要对院内感染的病原菌流行情况进行了解,更要紧密结合临床综合判断以指导治疗。
[1] 郑明新,高绪文.医院感染诊断标准 [M].北京:人民卫生出版社,1997:7-12.
[2] 邓琦,李青,林雪梅,等.2005-2011年血液系统疾病院内感染流行病学及耐药性变迁[J].中华血液学杂志,2012,33(12):994-999.
[3] 朱德妹,汪复,胡付品,等.2010年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2011,11(5):321-329.
[4] 胡付品,朱德妹,汪复,等.2011年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2012,12(5):321-329.
[5] 韩冰,邸海峡,周道斌,等.1993-2004年血液病房2388例次住院患者感染分析[J].中华医学杂志,2006,86(10):664-668.
[6] 王晶石,崔华,熊梅,等.单中心血液科细菌感染病原菌分布及耐药性分析 [J].转化医学杂志,2012,1(1):25-29.
[7] Baskaran ND,Gan GG,Adeeba K,et al.Becteremia in patients with ferile neutropenia after chemotherapy at a university medical center in Malaysia [J].Int J Infect Dis,2007,11(6):513-517.
[8] Gudiol C,Bodro M,Simonetti A,et al.Changing aetiology,clinical features.Antimicrobial resistance,and outcomes of blood stream infection in neutropenic cancer patients [J].Clin Mincrobiol Infect,2013,19(5):474-479.
[9] Lai CH,Wong WW,Chin C,et al.Central venous catheter-related Stenotrophomonas maltophilia bacteraemia and associated relapsing bacteraemia in haematology and oncology patients[J].Clin Microbiol Infect,2006,12(10):986-991.
[10] Al-Anazi KA,Abdalhamid B,Alshibani Z,et al.Acinetobacter baumannii septicemia in a recipient of an allogeneic hematopoietic stem cell transplantation [J].Case Rep Transplant,2012,2012:646195.
[11] Wong GC,Tan BH.Use of antibiotics in a haematology ward-an audit[J].Ann Acad Med Singapore,2008,37(1):21-26.
[12] Freifeld AG,Bow EJ,Sepkowitz KA,et al.Clinical practice guideline for the use of antimicrobial agents in nuetropenic diseases society of America [J].Clin Infect Dis,2011,52(4):427-431.

