莫西沙星和左氧氟沙星在耐多药肺结核病治疗方案中的效果比较
翁丽珠 (玉环县人民医院感染科,浙江 玉环 317600)
耐多药结核病(multi-drug resistant tuberculosis,MDR-TB),是指结核病患者体内的结核菌至少对包括异烟肼和利福平两种主要抗结核病药产生耐药的结核病,它是一种比耐药性结核病更为严重的结核病耐药类型,其治疗难度更大[1]。据世界卫生组织(WHO)/IUATLD的最新耐药监测估计, MDR-TB发生率:在初治患者中为1.1%;在复治患者中为7.0%。全球每年新出现30万~60万MDR-TB患者[2]。由于临床不合理用药,MDR-TB的发病率居高不下,治愈率低,给结核病的控制带来严重威胁。因此,探索更有效的MDR-TB治疗方案十分必要[3]。本研究为随机、对照、单中心研究,采用帕司烟肼、吡嗪酰胺、丙硫异烟胺、利福喷丁、对氨基水杨酸钠、阿米卡星等药物组合,分别加用莫西沙星和左氧氟沙星,形成各18个月的治疗方案,比较两方案治疗的有效性。
1 资料和方法
入选病例为自2011年1月至2012年12月在浙江省玉环县人民医院诊断并治疗的肺结核病患者。采用电脑生成随机数方式将患者分入含莫西沙星治疗组和含左氧氟沙星治疗组。
1.1 病例入选及排除标准 入选标准:①未应用过氟喹诺酮类药物治疗。②第1次正规复治失败,痰菌持续阳性者。③未经正规化疗,病程1~2年,痰菌持续阳性者。④痰菌检查:经痰结核分枝杆菌培养阳性,经菌种鉴定排除非结核分枝杆菌,并对2种以上抗结核病药物耐药者。⑤年龄为18~70岁,无心、肝、肾疾病,无精神病和癫痫病,包括乙型肝炎表面抗原阳性, 但肝功能正常者, 以及空腹血糖控制在8.3 mmol/L以下的糖尿病患者,非孕妇。排除标准:①怀孕、哺乳或未适当避孕的妇女。②精神病史或癫痫病史的患者。③既往氟喹喏酮类有过敏史或喹喏酮引起的肌腱损伤史的患者。④Q-T间期延长的患者。⑤对氟喹诺酮类药物耐药者。
1.2 治疗方案 ①含莫西沙星组:3个月的莫西沙星0.4 g,qd;帕司烟肼1.0 g,每晚(qn);利福喷丁0.6 g,2次/周;吡嗪酰胺2.0 g,2次/周;丙硫异烟肼0.2 g,tid;对氨基水杨酸钠8.0 g,iv,gtt,2次/周;阿米卡星0.6 g,im或iv,gtt,2次/周。6个月的莫西沙星、帕司烟肼、利福喷丁、吡嗪酰胺、丙硫异烟肼;9个月的莫西沙星、帕司烟肼、利福喷丁和吡嗪酰胺。6个月及9个月时的用药剂量、频率都与头3个月时相同。②含左氧氟沙星组:除左氧氟沙星0.6 g,qd外,其余所用药品、剂量和治疗时间均与含莫西沙星组相同。治疗方案执行过程中由床位护士分发药品并监督、记录患者用药情况。
1.3 观察项目 ①治疗开始前采集患者一般临床资料,包括性别、年龄、结核病史、初治/复治、本次治疗前用药及治疗情况、基础疾病、伴随病、并发症等资料。②结核分枝杆菌检查:治疗前、治疗开始后至治疗结束,每3个月一次痰抗酸染色、结核分枝杆菌培养及药敏试验。③影像学检查:治疗前及治疗开始至治疗结束,每3个月行胸部正、侧位检查,必要时行CT检查。 ④治疗前及治疗中,每周复查血液、尿液常规,检测血糖及肝、肾功能等指标,必要时增加检查次数。⑤药物不良反应。
1.4评判标准 根据2005年中华医学会临床诊疗指南制定的评判疗效标准:
1.4.1病原学检查 每月至少查痰1次, 1次送检3个标本,连续3个月痰菌阴性为阴转。
1.4.2 影像学检查 病灶改变:①明显吸收: 病变吸收1/2以上;②吸收: 病变吸收1/3至1/2;③无改变: 包括病变吸收不足1/3;④恶化: 病变增大或出现新病变。空洞改变情况: ①闭合或消失;②缩小:直径缩小1/2及以上;③无改变: 直径缩小不足1/2;④增大。临床疗效: ①临床治愈: 肺部病变无活动性, 空洞闭合, 痰菌连续阴性6个月以上。如空洞仍存在, 则须痰菌连续阴性1年以上。②显著有效: 痰菌阴转(或连续阴性), 病变明显吸收或吸收, 空洞闭合或缩小, 均达3个月以上者。③有效: 痰菌阴转, 病变明显吸收、吸收或无改变, 空洞闭合、缩小或无改变, 均达1个月以上。痰菌连续阴性, 病变吸收, 空洞缩小, 均达1个月以上。④无效: 痰菌和X线检查均无改变者。

2 结果
2.1病死率 含莫西沙星治疗组纳入53人,41人完成疗程,5人死亡,病死率为9.4%(5/53),7人中止治疗。含左氧氟沙星治疗组纳入55人,44人完成疗程,5人死亡,病死率为9.1%(5/55),6人中止治疗。两组病死率无统计学差异。
2.2痰结核杆菌改变 痰抗酸染色涂片和痰结核杆菌培养均为阴性者定义为痰菌阴性(表1)。含莫西沙星组和含左氧氟沙星组痰菌转阴率分别为87.8%(36/41)和84.1%(37/44)。两组比较,差异无统计学意义(P>0.05)。
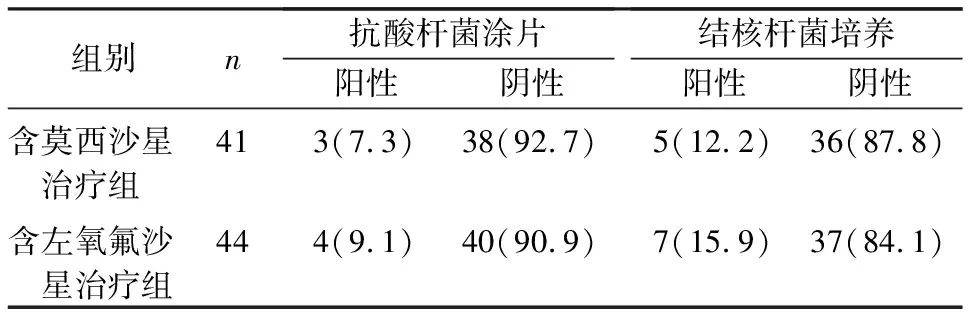
表1 两种治疗方案对痰结核杆菌转阴率的影响[n(%)]
2.3影像学改变
2.3.1病灶吸收情况 经18个月的治疗,含莫西沙星治疗组与含左氧氟沙星治疗组对病灶吸收的有效率(明显吸收+吸收)分别为92.7%(38/41)和93.2%(41/44),显效率(明显吸收)分别为53.7%(22/41)和63.6%(28/44),两组的有效率和显效率均无统计学差异(P>0.05)。
2.3.2空洞改变情况 两组空洞闭合率无统计学差异,对空洞治疗整体上亦无统计学差异(秩和检验,P=0.33),详见表2。

表2 两种治疗方案对病灶吸收和空洞改变的影响[n(%)]
2.4临床症状改善情况 两组患者在接受治疗后,咳嗽、咳痰、发热、盗汗、乏力、体重减轻等症状或体征得到不同程度的改善,两组改善程度类似。两组无统计学差异(秩和检验,P=0.26),见表3。
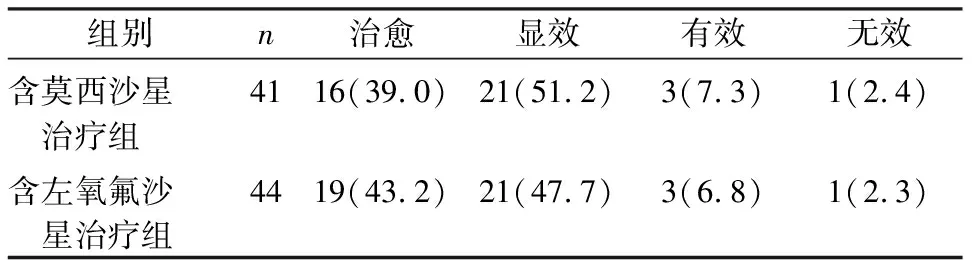
表3 两种治疗方案对临床症状的改善情况[n(%)]
2.5药物不良反应 治疗过程中,最常见的不良反应为外周血白细胞计数一过性降低、肝功能一过性损伤、胃肠道症状,一般经对症处理后均可缓解。莫西沙星治疗组和左氧氟沙星治疗组严重不良反应发生率分别为7/53(13.2%)和6/55(10.9%),无统计学差异。其中莫西沙星治疗组持续性肝损害3例,白细胞计数降低2例,血小板减少1例,听力减退1例;左氧氟沙星组持续性肝损害2例,白细胞计数降低2例,过敏性皮炎1例,急性肾功能损害1例。以上患者均予退组并调整治疗方案。
3 讨论
近年来,肺结核病发病率的升高引起全世界广泛关注,全球结核病患者已达2 000万,中国结核病患者600万,每年死于结核病者20余万[4,5]。化学疗法的出现在结核病的控制和治疗史上发挥了巨大作用。然而,随着化疗药物的广泛运用,耐多药结核病明显增多。我国第四次全国结核流行病学调查显示:结核病的总耐药率已达27.8%,初始耐药率为18.6%,获得性耐药率为46.5%,耐多药率为10.7%[5]。由此可见,寻求合理的治疗耐药结核病的方法,尤其是探寻MDR-TB的治疗方案尤为重要。
2003年,中国抗痨协会提出了MDR-TB的治疗方案,主张在治疗MDR-TB时,合并使用氟喹诺酮类药物,可在一定程度上改善治疗效果,提高治愈率。左氧氟沙星与莫西沙星均属于氟喹诺酮类药物。左氧氟沙星渗入支气管-肺屏障浓度较高,毒副作用发生率小,与其他抗结核药物具有协同作用,已经逐步成为治疗耐多药肺结核病(MDR-PTB)的主要药物[6]。动物实验结果表明,大剂量莫西沙星间歇治疗鼠结核病取得了良好效果[7]。有研究显示,莫西沙星是对鼠结核病灭菌性最强的氟喹诺酮类药物,与一线抗结核药物联用可达到迅速灭菌的效果[8]。
基于以上背景分析,笔者设计了该项随机、对照、双盲的临床研究,比较莫西沙星和左氧氟沙星在联合方案中治疗MDR-TB的疗效。从本研究结果可以看出,含莫西沙星治疗方案与含左氧氟沙星治疗方案在对痰菌转阴率的影响无显著差异,这与Johnson等[9]与梁丽丽等[10]的研究并不一致,这种不一致可能与结核杆菌的耐药谱及个体对药物反应性不同有关。而且,在控制病死率方面,两组药物亦无显著差异。
另外,笔者观察了两种药物对MDR-TB肺部影像学改变的影响和综合临床指标的影响,无论是病灶吸收情况还是空洞闭合率及综合性临床指标,两组均无显著差异。这可能与MDR-TB患者多存在陈旧性病灶,甚至纤维化、钙化病灶,化疗药物并不能逆转业已存在的陈旧性病灶有关。然而,治疗MDR-PTB有效的客观指标是痰菌阴转,无论患者肺部病变改善与否,检验结核病治疗效果的金标准均为痰菌的改变,而不以X线片标准判断疗效。严重药物不良反应发生率方面,两组无明显差别。
综上所述,莫西沙星在联合方案中治疗MDR-TB并无明显优势。
【参考文献】
[1] 朱莉贞,傅 瑜,初乃惠,等.利福类联合多种药物长疗程方案治疗耐多药肺结核[J].中华结核和呼吸杂志,2006,29(8):320-323.
[2] Centers for Disease Control and Prevention (CDC).Emergence of mycobacterium tuberculosis with extensive resistance to second-line drugs worldwide,2000-2004[J].MMWR Morb Mortal Wkly ReP,2006,55(11):301-305.
[3] Centers for Disease Control and Prevention (CDC).Plan to combat extensively drug resistant tuberculosis: recommendations of the Federal Tuberculosis Task Force[J].MMWR Recomm ReP,2009,58(RR-3):1-43.
[4] Musser JM. Antimicrobial agent resistantce in mycrobacteria: molecular genetic insights[J]. Clin Microbiol Rev,1995,8(2):495-514.
[5] 何国钧.多重耐药性结核病及其治疗[J].中国防痛杂志,1997,19(增刊):30-32.
[6] 曾正国.现代实用结核病学[M].北京:科学技术文献出版社,2003:228-235.
[7] Fattorini L,Tan D,lona E,etal. Activity of moxifloxacin alone and in combination with other antimicrobial agents multidrug-resistant mycrobacterium tuberculosis infection in BALB/c mice[J]. Antimicrob Agents Chemother,2003,47(1):360-362.
[8] Nuermberger EL,Yoshimatsu T. Moxifloxacin-containing regimens of reduced duration produce a stable cure in murine tuberculosis[J]. Am J Respir Crit Care Med,2004,170(10):1131-1134.
[9] Johnson JL,Hadad DJ.Early and extended early bactericidal activity of levofloxacin, gatifloxacin and moxifloxacin in pulmonary tuberculosis[J]. Int J Tuberc Lung Dis,2006,10(6):605-612.
[10] 梁丽丽,刘 欣.联合应用莫西沙星或左氧氟沙星治疗耐多药肺结核疗效研究[J].中国全科医学,2011,13:1451-1453.

