重症监护病房革兰阴性菌分布及其耐药性分析
戴鹏飞,任 静,梁 艳
重症监护病房革兰阴性菌分布及其耐药性分析
戴鹏飞1,任 静2,梁 艳2
目的 了解某院重症监护病房(ICU)革兰阴性菌(G-)分布及耐药情况,为合理使用抗菌药物提供依据。方法 收集医院ICU 2013-01至2013-12行病原菌检测为革兰阴性菌的病历资料,对患者基本情况、病原菌种类、药敏结果及细菌耐药性等情况进行统计分析。结果 在送检标本中,共检出致病菌461株,其中革兰阴性菌328株,占总数的71.1%。在革兰阴性菌中,主要为鲍曼不动杆菌和铜绿假单胞菌,其比例分别为48.2%和23.5%。这两种菌分别有82.9%和94.8%分离自痰标本。药敏结果显示亚胺培南对除鲍曼不动杆菌和嗜麦芽窄食单胞菌外的其他革兰阴性菌均较敏感。鲍曼不动杆菌对于除多黏菌素E、阿米卡星外的其他抗生素均呈现高度的耐药性。而嗜麦芽窄食单胞菌对喹诺酮类抗菌药物如左氧氟沙星、环丙沙星较为敏感。结论 某院ICU病房革兰阴性菌分离率很高,并且存在很严重的耐药情况,及时监测耐药菌株变化及耐药增长趋势有重要意义。
重症监护病房;革兰阴性菌;耐药性;菌株分布;抗生素
重症监护患者由于机体免疫功能低下,住院期间频繁接受各种机械侵入性操作,长期使用广谱抗生素或激素进行治疗,加之患者一般均合并心脏病或糖尿病等慢性基础性疾病,使其易感因素增多。一旦发生感染或二重感染,则多为耐药菌株感染且病情凶险,若治疗不及时或不到位,很容易造成感染不能控制而死亡。据统计,造成ICU患者感染的主要致病菌为内源性条件致病菌,以革兰阴性菌为主,这是我国医院ICU病房的主要致病菌。近年来,随着三、四代头孢类及喹诺酮类、碳青霉烯类抗菌药物的广泛应用,革兰阴性菌耐药菌株比例逐年上升,并且很多菌株发生了一定程度的耐药性变迁[1],多耐药或全耐药革兰阴性菌屡见不鲜,给临床治疗带来困难。因此,了解ICU病房的主要致病菌及耐药情况,对合理选择抗菌药物控制院内感染,降低病死率,具有重要意义。
1 资料与方法
1.1 一般资料 所有革兰阴性菌株均分离自2013-01至2013-12某院ICU病房送检的各种标本,这些标本取自患者痰液、血液、尿液、胸水、腹水、引流液、导管尖端、拭子及其他。对ICU患者的年龄、性别比例、住院时间及转入ICU原因等情况进行统计。通过调查病历,对患者进行侵入性操作种类、感染情况、致病菌种类、药敏试验与结果、抗菌药物使用情况进行回顾性分析。
1.2 方法 各种临床标本严格按照标本采集办法采集,所有标本分离培养后采用K-B纸片扩散法进行药敏实验,应用金章培养液。采用大肠埃希菌ATCC259222、铜绿假单胞菌ATCC29853、肺炎克雷伯菌ATCC700603作为质控菌株。按照美国CLSI最新发布的抗菌药物敏感性试验执行标准作为判读结果。药敏纸片购自英国Oxoid公司,使用ATB-expression(法国梅里埃公司生产)微生物鉴定仪进行鉴定。
2 结 果
2.1 基本信息 383例中,男255例,女128例,男女比例为2∶1;年龄:13~95岁,平均66岁。平均入住ICU病房时间为9 d,最长为200 d,最短为1 d。有181例于外科(食管中段癌、贲门癌、胃癌、直肠癌切除)术后转入,202例由于患有严重的基础疾病(如重症肺炎、感染性休克、高血压、冠心病、糖尿病、陈旧性脑梗死、电解质紊乱等)转入。
2.2 易感因素调查结果
2.2.1 感染情况 所有入住ICU的患者中进行细菌培养的共217例,其中有136例感染致病菌,感染比例为62.7%。所有患者中使用呼吸机的共293例,发生呼吸机相关性肺炎的有14例,比例为4.78%。入住ICU后使用机械置管的共336例,发生导管相关性血流感染的6例,比例为1.79%。术后发生感染的为45例,比例为24.9%。
2.2.2 机械插管情况 对所有入住ICU病房的患者均进行了机械插管。平均插管4~8根,平均插管6~7 d。经外科术后转入ICU的患者进行插管的种类明显多于由内科转入的患者,插管种类共38种,其中尿管、胃管、气管插管、呼吸机及颈内静脉置管居前五位,其使用频次分别为190、188、162、160和98次。由于基础疾病转入ICU的患者插管种类较少,共24种,使用频次居前5位的分别为尿管、胃管、呼吸机、气管插管、锁骨下静脉置管,使用频次分别为160、158、146、144和102次。
2.3 致病菌体液分布及药敏试验结果
2.3.1 体液标本结果 2013年ICU病房送检各种标本1027份,其中检出革兰阴性菌的体液标本包括痰液448份,血液88份,尿液18份,胸水16份,腹水29份,引流液9份,脓液1份,拭子1份,导管尖端16份,其他8份。
2.3.2 革兰阴性菌分布 该院ICU病房共分离病原菌461株,其中革兰阴性菌328株,占感染细菌71.1%。革兰阴性菌以鲍曼不动杆菌、铜绿假单胞菌、大肠埃希菌、肺炎克雷伯菌等条件致病菌为主。鲍曼不动杆菌在所有致病菌中占第1位,其构成比为48.2%(158/328)。居第2位的为铜绿假单胞菌,构成比为23.5%(77/328),而肺炎克雷伯菌、大肠埃希菌、嗜麦芽窄食单胞菌分别居第3、4、5位。分离得到的其他菌株相对较少。
2.3.3 抗菌药物药敏试验结果
2.3.3.1 鲍曼不动杆菌药敏试验 鲍曼不动杆菌对大部分抗菌药物已经形成严重的耐药性,其中对替卡西林及替卡西林或棒酸的耐药率达100%,对于哌拉西林、氨苄西林等青霉素类抗生素,以及头孢曲松、头孢呋辛等头孢菌素类抗生素也有很高的耐药性。而对于妥布霉素、阿米卡星等氨基糖苷类抗生素尚具有很高的敏感率,对于多肽类抗生素多黏菌素E的耐药率为零,具体情况见表1。
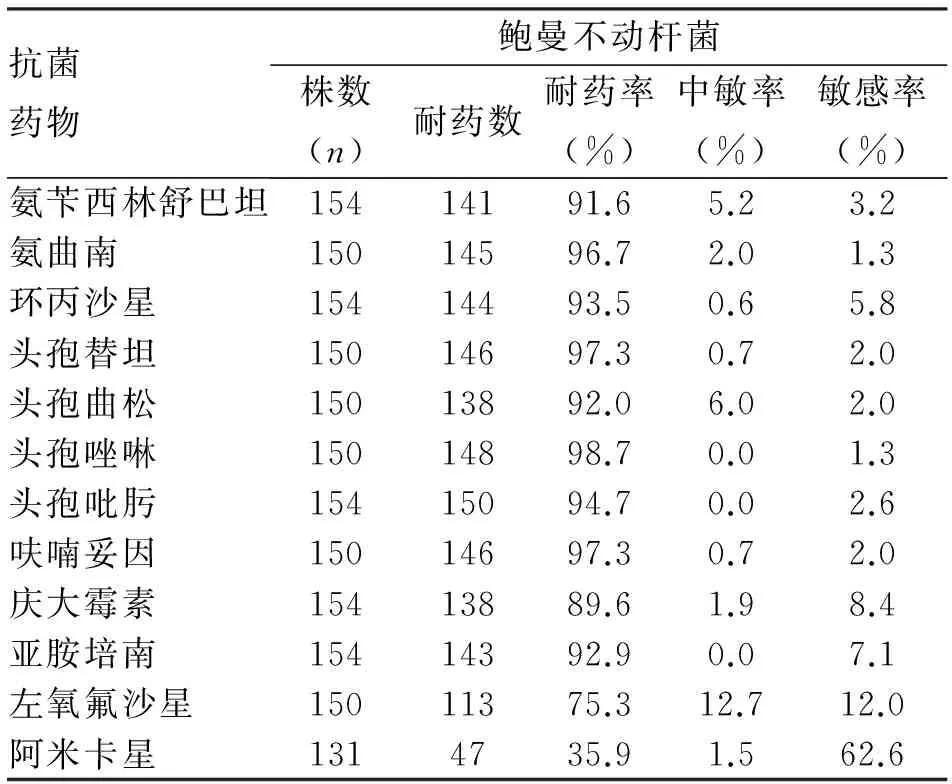
表1 鲍曼不动杆菌对常用抗菌药的耐药情况
2.3.3.2 铜绿假单胞菌药敏试验结果 铜绿假单胞菌同样存在着严重的耐药情况。对于二、三代头孢菌素类抗生素的敏感率为零;对头孢他啶、亚胺培南等经验性用药的敏感率相对较高;对环丙沙星、左氧氟沙星等喹诺酮类、碳青霉烯类、氨基糖苷类及多黏菌素E等仍有一定的敏感率。
2.3.3.3 肺炎克雷伯菌药敏试验结果 对肺炎克雷伯菌的耐药情况进行分析,发现该菌对亚胺培南、美洛培南等碳青霉烯类抗生素敏感率高,分别为91.4%和86.7%。同时该菌对头孢替坦的敏感率高达91.4%,对阿米卡星及β-内酰胺酶抑制药、喹诺酮类抗菌药敏感率也较高。而对β-内酰胺类抗生素耐药严重,耐药率均在80%左右。
2.3.3.4 大肠埃希菌药敏试验结果 大肠埃希菌的耐药情况与肺炎克雷伯菌基本相似。对亚胺培南等碳青霉烯类抗生素较敏感,对呋喃妥因、阿米卡星、头孢替坦等也很敏感。对哌拉西林他唑巴坦的敏感率最高,为100%。与肺炎克雷伯菌相同,该菌对β-内酰胺类抗生素的耐药率很高。
2.4 临床抗菌药物使用情况调查结果 某院ICU病房抗菌药物使用种类很多,主要包括头孢菌素类抗生素(二代、三代为主,一代和四代也有涉及)、氨基糖苷类、喹诺酮类,另外还涵盖了β内酰胺酶抑制药复合剂、碳青霉烯类、单环β内酰胺酶类、大环内酯类、林可霉素类、多肽类、咪唑类及部分抗真菌药物。其中,单环β内酰胺类抗生素氨曲南是ICU病房中使用频率最高的抗菌药物,其后依次为亚胺培南西司他丁钠、哌拉西林舒巴坦、阿米卡星、头孢西丁(表2)。
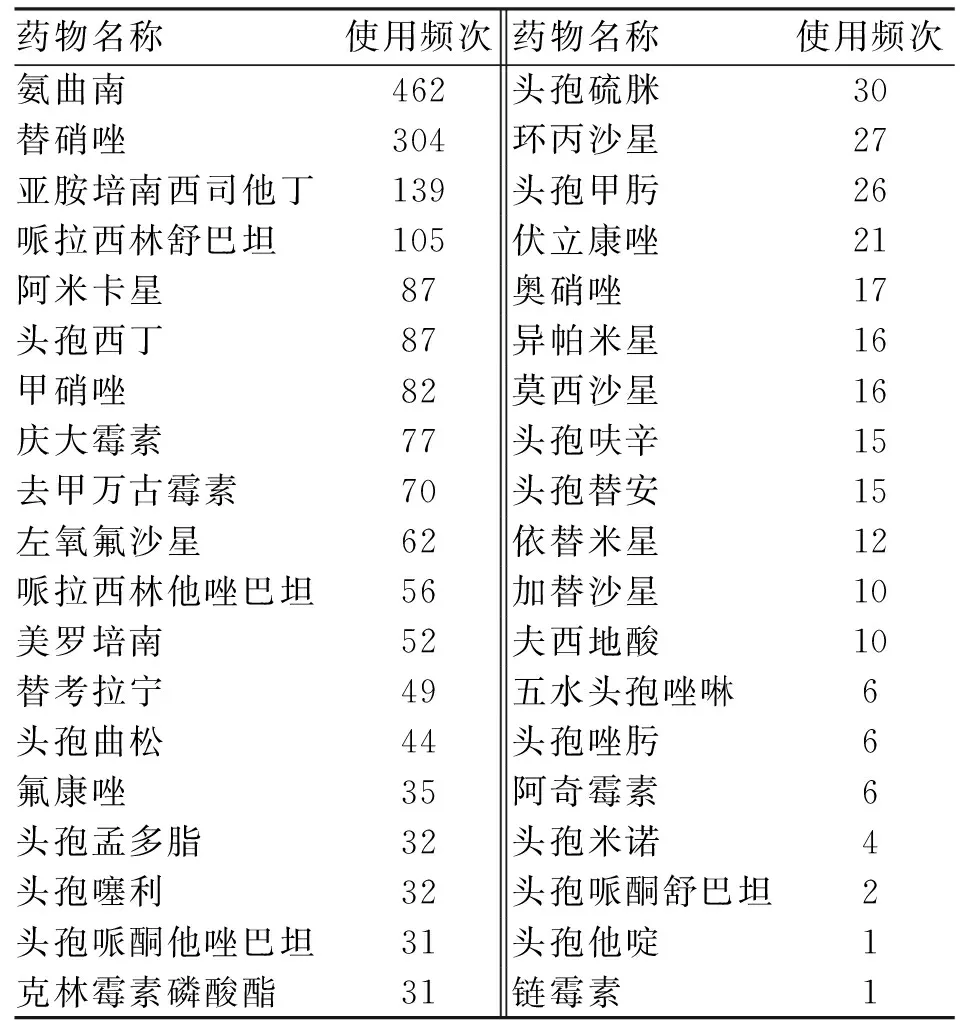
表2 某院ICU抗菌药物临床使用情况
3 讨 论
ICU是医院获得性下呼吸道感染的高发病区。文献[2]报道,ICU医院感染中下呼吸道感染占52.3%。ICU患者多患有严重的基础疾病,住院期间使用气管插管、呼吸机、胃管尿管保留、多种静脉插管等侵入性机械操作,其感染发生率明显高于非ICU病区[3]。由于地区性的差异及各医院抗生素使用情况不同,不同病原菌在不同地区所呈现的耐药情况也不同。本次调查显示,2013年某院ICU病房共分离出革兰阴性菌328株,占71.1%,所占比例与文献[4,5]报道相似。
3.1 革兰阴性菌易感因素分析 某院ICU患者的细菌感染主要以呼吸系统感染、血液及泌尿系统感染为主,引起感染的革兰阴性杆菌前5位分别为鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌、大肠埃希菌及嗜麦芽窄食单胞菌。这些条件致病菌的获得可能与ICU患者病情比较严重,免疫力较低,长期大量使用抗生素有关。
对ICU患者的易感因素进行调查发现,由于ICU病种复杂、病情危重,空气、水、食物和医务人员各种侵入性操作等是造成呼吸道感染不可忽视的因素[6]。气管插管等操作破坏了机体的正常防御体系,为细菌的入侵打开了门户。
3.2 鲍曼不动杆菌感染情况分析 鲍曼不动杆菌是2013年某院ICU患者感染的首要致病菌。鲍曼不动杆菌广泛存在于医院环境中,黏附力极高,很容易造成感染。由实验数据看出,鲍曼不动杆菌主要分离自痰液,占所有菌株的82.9%。该菌对抗生素的耐药性非常严重,对各种头孢菌素类、碳青霉烯类抗生素的耐药率均在90%左右。该菌仅对阿米卡星、多黏菌素E保持了很高的敏感率,分别为62.6%和100.0%。以上数据说明,这些抗菌药物对鲍曼不动杆菌的抗菌活性已经大大降低,不适合再作为经验性治疗鲍曼不动杆菌感染的药物。文献[6]报道,近年来鲍曼不动杆菌对亚胺培南和美罗培南的敏感率呈明显的下降趋势,甚至对米诺环素的敏感率也很低,低于2009年中国CHINET[7]监测的数据。文献[8]认为亚胺培南联合舒巴坦、阿米卡星对鲍曼不动杆菌的治疗均有协同作用。国外有研究报道,利用多黏菌素B、亚胺培南及利福平联合治疗,可收到良好的效果[9]。
从某院目前的抗菌药物使用情况可以看出,该院对二、三代头孢菌素、喹诺酮类抗菌药的使用仍较广泛。但由表2也可以看出,单环β内酰胺类抗生素氨曲南和咪唑类抗生素替硝唑的使用频率明显高于其他抗生素,居某院ICU病房使用的前两位。目前临床分离菌株对氨曲南耐药率较高,可能与其使用率高有关。同时碳青霉烯类、β内酰胺酶抑制药复合剂、氨基糖苷类抗生素也颇受青睐。
综上所述,某院ICU患者革兰阴性菌感染现象十分普遍,且感染菌多重耐药现象相当严重,许多原来有效的抗菌药失去了治疗优势,建议临床必须加强对抗生素的合理选择与使用。了解重症监护病房革兰阴性杆菌分布及其耐药情况,对各种感染的经验性治疗方案的确定,抗菌药物的选择都具有重要的意义。
[1] 李恩杰,田丽华,陶 谦,等.重症监护病房革兰阴性杆菌分布及其耐药性分析[J].中国卫生检验杂志,2010,20(11):2884-2886.
[2] 郑贞苍,杨爱祥. 重症监护病房医院感染的临床调查分析[J].现代中西医结合杂志,2008,17(4):647-648.
[3] 焦立群,何晓峰,崔 霞. 重症监护病房感染病原菌分布及耐药性分析[J].空军总医院学报,2010,26(2):66-69.
[4] 孟祥红,董 梅,孙红宁,等.ICU患者病原菌分布和耐药性分析[J].中国实验诊断学,2008,12(1):65.
[5] 李芳兰.重症监护病房高危环节易感因素分析与控制对策[J].中国消毒学杂志,2007,24(4):375.
[6] 彭晓燕,姚 冰. 2009~2011年医院革兰氏阴性菌分布及耐药性分析[J].西北药学杂志,2013,28(2):201-203.
[7] 张小江,徐英春,俞云松,等.2009年中国CHINET鲍曼不动杆菌细菌耐药性监测[J].中国感染与化疗杂志,2010,10(6):441-446.
[8] 李国辉,郭 洁.重症监护病房鲍曼不动杆菌的耐药性及临床用药分析[J].中国药学杂志,2010,45(9):710-711.
[9] Yoon I, Urban C,Terzian C ,etal. In vitro double and triple synergistic activaties of polymyxin B. imipenem, and rifampin against multidrug-resistant Acinetobacter baumannii[J]. Antimicrob Agents Chemother,2004,48(3):753-757.
(2014-10-12收稿 2014-11-09修回)
(责任编辑 尤伟杰)
Distribution and drug resistance of Gramnegative bacteria in ICU
DAI Pengfei1, REN Jing2, and LIANG Yan2.
1. The Third Hospital of Beijing Municipal Corps,Chinese People’s Armed Police Forces, Beijing 100097,China. 2. Department of Pharmacy, General Hospital of Chinese People’s Armed Police Forces,Beijing 100039,China
Objective To investigate the distribution and resistance of Gram-negative bacteria in intensive care unit, so as to help physicians to choose reasonable antibiotics. Methods Case histories were collected in which laboratory findings of Gram-negative bacteria in the intensive care unit in hospital during 2013 were recorded. A statistical analysis was made of the basic conditions of patients ,the sorts of pathogenic bacteria, the results of AST and bacterial drug resistance. Results In all the samples examined, there were 461 strains in all, in which there were 328 strains of gram-negative bacteria ,consisting of 71.1%.In all the gram-negative bacteria separated, there were mainly Acinetobacter baumannii and Pseudomonas aeruginosa, the ratio being 48.2% and 23.5%. 82.9% of Acinetobacter baumannii and 94.8% of Pseudomonas aeruginosa were separated from sputum, respectively. Imipenem shows great multiantibiotic resistance to Acinetobacter baumannii and stenotrophomonas maltophilia, and it is sensitive to the other gram-negative bacteria. Stenotrophomonas maltophilia is sensitive to quinolone antimicrobial agents, such as levofloxacin and ciprofloxacin. While Acinetobacter baumannii shows highly multiantibiotic resistance to antibiotics except amikacin and polymyxin E. Conclusions In the 2013, the separation rate of gram-negative bacteria in the ICU in this hospital was very high. And the infection of gram-negative in the intensive care unit was severe. It is important to carry out surveillance of bacteria resistance and the growth of bacteria resistance in time, which can guide the doctor to use drugs reasonably.
intensive care unit; gram-negative; drug resistance; strains distribution;antibiotics
戴鹏飞,本科学历,药师,E-mail:317364583@qq.com
1.100097,武警北京总队第三医院;2.100039北京,武警总医院药剂科
梁 艳,E-mail:ly.w.j@163.com
R372

