无巩膜瓣经巩膜缝线固定后房折叠型人工晶状体植入术的临床研究
李保江 宋徽 高晓唯 李文静 李宁
对无后囊或后囊无足够支撑力的无晶状体眼,人工晶状体植入方式通常有:前房型人工晶状体(anterior chamber intraocular lens,ACIOL)、虹膜缝线固定后房型人工晶状体(iris suture posterior chamber intraocular lens,IS-PCIOL)、经巩膜缝线固定后房型人工晶状体(scleral fixation of posterior chamber intraocular lens,SF-PCIOL)植入术等。对于残留囊袋者,可使用囊袋张力环将人工晶状体植入囊袋内,但上述方式均存在很多并发症。研究证实SF-PCIOL较其他方法更安全有效,在二期人工晶状体植入术中发挥越来越重要的作用[1-6]。然而经巩膜缝线固定后房型人工晶状体者,多需制作巩膜瓣将线结埋于瓣下以减少线结对巩膜和结膜的侵蚀,同时也存在线结暴露、脱落等问题影响手术预后。对此我们改良了SF-PCIOL的手术方式,现将该术式及术后效果报告如下。
1 资料与方法
1.1一般资料2010年8月至2012年5月就诊于我院的无后囊或后囊无足够支撑力的无晶状体眼患者共22例22眼,年龄5~64(35.4±12.7)岁,男15例,女7例。其中白内障摘出术后2例,晶状体脱位2例,外伤后晶状体切除13例,外伤后晶状体切除联合玻璃体切割术后5例。
1.2术前检查裸眼视力(uncorrected visual acuity,UCVA)0.02±0.01,均小于0.10。最佳矫正视力(best corrected visual acuity,BCVA)0.58±0.24,均大于0.10,其中大于0.30者17例。无后囊者18例,后囊不完整者3例,后囊畸形或部分悬韧带断裂者1例。术前行光定位、色觉检查、眼压、眼部AB超及人工晶状体测算,散瞳检查晶状体囊袋及眼底情况,均符合手术指征。
1.3手术方法沿230~330钟位、830~930 钟位剪开角膜缘处结膜,做上方3 mm处透明角膜主切口,前房注入黏弹剂。自230钟位角巩膜缘后3 mm处垂直进针,将带针聚丙烯线经睫状体平坦部、虹膜下、瞳孔区至对侧虹膜下、睫状体平坦部,并于930钟位角巩膜缘后3 mm处出针,同法将此线继续沿830钟位进针,330钟位出针,其中230钟位与330钟位,830钟位与930钟位间距均为3 mm,四点位均距角巩膜缘3 mm(图1A)。在主切口处将两平行缝线勾出、剪断(图1B)。左右缝线分别穿过人工晶状体(Akreos AO,Bausch&Lomb)左右两侧两孔(图1C),各自打结并将线结倒至巩膜表面(图1D)。将人工晶状体置夹持器中折叠,植入镊轻取人工晶状体沿主切口植入眼内,水密闭主切口(图1E)。拉紧左右两侧缝线至人工晶状体水平位后,剪断原线结,调整缝线长度重新打结,将线埋至巩膜下(图1F)。
1.4术后处理术后予复方托吡卡胺滴眼液、妥布霉素地塞米松滴眼液及氧氟沙星眼膏点眼,术后随访时间均大于12个月,术后1周、1个月、3个月、6个月、12个月定期复查,超过12个月后不定期复诊。
1.5统计学方法术前BCVA、术后UCVA及术后BCVA均采用均数±标准差记录,统计学软件SPSS 17.0进行统计学分析,术后UCVA与术前BCVA及术后BCVA对比,采用配对t检验,P<0.05为差异有统计学意义。
2 结果
2.1视力所有患者术后视力均有提高。术后1周UCVA 0.52±0.27,与术前BCVA相比,差异无统计学意义(t=0.742,P>0.05),其中>0.1~0.3者2例(9.09%),>0.3~0.6者17例(77.27%),>0.6者3例(13.64%)。术后1个月BCVA 0.61±0.23,与术后1周相比,差异无统计学意义(t=0.814,P>0.05),术后验光>-0.50~+0.50 D者13例(59.09%),>-1.00~-0.50 D者7例(31.82%),>-1.50~-1.00 D者2例(9.09%)。
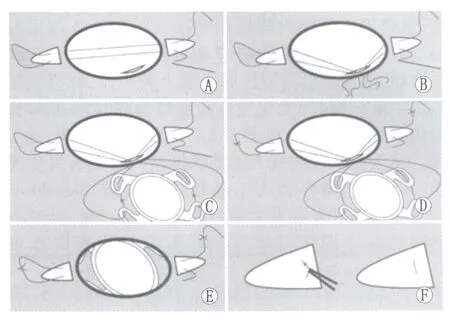
Figure 1 Improved technique of posterior chamber foldable intraocular lens implantation through scleral fixation without scleral flap.A:Lamellar corneal incision was performed,conjunctival peritomy was performed and the straight needle with polypropylene line was introduced perpendicularly into global;B:The parallel lines were pulled externally through the corneal incision and cut;C:The left and right two sutures passed though the two holes of each side on the IOL respectively;D:The knots were rotated to the scleral surface;E:IOL was placed in the holder and folded,and was implanted through corneal incision by implantation forceps;F:The sutures of two sides were tied again,and the knots were rotated to bury under the sclera 改良的SF-PCIOL手术方法。A:做上方透明角膜主切口,剪开角膜缘处结膜并穿入缝线;B:在主切口处将两平行缝线勾出、剪断;C:左右缝线分别穿过人工晶状体左右两侧两孔,各自打结;D:将线结倒至巩膜表面;E:植入镊轻取人工晶状体沿主切口植入眼内;F:调整缝线长度重新打结,将线埋至巩膜下
2.2并发症术中前房及眼压基本稳定,未发生角膜水肿、虹膜出血、脉络膜上腔出血等并发症。术后随访期间,患者自诉无明显异物感、刺痛、流泪等不适。术后1眼出现眼压升高,嘱停用含激素类眼液并使用β受体阻滞剂类滴眼液点眼,1 d后眼压降至正常;1眼出现角膜水肿,3 d内逐渐消退;未见人工晶状体移位、脱位及倾斜,无缝线脱落及暴露,无虹膜粘连、黄斑水肿等并发症发生。
3 讨论
目前,无囊袋或囊袋支撑力不足的二期人工晶状体植入术多选用PMMA一体型襻上带孔的人工晶状体,该手术方式的不足之处包括需6~7 mm较大的手术切口,人工晶状体上的线结有可能滑脱而造成人工晶状体移位或脱位,需制作巩膜瓣掩埋线结而延长手术时间,并可引起以两襻线结连线为轴的人工晶状体位置旋转等。
为克服上述缺点,我们选择博士伦Akreos AO折叠型人工晶状体光学部分直径为6 mm,人工晶状体宽度为8 mm,可行大小约3 mm的透明角膜缘切口,与超声乳化白内障摘出一期人工晶状体植入时切口大小接近,避免行6~7 mm巩膜切口,以减少眼压波动,从而降低爆发性脉络膜上腔出血、脉络膜脱离发生率。同时,无巩膜切口缝线可最大限度降低对角膜曲率影响,利于术后UCVA提高。Hayashi等[7]认为经巩膜缝线人工晶状体植入术更易发生光学中心位置偏移和人工晶状体的旋转,Donaldson等[8]报道该并发症发生率为4.0%~14.5%,研究表明四对称点固定可使上述并发症发生率降至最低[9-10],这与本研究所用人工晶状体的机理一致。

McAllister等[14]分析经巩膜缝线固定人工晶状体术后发现,约6.1%发生线结断裂,约11%发生线结暴露,Vote等[12]也发现术后线结暴露的发生率为1.6%~7.8%。Solomon等[15]观察传统术式线结对巩膜和结膜侵蚀的发生率约为73%和17%,并随时间推移侵蚀逐渐加重,最终有发生眼内炎的可能。而本研究随访12个月,无线结脱落或暴露发生。改良的术式中无线结与人工晶状体直接固定,从而避免了固定人工晶状体与巩膜瓣过程中,由于线结的松紧度不一造成的人工晶状体移位及光学中心的偏移。该术式无需制作巩膜瓣,术中在巩膜表面打结,将线结埋于巩膜下,不需将缝线与巩膜瓣直接缝合,无线结与巩膜及结膜直接接触,避免线结对巩膜及结膜的侵蚀,解决了线结暴露的问题。
本研究中,所有患者的视力均有不同程度的提高,其中2例因外伤时角膜伤口瘢痕接近角膜中央,术后视力提高程度相对较小,余20例术后UCVA均有明显提高,且术后1周UCVA与术前BCVA相比,差异无统计学意义,说明该手术方法可明显提高患者术后UCVA,达到术前预测的最佳效果。术后1个月BCVA与术后1周相比差异无统计学意义,术后1例出现一过性眼压升高,我们考虑与术后用含皮质类固醇类滴眼液点眼有关,停药后2 d内眼压逐渐降至正常范围。对1例术后角膜水肿的患者,对侧眼行角膜内皮细胞计数及六角形细胞比例检查均在正常范围下限,且该患眼曾行白内障摘出联合玻璃体切割术,3 d内水肿逐渐消退。随访12个月期间,无眼内出血、眼内炎症、黄斑水肿、虹膜粘连等并发症发生。
总之,无巩膜瓣经巩膜固定后房型人工晶状体植入术对于无后囊或后囊支撑力不足的无晶状体眼的屈光矫正是安全有效的,且具有手术时间短、手术切口小、无需准备专用人工晶状体、术后并发症发生率低等优势。同时我们也应注意该手术存在的风险,如夹持人工晶状体植入时,可能出现对人工晶状体光学部分的损伤而影响术后视觉质量;两侧缝线松紧度不一可能出现晶状体平面的偏移;巩膜埋线时可能出现缝线断裂而需重新手术等。所以在手术方法及手术技巧方面的改良还需进一步探讨。
1 Wagoner MD,Cox TA,Ariyasu RG,Jacobs DS,Karp CL.Intraocular lens implantation in the absence of capsular support:a report by the American Academy of Ophthalmology[J].Ophthalmology,2003,110(4):840-859.
2 Hoffman RS,Fine IH,Packer M,Rozenberg I.Scleral fixation using suture retrieval through a scleral tunnel[J].JCataractRefractSurg,2006,32(8):1259-1263.
3 Grigorian R,Chang J,Zarbin M,Del Priore L.A new technique for suture fixation of posterior chamber intraocular lenses that eliminates intraocular knots[J].Ophthalmology,2003,110(7):1349-1356.
4 Evereklioglu C,Er H,Bekir NA,Borazan M,Zorlu F.Comparison of secondary implantation of flexible open-loop anterior chamber and scleral-fixated posterior chamber intraocular lenses[J].JCataractRefractSurg,2003,29(2):301-308.
5 Holland EJ,Daya SM,Evangelista A,Ketcham JM,Lubniewski AJ,Doughman DJ,etal.Penetrating keratoplasty and transscleral fixation of posterior chamber lens[J].AmJOphthalmol,1992,114(2):182-187.
6 Kjeka O,Bohnstedt J,Meberg K,Seland JH.Implantation of scleral-fixated posterior chamber intraocular lenses in adults[J].ActaOphthalmologica,2008,86(5):537-542.
7 Hayashi K,Hayashi H,Nakao F,Hayashi F.Intraocular lens tilt and decentration after implantation in eyes with glaucoma[J].JCataractRefractSurg,1999,25(11):1515-1520.
8 Donaldson KE,Gorscak JJ,Budenz DL,Feuer WJ,Benz MS,Forster RK.Anterior chamber and sutured posterior chamber intraocular lenses in eyes with poor capsular support[J].JCataractRefractSurg,2005,31(5):903-909.
9 Hayashi K,Hayashi H,Nakao F,Hayashi F.Intraocular lens tilt and decentration,anterior chamber depth,and refractive error after trans-scleral suture fixation surgery[J].Ophthalmology,1999,106(5):878-882.
10 Teichmann KD,Teichmann IAM.The torque and tilt gamble[J].JCataractRefractSurg,1997,23(3):413-418.
12 Vote BJ,Tranos P,Bunce C,Charteris DG,Da Cruz L.Long-term outcome of combined pars plana vitrectomy and scleral fixated sutured posterior chamber intraocular lens implantation[J].AmJOphthalmol,2006,141(2):308-312.
13 Ma DJ,Choi HJ,Kim MK,Wee WR.Clinical comparison of ciliary sulcus and pars plana locations for posterior chamber intraocular lens transscleral fixation[J].JCataractRefractSurg,2011,37(8):1439-1446.
14 McAllister AS,Hirst LW.Visual outcomes and complications of scleral-fixated posterior chamber intraocular lenses[J].JCataractRefractSurg,2011,37(7):1263-1269.
15 Solomon K,Gussler JR,Gussler C,Van Meter WS.Incidence and management of complications of transsclerally sutured posterior chamber lenses[J].JCataractRefractSurg,1993,19(4):488-493.

