肺癌性淋巴管炎CT表现的特征性分析
广州中医药大学附属中山医院(广东 中山 528400)
李水连 张海涛 余水全 肖格林
肺癌性淋巴管炎CT表现的特征性分析
广州中医药大学附属中山医院(广东 中山 528400)
李水连 张海涛 余水全 肖格林
目的 探讨肺癌性淋巴管炎的特征性CT表现。方法 回顾性分析临床已确诊的51例肺癌性淋巴管炎,各例病例均曾采用16排或64排螺旋CT进行平扫,对原始数据进行软组织算法、骨算法及多模式重建成像,对所得CT图像进行分析及总结。结果 51例均可见不同程度肺纹理不规则增多、增粗、模糊,其中43例增粗肺纹理可见多发微小结节;小叶间隔不规则增厚36例,其中28例小叶间隔可见微小结节;肺小叶内间质增生及(或)核心小结节及12例;胸膜不规则轻度增厚及多发微小结节32例;肺门和(或)纵隔淋巴结肿大31例;肺内结节及或小斑片状实变影25例;胸腔液29例;心包轻度增厚和(或)少量积液12例。结论 肺纹理不规则增粗并多发微小结节、肺小叶间隔不规则增厚并多发微小结节及胸膜轻度增厚并多发微小结节这三种CT表现具有一定特征性,螺旋CT是诊断肺癌性淋巴管炎的有效手段。
肺;癌性淋巴管炎;螺旋CT;小叶间隔;肺纹理;胸膜;微小结节
肺癌性淋巴管炎(PLC)是肺内、外肿瘤肺转移的一种特殊类型,以转移癌细胞在淋巴管内弥漫性生长为特征,占肺内转移瘤的6.8%。癌细胞可播散至肺淋巴管及血管,最终因呼吸衰竭和肺源性心脏病而导致病死亡[1]。临床症状主要为干咳、憋气、体重减轻及低氧血症。本病预后极差,50%~85%的患者生存期3~6个月,临床诊断较困难,常误诊为其它肺间质性病变。为了提高诊断肺癌性淋巴管炎诊断水平,我们对病理证实的51例肺癌性淋巴管炎的CT表现进行回顾性分析,寻找特征性征像,以提高对该病的认识及诊断准确率。
1 资料与方法
51例PLC中,男性27例,女性24例,年龄42~81岁,平均65岁。临床表现:无诱因出现刺激性干咳,无痰伴气短,呼吸困难,进行性痉挛性加重,乏力,体重明显减轻等。病程在4~15月之收间。所有的病例均有明确的肿瘤病史,经手术、穿刺活检、支气管镜刷片及胸水细胞学检查等病理证实。51例病例原发癌分别为:肺癌30例,乳腺癌8例,食管5例,胃癌癌4例,胰腺癌2例,结肠癌及子宫颈癌各1例。23例为术后多发转移并PLC,28例为内科保守治疗后出现PLC。
全部病例采用GE16排螺旋CT或东芝64排螺旋CT进行胸部螺旋扫描,扫描范围从肺尖至肺底,层厚5mm,层距5mm,部分病例进行胸部双期增强扫描。重建方式为软组织算法及骨算法,利用原始数据对感兴趣区进行1mm或1.25mm薄层靶重建及MPR任意平面成像处理,经两位经验丰富的副主任医师详细观察及分析,意见相左时通过讨论达成一致,总结出所有上述病例的主要CT征象及特征性表现。
2 结 果
弥漫性累及双肺的(弥漫型)有33例,仅累及一侧肺叶或肺段的(局限型)18例,弥漫型或局限型的CT表现除病变的范围不同外,其它表现无明确差异性,综合如下:
2.1 肺纹理异常改变51例均可见肺纹理不规则增多增粗及边缘模糊(占所有病例比率100%),其中43例肺纹理可见多发微小结节(占肺纹理增多增粗比率约84%),主要表现为:肺纹理失去由肺门向外放射状逐渐变细及边缘光滑的自然形态,呈不规则增粗、增多及边缘毛糙、模糊,细小分支明显增多呈毛刷样改变,部分明显增粗肺纹理延伸至胸膜,大部分病例可见多发微小结节,部分排列呈串珠状改变,所见结节多较小,绝大部分直径小于5mm,本组只有3例肺纹理的结节直径大于5mm,一般为2~3mm,其中心大部分与肺纹理中心一致,小部分位于肺纹理边缘;异常肺纹理呈弥漫性不对称性分布于双肺,也可局限性分布于某一肺叶或肺段。
2.2 肺小叶间隔的异常改变肺小叶间隔不规则增厚36例(占所有病例比率约71%),其中28例小叶间隔可见小结节(占肺小叶间隔增厚病例比率78%),主要表现为:肺外周多条与胸膜垂直的小索条状影,肺中心部多发不同方向粗细不均的短线状影组成多个多边形结构,边缘毛糙,大部分索条状影或短线样影局部呈多发小结节状增厚,但肺小叶形态无变形。病变可弥漫性不对称性分布于双肺,也可局限性分布于某一肺叶或肺段。
2.3 肺小叶内间质的异常改变 肺小叶内间质增生及(或)核心小结节及12例(占所有病例比率约23%),主要表现为:肺小叶内中心结构增粗呈细网状改变或放射状细小短线样影,肺小叶中心小结节状或点状影,以肺野外周多见。
2.4 胸膜的异常改变
胸膜不规则增厚及多发小结节32例(占所有病例比率63%),其中发生于叶间胸膜的30例(占胸膜增厚病例比率约94%),主要表现为:可表现双侧增厚胸膜或单侧胸膜增厚,右侧多见于左侧,以叶间裂多见,范围分布较广及程度较轻,密度较淡,部分病例需要纵膈窗与肺窗对比观察才发现,大部分增厚胸膜见多发小结节,绝大部分为直径小于5mm的微小结节,边界欠清。
2.5 肺门和(或)纵隔淋巴结
肺门和(或)纵隔淋巴结肿大31例(占所有病例比例约61%),主要表现为:纵膈肿大淋巴结直径大于15mm,肺门淋巴结大于10mm,部分融合,增强扫描较容易观察,较大肿大淋巴结往往强化欠均匀,内见不规则低密度无强化坏死区。
2.6 肺实质内异常改变
肺内小结节及小斑片状实变25例(占所有病例比率49%),多呈双肺不均匀分布,少数局限于单侧或肺叶或肺段,肺纹理旁分布相对较多,大小不一,部分结节直径大于5mm,边缘较清晰。
2.7 胸腔及心包异常改变胸腔29例(占所有病例比率56%),多为少量或中量积液;心包轻度增厚和(或)少量积液12例(占所有病例比率24%),增厚的心包边缘欠光滑。
3 讨 论
3.1 癌性淋巴结炎转移的途径 肺内癌性淋巴管炎并非真正的炎症,而是癌肿在肺内多发转移的一种特殊途径,其病理基础是肺间质内淋巴管被癌细胞堵塞,淋巴回流受阻,淋巴管扩张,癌细胞延淋巴管、血管及支气管壁扩散,于淋巴系统通道内形成癌栓,并进一步发展成癌性结节。关于癌性淋巴管炎的发病机制及蔓延途径有多种观点,综合文献,主要有以下几种可能:(1)周围型肺癌通过淋巴管向肺门扩展,并引起肺门纵膈淋巴结肿大;(2)肺门纵膈淋巴结肿大,癌细胞逆向肺内扩展;(3)癌组织转移致胸膜,产生胸腔结节并经肺内淋巴管向肺门纵膈蔓延;(4)癌细胞直接经胸导管进入淋巴系统;(5)肺内血行转移的癌栓,直接进入淋巴系统统[2]。肺的淋巴管分为深浅两组:浅组位于胸膜脏层深面,合成淋巴管注入胸膜淋巴结,然后再注入肺门淋巴结或纵隔淋巴结;深组位于肺小叶间结缔组织内、各级支气管血管周围,最后注入肺门及纵隔淋巴结。深浅组问存在广泛交通,淋巴管保持扩张状态,使组织间液极易汇入淋巴管,最终同到静脉系统,这一结构特点决定了肿瘤容易进入淋巴系统[3]。本组33例弥漫型病例中25例有明确的纵隔、肺门淋巴结肿大,8例只有肺纹理及小叶间隔的异常改变而无纵隔、肺门淋巴结肿大,提示肿瘤经淋巴管顺行或逆行蔓延均有可能;18例局限型病例中只有10例有纵隔和(或)肺门淋巴结肿大,有15例周围型肺Ca并其周围淋巴管炎,其中9例肺Ca原发肿块近侧及远侧均可见肺纹理不规则增粗,5例原发肿块周围几乎各方向均可见肺纹理不规则增粗,更形象证明癌细胞可经淋巴管顺行或逆行蔓延,而且间接性证明淋巴管存在广泛互相交通。PLC伴或不伴肺门纵膈淋巴结肿大,主要取决于原发灶的转移途径及癌性淋巴管炎的时间长短。
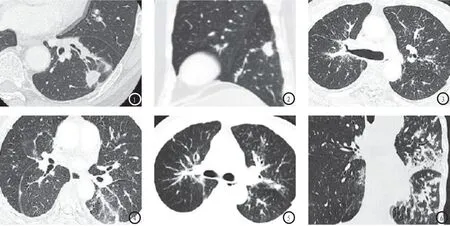
图1、2为同一病例,左肺下叶背段周围型肺Ca并左肺下叶局限型PLC,肿块与左下肺门间肺纹理不规则增粗,肿块与膈面有串珠样高密度影相连。图33为乳腺癌化疗后多发转移并弥漫型PLC,双肺多肺叶肺纹理不规则增粗增多并多发微小结节,其中右肺上叶后段肺纹理多呈典型的“毛刷征”,双肺上叶胸膜下区可见多发垂直于胸膜的不规则增厚的小叶间隔及微小结节。图44为右肺上叶周围型肺癌并弥漫型PLC,左肺上叶背段肺纹理不规则增粗增多呈典型的“毛刷征”,右侧叶间胸膜轻度增厚及多发微小结节。图55为胰腺癌术后多发转移并弥漫型PLC,双肺广泛肺纹理增多增粗并多发微小结节,双肺胸膜下多发肺小叶间隔增厚并见微小结节;图66(MPR冠状位)为食管癌术后肺弥漫型PLC,左肺广泛肺纹理不规则增多、增粗及多发小结节,边缘模糊。
3.2 CT表现的特征性分析PLC的主要CT征像当中肺纹理异常改变最常见,肺纹理不规则增多、增粗并多发微小结节状更形象解释癌细胞在淋巴管内生长成结节及周围间质增生,导致淋巴管通道堵塞,远处淋巴液回流受阻,通过其它细小交通回流,从而导致肺纹理增粗增多,是PLC较有特征性CT征象,其它疾病所导致的肺纹理增多增粗一般较规则,可为粗细不均或受牵拉变形却极少出现结节状增粗并呈串珠状排列。小叶间隔不规则增厚并多发小结节也是因为小叶间隔淋巴管癌细胞生长及淋巴管通道受阻扩张所致,虽然小叶间隔结节状增粗,但小叶结构不变形是PLC较为特征的CT表现,肺纤维化、肺水肿、肺胶原病及结节病等肺间质性病变中较少见小叶间隔结节状增粗,而且它们一般导致肺小叶结构变形。肺小叶内间质增生及(或)核心小结节无明显特异性,其表现与特发性肺纤维化、尘肺及结缔组织病及其它可导致肺间质性纤维化疾病的小叶内间质增厚相类似。PLC导致的胸膜增厚也有一定特征,一般累及胸膜范围较广,程度轻,密度较淡,部分呈花边样改变,以叶间胸膜较常见,绝大部分病例叶间胸膜受累呈轻度增厚并沿表面排列多发微小结节,伴随PLC其它征象,未见单独存在。肺内结节及(或)小斑片状实变影无特异性,与肺结核、炎症、肺血行转移瘤及类风湿等结缔组织病的肺部表现相似,也可能为合并血行转移及肺部感染。纵膈及肺门淋巴结肿大、胸腔及心包积液均无特异性,曾有文献报道,单侧叶间裂积液对PLC的诊断有相对特异性,因单侧的叶间裂积液主要是由于胸膜下淋巴管堵塞,淋巴回流受阻所致,可提示PLC的存在[4],但本组51例病例却只有2例存在单侧叶间积液征像,而平常工作中我们常遇见不少无肿瘤病史并存在单侧叶间积液的病例。综合上述,肺纹理不规则增粗并多发微小结节、肺小叶间隔不规则增厚并多发微小结节、轻度增厚的胸膜并多发微小结节对诊断PLC具有重要意义,三者征像同时存在时,结合肿瘤病史及临床症状,基本可以明确诊断PLC。
3.3 鉴别诊断
PLC主要与可导致肺纹理、小叶间隔不规则增粗并多发微小结节的间质性肺疾病鉴别,主要有结节病、肺结缔组织病、尘肺及淋巴瘤肺部浸润等。
结节病是一种原因不明的多系统非干酪性肉芽肿疾病[9,11],与PLC鉴别较困难,一样可见肺门及纵隔淋巴结肿大,支气管血管束和小叶间隔也可呈串珠状结节改变,但其小叶间隔及胸膜不规则增厚及小结节明显较PLC少,且其异常肺纹理分布以双侧肺门周围较为常见[5],肺小叶结构常扭曲变形,双侧肺门淋巴结呈对称性肿大且边界较清,密度较高且均一,病史一般较长,症状反复。
肺结缔组织病以结缔组织和血管的广泛炎性损坏和纤维蛋白样物质沉积于结缔组织及血管壁上为特征的自身免疫性疾病,可表现为弥漫性支气管血管束增厚和多发小结节影。常见的病因是系统性红斑狼疮(SLE)、类风湿病等。SLE免疫指标异常(血清y球蛋白升高,C3、C4降低),在周围血液及骨髓中找到SLE细胞具有关键诊断意义。SLE常导致间质性肺炎及肺间质纤维化,肺部阴影可呈游走性,用激素治疗效果良好,而PLC无此特征。类风湿(RA)病实验室检查:类风湿性因子阳性,抗核抗体部分阳性,胸膜下可分布类风湿结节,直径1cm左右、边缘光整、可形成空洞,与皮下类风湿结节相并行,这有助于与PLC鉴别。
尘肺在CT上其表现的小结节也可沿淋巴管走行分布,小叶间隔增厚可呈串珠状[10],但不如癌性淋巴管炎广泛,而且癌性淋巴管炎多同时伴有血行转移[6]。尘肺结节密度比较高,分布以双上肺较为密集,结节有融合征像,部分可形成斑块并见钙化,双侧肺门及纵隔肿大淋巴结常见有钙化[7],有不同程度的弥漫性肺间质纤维化,影像学改变明显而临床症状相对较轻也是尘肺的特征之一。其职业史和粉尘接触史对鉴别诊断很重要。
淋巴瘤肺内浸润也表现为双侧肺门及纵隔淋巴结肿大,肺纹理不规则增多增粗并多发小结节,这点与PLC表现非常相似,其肺纹理微小结节表现虽然与PLC的一致,但其经常在外周分布一些直径10mm左右的较大结节,而PLC无此征像。Honda等学者认为PLC小叶间隔增厚和胸膜下间质病变(间质结节和间隔不规则增厚)明显高于淋巴瘤肺内浸润,且淋巴瘤肺内浸润对放疗化疗均较敏感[8]。
肺纹理、肺小叶间隔及胸膜不规则增厚及多发小结节为PLC较有特征性的CT征像,应用高分辨螺旋CT的多种模式重建细心观察可清晰显示,薄层靶重建、MPR及MIP对显示微小结节与肺纹理、小叶间隔及胸膜的关系尤其重要。
1. M o l i n a D K, V a l e n t F f. Lymp hangitic spread of hepatocellolar carcinoma [J]. Arch-pathol Lab Med, 2003, 127(1):11-13.
2. 毕泗长,董杰,李政义等。肺淋巴管癌的多层螺旋CT分析[J].医学影像杂志,2005,15(11):1009-1011.
3. Xu YL,Feng KJ,Feng YK.The development of research in lymphatic vessesls system of lung[J].Journal of Mudanjiang Medical College.2006,27(1):51-54.
4. Es-I Storck K,Crispens M,Brader K.SquaITIOUS cell carcinoma of the cervix presenting as lymphangitic c a r c i n o m a t o s i s a c a s e report and review of the l i t e r a t u r e[J].G y n e c o l Oncol.2004,94(3):825-828.
5. 李松年,唐光建,戴汝平,等.现代全身CT诊断学[M].中国医药科技出版社,2002(450).
6. MayoJR.Jackson SA,Muller NL.High resolution CT of the chest[J]. AJR,2002;160:479-481.
7. 陈虹,赵云峰,罗永艾.矽肺结核的临床特点及诊断问题[J].临床肺科杂志,2005,lO(1):107-108.8. Honda O, Johkoh T, Ichikado K, et al. Comparison of high resolution CT findings of sarcoidosis, lymphomas, and lymphangitic carcinoma : Is there any diference of involved interstitium [J]. Comput Assist Tomogr, 1999, 23(3): 374-379.
9. 吴伟清,张亿星.原发性肺淋巴瘤的CT诊断与鉴别[J].中国CT和MRI杂志,2010,08(3):21-23.
10.李卫平.煤工尘肺大阴影的X线片与螺旋CT检查对比分析[J].中国CT和MRI杂志,2010,08(4):29-31.
11.梁平,方华盛.高分辨率CT在不典型胸部结节病中的应用[J].罕少疾病杂志,2009,16(3):54-57.
12.杨晓燕,巍玮,胡元明,等.结缔组织病肺间质改变的影像学特征[J].罕少疾病杂志,2011,18(3):41-43.
(本文编辑:谢婷婷)
The Analysis of CT Characteristic of Pulmonary Lymphangitic Carcinomatosis
LI Shui-lian, ZHANG Hai-tao, YU Shui-quan, et al.,
Department of Radiology, Affiliated Zhongshan Hospital of Guangzhou University of Chinese Medicine Zhongshan 528400 Guangdong,China
ract] Objectivective To investigate the characteristic CT findings of pulmonary lymphangitic carcinomatosis. Methodsthods Retrospective analyzed the CT data of 51 cases of pulmonary lymphangitic carcinomatosis. The original data were used for the reconstruction of soft tissue algorithms, bone reconstruction algorithms and multi-mode. And the results were analyzed and summarized. Resultssults 51 cases have the performance of varies degrees of irregular markings increased thickening, fuzzy, where 43 cases of enlargement markings shows multiple small nodules; 36 cases of septal irregular thickening, which 28 cases of septal visible tiny nodules; 12 cases were Interstitial pulmonary lobular hyperplasia and (or) core nodules; 32 cases were mild pleural thickening and irregular multiple small nodules; 31 cases were hilar and (or) mediastinal lymph nodes; 25 cases were small lung nodules or patchy opacities; 29 cases of pleural fluid; 12 cases were mild pericardial thickening and (or) a small amount of fluid. Conclusionusion To some certain, the CT findings which the markings irregular thickening with multiple small nodules, pulmonary septal thickening with multiple small nodules, mild pleural thickening with multiple small nodules, is characteristic for the diagnosis of pulmonary lymphangitic carcinomatosis. And spiral CT is an effective method to the diagnosis of pulmonary lymphangitic carcinomatosis.
rds] Lung; Cancerous Lymphangitis; Spiral CT; Septal; Markings; Pleura; Tiny Nodules
R734
A
10.3969/j.issn.1672-5131.2014.03.18
2014-04-15
李水连

