浅谈移动CT在临床中的应用价值
李俊荣,罗永军
(兰州大学第二医院,甘肃 兰州 730030)
移动 CT(mobile CT,MCT)具有体积小、重量轻、便携性等特点,可以使患者在床头接受扫描[1],降低因搬运带来的风险[2]。笔者通过对接受3种CT检查患者的影像资料进行回顾性分析,探讨移动CT在临床中的应用价值。
1 资料与方法
1.1 患者一般情况
60例患者中,男35例,女25例,年龄16~70岁,平均43岁。脑外伤术后38例,其中32例为昏迷患者,8例意识清楚;脑肿瘤术后22例,均为昏迷患者。
1.2 检查设备
我院于2013年4月引进美国NeuroLOGica公司的Cere Tom 8排MCT机,美国 GE HeaIthcare16排CT机,德国SOMATOM-Scnsation 64排CT机。
1.3 检查方法
1.3.1 MCT 扫描 电压:120 KV,电流:12 mAs,层厚:10.0 mm,扫描 15层,射线剂量(CTDIVOI):35.36 mGy。检查方法:在工作站建立患者资料,输入患者姓名、ID号,摆好体位,患者躺在病床上,仰卧位,在病床上插入通用扫描板,定位线为听眶线,设定球管向后移动的距离(一般160 cm),用头的扫描模式进行扫描。倒记时(10秒),工作人员退至3米以外。每两秒扫描一层,30秒扫描完。图像处理:扫描完毕后进行薄层(1.25 mm)重建,把扫描图像上传PACS系统。
1.3.2 固定CT 扫描 16排螺旋CT扫描参数:电压:120 KV,电流:120 mAs,层厚:7.5 mm,常规头颅平扫,射线剂量(CTDIVOI):42.18 mGy;64 排螺旋 CT扫描参数:电压:120 KV,电流:380 mAs,层厚:10 mm,层距:9.6 mm,射线剂量(CTDIVOI):51.05 mGy,常规头颅平扫。
1.4 图像分析(见图1~3)
由两名放射科副主任医师和两名临床副主任医师对MCT、16排螺旋CT、64排螺旋CT扫描图像从图像清晰度、符合诊断标准方面进行评价。
2 结果
60例患者均行头颅CT扫描,脑外伤术后38例,脑肿瘤术后22例;40例为ICU病房患者,20例为普通病房患者。接受MCT检查的患者重要的临床护理投备及静脉滴注液体均不需要去除,不用往返于病房与放射科,且MCT图像质量与固定CT图像质量差异不明显,CT辐射剂量更小(见表1)。
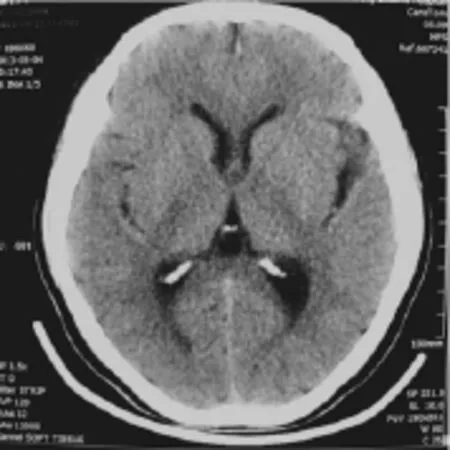
图1 移动CT头颅扫描图像
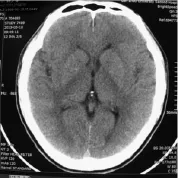
图2 16排螺旋CT头颅扫描图像
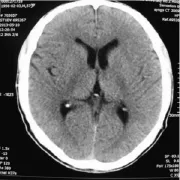
图3 64排螺旋CT头颅扫描图像
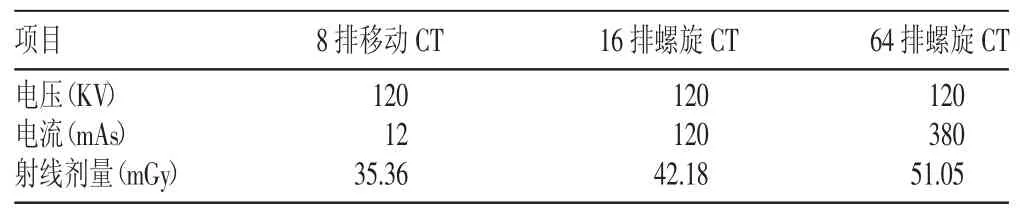
表1 3种CT扫描参数对比
3 讨论
3.1 MCT的应用
CT首先被用于头部疾病的诊断,直至今日头部CT仍在全身CT检查中占很大比例[3],颅脑外伤或肿瘤术中观察病情变化是一难点,且术后患者常因病情重、搬动困难无法去放射科检查。MCT可在术中观察肿瘤残留情况[4],并随时在床头对患者进行检查。
在神经外科,MCT检查对术中及术后病情观察十分重要。由于脑组织的特点,神经外科手术不能像其他科手术那样彻底切除病变组织,医生也不能像切除其他部位肿瘤那样靠视觉和感觉来确定手术范围。随着CT技术的迅速发展,MCT的应用使神经外科医生能够及时了解术中颅内出血、切除范围和移位等情况,为彻底切除病变组织提供依据。术后出血是神经外科手术常见的并发症,复查CT就显得十分重要,此时患者因病情较重,不能到放射科做CT检查[5],而床旁CT则便于术后监测。
ICU病房的患者都是一些重症患者,生命体征很不平稳,有的甚至昏迷,多数患者气管切开并插管带着呼吸机、心电监护仪、脑室引流管、血压监测仪、血氧饱和度监测仪、胸腔闭式引流管以及静脉输液管等,有的患者还插着胃管,需要特殊护理,不适合搬动,离开ICU病房去放射科做CT检查非常危险,而MCT的出现解决了这些困难。
急诊科常见疾病如车祸所致的颅脑损伤,神经内科的脑出血、脑梗塞、脑栓塞,外伤引起的脑破裂伤、高处坠落伤等,经常需要做CT检查。来急诊科就诊的患者多数病情危重,抢救时为明确诊断需要做CT检查,如果患者生命体征不平稳,不能离开抢救室,便可使用移动CT在抢救室一边急救一边检查,为抢救争取时间。此外,MCT还可用于颌面部特别是眼眶骨折等的术中监测[6],以及儿科重症患者的全身检查。
3.2 MCT的优缺点
MCT虽然体积小但具备固定CT的所有功能,而且使用方便,可随时移动,操作简单,容易掌握,对环境条件要求不高,深受临床医生的喜爱。
虽然MCT目前的X射线防护措施较完备,但与其他常规隔室操作的医用放射诊断操作相比还有一定差距。因此,在病房等临时放射工作场所使用MCT时,工作人员要充分利用时间、距离和屏蔽等手段,做好自身防护[7]。此外,MCT对地面要求比较高,地面不平或有杂物均会影响机器运行;MCT不能对成人胸腹部进行扫描。
3.3 展望
希望随着科技的发展,MCT的功能越来越齐全、使用更加简便、防护措施更加完善,从而在临床上普遍使用,更好地服务于广大患者。

